Дерматит
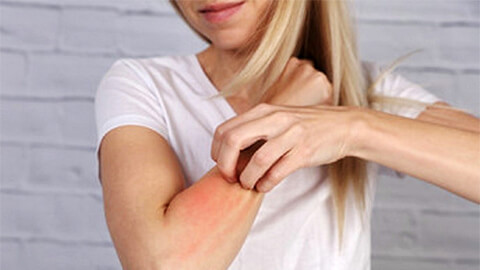
Дерматит – общее название для воспалительных кожных заболеваний разного происхождения. Патология способна поражать разные участки тела, но чаще всего затрагивает кожу рук, ног и лица. Дерматит – это синдром, выражающийся в развитии воспаления при столкновении с раздражителем. Заболевание проявляется жжением, зудом, патологическими изменениями кожного покрова. Выяснить причину дерматита и получить эффективное лечение вы можете в Поликлинике Отрадное. Запишитесь по телефону или через форму на сайте в удобное для вас время!
Классификация
Все дерматиты можно условно разделить на 2 большие группы:
По характеру возникновения дерматит бывает двух видов:
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Причины возникновения дерматитов
Простой контактный дерматит может быть вызван физическими и химическими факторами:
Физические факторы бывают:
К химическим раздражителям относят:
Аллергический контактный дерматит тоже вызывается химическими раздражителями, но, как уже говорилось, эти вещества вызывают патологическую кожную реакцию не у всех пациентов. К таким факторам можно отнести:
Токсидермия развивается при попадании в организм следующих веществ:
Общие симптомы
Для разных видов дерматитов характерны «свои» симптомы, однако существуют признаки, одинаковые для всех типов этого заболевания:
Особенности течения разных видов дерматитов
Выделяют следующие виды контактного простого дерматита:
К тяжелым видам дерматита относится токсидермия. Болезнь развивается в 3 стадии:
Часто токсидермия развивается как реакция организма на медикаментозные препараты. Существует несколько видов лекарственной патологии:
Существуют также виды дерматитов, возникающие вследствие воздействия внешних и внутренних факторов. К ним относятся себорейный и атопический дерматит. Первый возникает вследствие нарушения процесса выработки кожного сала и размножения в этом секрете бактерий. Второй обусловлен генетической предрасположенностью, нарушениями местного и системного иммунитета, воздействием аллергенов.
Диагностика дерматита
Для диагностики заболевания нужно обратиться к дерматологу, может также возникнуть потребность в помощи аллерголога. Сначала врач собирает анамнез, проводит осмотр. В некоторых случаях поставить диагноз и назначить лечение можно уже на данном этапе. Если же информации недостаточно, назначаются следующие диагностические процедуры:
Лечение дерматитов
Лечение любой разновидности дерматита начинается с выявления и устранения раздражителя, так как в противном случае терапия будет иметь мало смысла: приступы заболевания будут повторяться. Если полностью ликвидировать провоцирующий фактор невозможно, то контакты с ним сводят к минимуму.
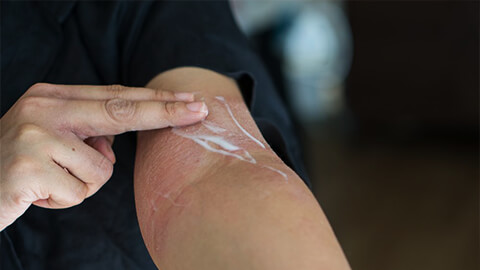
Для снятия острых проявлений и облегчения состояния назначают местные препараты (мази, гели или кремы):
А качестве местных средств также используются присыпки и аппликации. В некоторых сложных случаях могут понадобиться гормоносодержащие средства.
Также комплексная терапия включает в себя:
Диета при дерматите преследует 2 основных цели:
Необходимо отказаться от следующих видов пищи:
С осторожностью, в ограниченных количествах употреблять:
Основой рациона должны стать:
Также в список разрешенных продуктов входит морская капуста, если вы ее любите, то можно себя не ограничивать. Пить рекомендуется натуральный чай, свежевыжатые фруктовые и овощные соки (в умеренных количествах), морсы, много чистой воды.
Пациентов с тяжелыми формами дерматита желательно госпитализировать. Назначают кортикостероиды местно и перорально, лечебные аппликации. Также осуществляют вскрытие волдырей в стерильных условиях.
Профилактика
В качестве профилактики рекомендуется исключить из рациона потенциальные аллергены, устранить из своей жизни раздражители (как облигатные, так и факультативные). Если вы вынуждены контактировать с ними по роду деятельности, важно тщательно соблюдать технику безопасности.
Необходимо своевременно устранять инфекции. Принимать антибиотики и другие препараты, способные вызвать дерматит, следует только по назначению врача, строго соблюдая дозировки.
Что такое контактный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Петровой Т. Л., дерматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
Контактный дерматит — это острое воспаление кожи, которое вызывают внешние аллергены или раздражители. Раздражители могут быть облигатными (безусловными) и факультативными (условными).
Облигатные раздражители приводят к дерматитам у всех людей, которые с ними контактируют. Это простые или ирритантные (раздражающие) контактные дерматиты.
Условные раздражители вызывают заболевание только у людей с повышенной чувствительностью. Чувствительность развивается через время после повторного воздействия. В результате возникает аллергический контактный дерматит — например, при неоднократном воздействии металлов, чаще никеля (на пряжке от ремня), или косметических средств (красок для волос или шампуней).
Причины простых дерматитов:
Аллергены воздействуют агрессивнее под влиянием определённых факторов — низкой влажности, солнечного света, высокой температуры. Солнечные лучи влияют как облигатный раздражитель и приводят к покраснению кожи. Чаще этому подвержены люди со светлой кожей и те, кто длительно работает на солнце, например рыбаки или моряки. У них солнечный дерматит может перейти в хроническую форму.
Редкие проявления дерматитов — реакция на биологические жидкости человека и животных, например сперму, секрет простаты, кровь, мочу.
Предрасполагающие факторы развития контактного дерматита:
При простом контактном дерматите раздражитель не активирует иммунную систему, как это происходит при аллергическом контактном дерматите. Аллергический контактный дерматит возникает у лиц с повышенной чувствительностью к данному аллергену (сенсибилизацией).
Частая причина аллергического контактного дерматита — лекарственные средства, парфюмерия, металлы, кожаные изделия, краски для волос, косметические лаки для ногтей.
В таблице приведён перечень аллергенов и особенности поражения. По очертаниям дерматит зачастую соответствует указанным предметам и локализуется в месте контакта.
| Средства и предметы, содержащие аллерген/ирритант | Особенности поражения |
|---|---|
| Запястья | |
| Ювелирные изделия, часы, резиновые ленты | Окаймляет запястье, имеет линейный характер |
| Перчатки | Линейное или очаговое расположение |
| Коврик для компьютерной мыши | Очаговое или линейное расположение сыпи |
| Предплечья | |
| Письменный стол, кресло с подлокотниками (резина, металл, пенополимеры, дерево, покрытое лаком уруши) | Очаговое распределение, локализуется на ладонной поверхности предплечья |
| Левая рука | |
| Фотоаллергены (солнцезащитные средства) | Часто локализуется на разгибательной поверхности левой руки |
| Бёдра | |
| Ключи, монеты, спичечный коробок | Локализуется на передней поверхности бёдер, в области карманов брюк |
| Металлические шурупы на сиденье | Локализуется на задней поверхности бедра, очаговое распределение элементов сыпи |
| Металлические перекладины в стуле | Локализуется на голени в области икроножной мышцы, линейное или очаговое распределение сыпи |
| Руки и ноги | |
| Предметы мебели (диван, кресла) | Локализуется на ягодицах, спине, руках, задней поверхности бёдер |
| Ядовитый плющ | Линейные полосы |
| Парфюмерные композиции, мыла, лосьоны | Очаговый дерматит |
Симптомы контактного дерматита
Симптомы простого контактного дерматита:
Иногда появляются пузырьки с прозрачной серозной жидкостью, которые могут вскрываться. В результате на участке дерматита возникает мокнутие — отделение жидкости. Если к раздражению присоединяется инфекция, то появляются гнойнички.
Симптомы аллергического контактного дерматита:
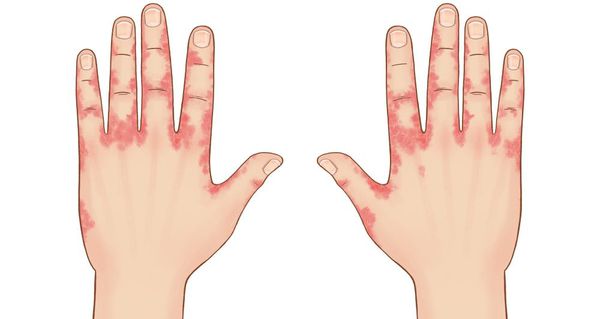
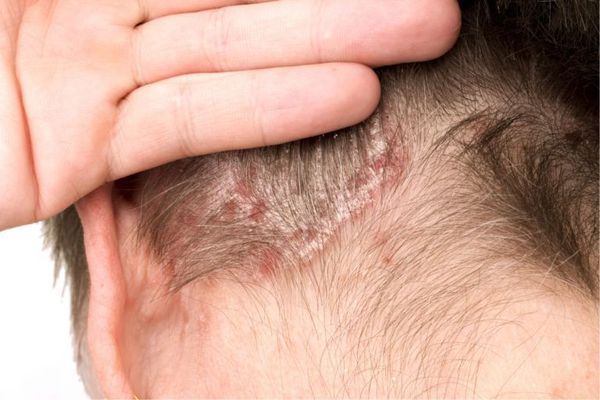
Дерматит может поражать различные участки тела: волосистую часть головы, лицо, веки, рот, губы, шею, кисти, стопы, конечности.
Волосистая часть головы
Рот, губы
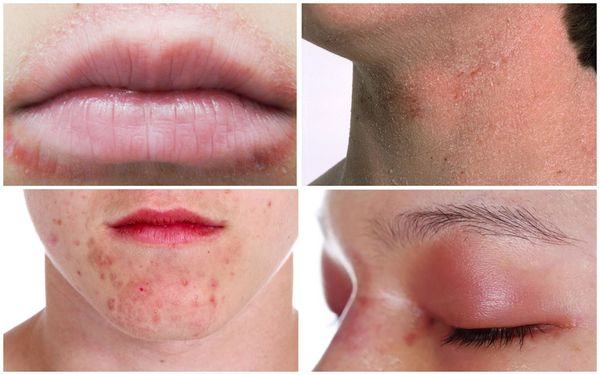
Дерматиты губ связаны с нанесением губной помады, которая содержит красители, ароматизаторы, консерванты. Другая п ричина дерматита губ — привычка брать в рот металлические предметы, в частности ручки, карандаши. Хронический дерматит в виде бляшки на нижней губе может развиться у музыкантов, которые играют на духовых инструментах.
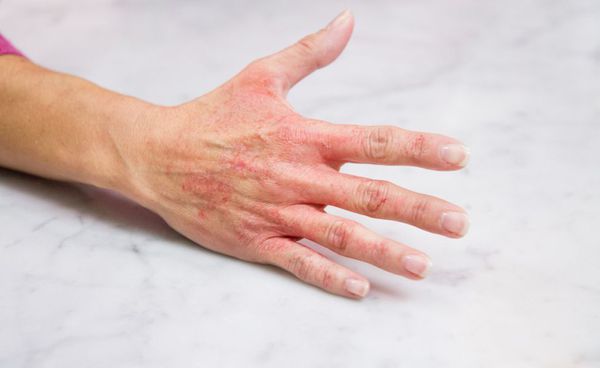
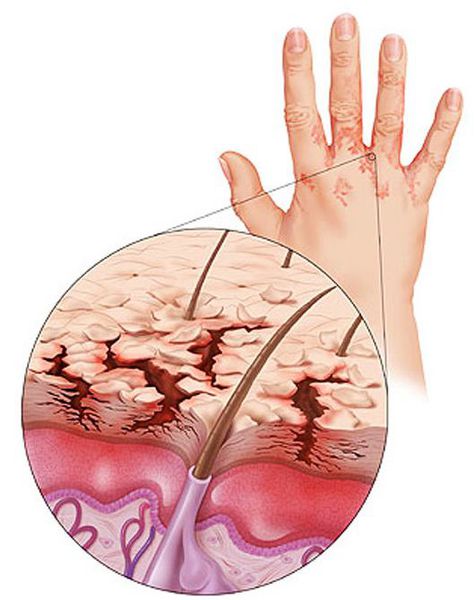
Кисти, стопы, конечности
Туловище
Дерматиты туловища встречаются часто, однако установить источник аллергенов удаётся не всегда. С ыпь на животе и спине возникает п ри ношении ремней с пряжками и бюстгальтеров с застёжками, содержащими никель. Никель может стать причиной дерматита на левой стороне груди, если мужчина носит в нагрудном кармане зажигалку или другой предмет, содержащий этот металл.
В подмышечных впадинах дерматит появляется при использовании дезодорантов, которые содержат ароматизаторы, эфирные масла, пропиленгликоль, парабены.
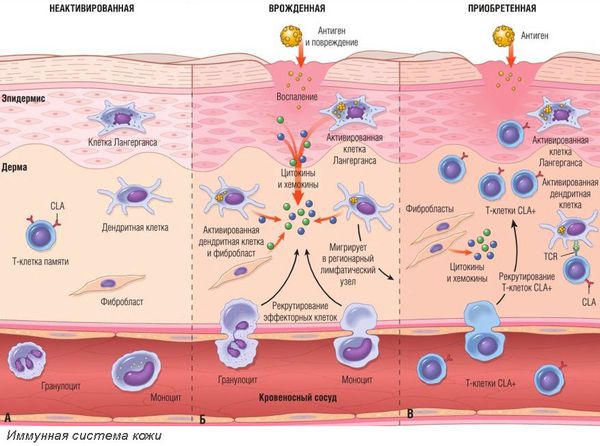
Патогенез контактного дерматита
Аллергический контактный дерматит возникает в сенсибилизированном организме (организме с повышенной чувствительностью к воздействию раздражителя). Аллергический контактный дерматит — это аллергическая реакция замедленного типа, которая развивается от 10-14 дней до нескольких лет. Попавший на кожу аллерген связывается с тканевыми белками, содержащими аминокислоты лизин и цистеин, и образует соединение — антиген. Его захватывают внутриэпидермальные макрофаги (клетки Лангерганса) — клетки, способные поглощать и переваривать чужеродные или вредные для организма частицы, а затем представляют Т-лимфоцитам его фрагменты. Активированные клетки Лангерганса и Т-лимфоциты вырабатывают цитокины, усиливающие иммунный ответ и воспалительную реакцию. Часть Т-лимфоцитов превращается в клетки памяти, которые обеспечивают пожизненный или очень длительный иммунитет.
Патогенез аллергического дерматита, вызванного приёмом лекарственных средств или других веществ внутрь, несколько иной. В отличие от контактного дерматита, аллерген не соприкасается с кожей. Он проникает в организм через дыхательные пути, пищеварительную систему или кровоток. Аллергия — это ответная реакция иммунной системы, которая возникает по типу реакции немедленного типа. Чаще всего это врождённая аномалия, при которой неопасное вещество провоцирует сенсибилизацию клеток иммунной системы. Это приводит к высвобождению медиаторов воспаления. Они воздействуют на ткани и приводят к появлению отёка, покраснения и повреждению кожного покрова.
Классификация и стадии развития контактного дерматита
Виды простого контактного дерматита:
Аллергический контактный дерматит могут вызывать:
Согласно Международной классификации болезней десятого пересмотра (МКБ-10), выделяют следующие виды дерматитов:
L23 Аллергический контактный дерматит
L24 Простой раздражительный контактный дерматит
Осложнения контактного дерматита
К осложнениям дерматитов относятся:
Данные осложнения развиваются нечасто. Они возникают в результате неадекватного или несвоевременного лечения, а также при наличии у больного хронических сопутствующих заболеваний.
Диагностика контактного дерматита
Лабораторные или инструментальные методы для диагностики дерматитов не требуются.
Лечение контактного дерматита
При выявлении контактного дерматита следует:
Лечение хронического контактного дерматита требует длительного применения кортикостероидных мазей, иногда под окклюзионную повязку (средства для герметизации раны). Дополнительно о бязательно назначают увлажняющие и смягчающие средства (эмоленты).
Прогноз. Профилактика
Прогноз простого контактного дерматита благоприятен, как правило, он не рецидивирует. Заболевание можно полностью вылечить за 10-14 дней, при условии, если больной обратился за помощью к квалифицированному специалисту. При аллергическом дерматите возможны рецидивы при повторном контакте с веществами, вызвавшими сенсибилизацию.
Лучший метод профилактики контактного дерматита — избегание контакта с аллергенами и раздражающими веществами, которые вызывают симптомы заболевания.
Если это устранить невозможно, следует:
Эффективные процедуры для лечения дерматита
Атопический дерматит (АтД) – это хроническое аллергическое заболевание, которое характеризуется зудом и покраснением кожи. Патология нередко имеет периоды ремиссии и обострения, поэтому признаки дерматита могут исчезать, а спустя время – появляться вновь. Чаще всего болезнь диагностируется в детстве и примерно к 4–5 годам уходит в стойкую ремиссию. Однако не редки случаи, когда патология продолжается и во взрослом возрасте.
В простонародье болезнь нередко называют диатезом. Также известны термины «атопическая экзема» или «чесотка», что неверно с точки зрения дерматологии, но в какой-то мере отображает специфические симптомы заболевания. У пациентов наблюдается хронический зуд кожи, который может быть настолько сильным, что провоцирует бессонницу. Постоянное воспаление и шелушение кожи нередко осложняется царапинами, возникновение которых сложно контролировать. Все это крайне негативно влияет на защитную барьерную функцию дермы. В результате происходит «высыхание» кожи, то есть потеря воды из более глубоких слоев, что позволяет аллергенам еще больше проникнуть в организм.
За последние 15 лет заболеваемость АтД выросла практически в 2 раза. Среди детей распространенность такой патологии достигает 20%, у взрослых проблема встречается примерно в 2–3% случаев. Если говорить о статистике по России, то распространенность патологии в детском и подростковом возрасте составляет около 443 случаев на 100 тыс. человек. Известно, что атопический дерматит развивается у 80% детей, оба родителя которых страдали этим заболеванием, и у 50% – при наличии патологии у одного из родителей.
Практически половина пациентов с АтД страдают от других аллергических заболеваний. Еще в прошлом столетии была доказана связь атопического дерматита, бронхиальной астмы и поллиноза. Ее обозначили термином «атопическая триада». Почти в 34% случаев наблюдается сочетание атопического дерматита с бронхиальной астмой, в 25% – с аллергическим ринитом, а в 8% – с поллинозом.
Вопрос о лечении атопического дерматита у взрослых до сих пор стоит очень остро, несмотря на то, что в последние годы были сделаны успешные шаги в этом направлении. Основная проблема в том, что терапия требует комплексного индивидуального подхода и, как правило, является достаточно продолжительной. Однако практически в половине случаев удается купировать симптомы АтД и добиться стойкой ремиссии.
Что такое атопия

Патология является иммунозависимой, так как основной фактор ее развития – мутация в генах. Конкретно, речь идет о генах, кодирующих филаггрин. Этот структурный белок расположен в коже и участвует в образовании кожного барьера, препятствует потере воды и попаданию аллергенов и микроорганизмов. По этой причине патология наследуется от одного из родителей, чаще всего от матери.
Интересно, что атопический дерматит по сути был известен еще в античную эпоху. В те времена это заболевание называли «идиосинкразией». То есть название отражало механизм развития патологии – как повышенную реакцию на аллерген, – но не объясняло его этиологию.
Впервые термин «атопия» использован в 1922 году для того, чтобы определить повышенную чувствительность организма к внешним факторам.
Этиология и патогенез
Основную роль в патогенезе атопического дерматита играет наследственная детерминированность, то есть наследственность. Именно ряд наследственных мутаций в генах приводит к нарушению кожного барьера и дефектам иммунной системы. Также у пациента наблюдается гиперчувствительность к аллергенам, повышенное число медиаторов воспаления и ряд патогенных микроорганизмов вроде Staphylococcus aureus и Malassezia furfur.
Патологическая реакция организма, которая провоцирует атопический дерматит, возникает как результат взаимодействия трех факторов:
Помимо описанных факторов, на дисфункцию кожного барьера может повлиять:
Нарушение защитного барьера приводит к высокой проницаемости кожи к аллергенам и токсинам. В результате их проникновения в ткани возникает патологический иммунный ответ. Он происходит с Th2 (Т-хелперов второго типа) – это особый вид клеток, который усиливает адаптивную иммунную реакцию. Они активируют работу В-лимфоцитов, производящих иммуноглобулин Е (IgE), что в результате запускает аллергическую реакцию.
При иммунном ответе на коже появляется характерный зуд и сыпь. Постоянное расчесывание стимулирует выработку противовоспалительных цитокинов, которые, в свою очередь, вызывают хроническое воспаление. В результате эпидермис усиленно поглощает аллергены, что провоцирует микробную колонизацию кожи.
Как в норме работает иммунная система
Понятие атопического дерматита отражает иммунологический механизм развития патологии. В его основе – способность организма вырабатывать избыточное количество антител в ответ на действие поступающих аллергенов. Антитела соединяются с аллергеном, что провоцирует более выраженную аллергическую реакцию, чем должно быть в норме.
Давайте разбираться, как должна работать иммунная система в нормальном состоянии. Начать стоит с того, что система представлены несколькими органами (тимусами, лимфатическими узлами) и иммунокомпетентными клетками. Их основная задача – защитить организм от чужеродных элементов: вирусов, бактерий, грибков и аллергенов. Осуществляется это за счет выработки защитных реакций, которые обеспечиваются определенными клетками. То есть иммунная система распознает чужеродные элементы, уничтожает их и формирует иммунологическую память.

Залогом правильного функционирования иммунной системы является определенное соотношение иммунокомпетентных клеток. При любых количественных нарушениях иммунная реакция приобретает выраженный характер, что и происходит во время атопического дерматита.
Чтобы предотвратить повторное воздействие возбудителя заболевания, иммунная система формирует память. Она синтезируется за счет определенных антител, или же иммуноглобулинов, которые формируются на поверхности В-лимфоцитов. Антитела представляют собой белки, которые имеют высокую специфичность к антигенам. В результате их связи с антигенами в организме запускается реакция иммунного ответа.
В организме могут присутствовать антитела нескольких типов – иммуноглобулины А, M, G и Е. Каждый из них имеет свою функцию. Например, иммуноглобулины А отвечают за защиту дыхательных путей. Иммуноглобулины M и G являются компонентами гуморального иммунитета и возникают в результате проникновения бактерий и вирусов. Также иммуноглобулины G появляются спустя время после болезни и могут сохраняться в организме на срок до нескольких лет.
Иммуноглобулины Е возникают как ответная реакция на проникновение аллергенов. Именно они запускают аллергическую реакцию, которая сопровождается выделением различных биологических веществ (например, гистамина). Под действием этих веществ у человека появляются характерные симптомы аллергии: покраснение, зуд, отек.
В норме в организме содержится крайне мало иммуноглобулинов Е, так как эти клетки быстро распадаются. Однако в результате генетической мутации у некоторых людей содержание этих иммуноглобулинов очень большое, что увеличивает риск развития атопического дерматита на лице и теле.
При первой встрече с инородным элементом иммунная система синтезирует определенные антитела. Именно они помогают на определенный срок защитить организм от повторного заражения. Во время аллергической реакции процесс происходит иначе. При контакте с аллергеном вырабатывается достаточное количество антител, которые в дальнейшем будут связываться с аллергеном. При повторном контакте возникает комплекс «антиген-антитело». В качестве антигена выступает аллерген. В качестве антитела – произведенный организмом белок.
Комплекс «антиген-антитело» запускает целую цепочку иммуноаллергических реакций. При большом количестве иммуноглобулинов Е появляется выраженная и длительная аллергия. Одновременно с аллергической реакцией происходит высвобождение ряда биологически активных веществ. Именно эти вещества запускают патологические процессы, которые приводят к появлению типичных для аллергии симптомов. Если количество иммуноглобулинов остается высоким, то аллергическая реакция не исчезает, что свидетельствует о развитии атопии.
Причины возникновения
Сама по себе генетическая мутация не может спровоцировать развитие АтД, так как болезнь возникает из-за ряда провоцирующих факторов. К их числу относят:
Кроме этого, можно выделить факторы, которые играют ключевую роль в обострении заболевания. Это:
Важно! Заразиться атопическим дерматитом от другого человека невозможно. Болезнь не передается контактным или воздушно-капельным путем.
Симптоматика заболевания
Обычно первые проявления патологии начинаются в детстве. Примерно в 75% случаев симптомы становятся заметны на 2–6 месяце после рождения. Однако известны случаи, когда болезнь проявлялась в подростковом или взрослом возрасте.
Симптомы атопического дерматита очень вариабельны и зависят от формы заболевания. Нередко симптоматика у детей и взрослых может существенно различаться. Все это затрудняет диагностику и лечение заболевания, так как не всегда удается исключить сопутствующие патологии.
Рассмотрим основные симптомы, которые характерны почти для всех случаев АтД.
Одним из основных и, пожалуй, главных симптомов является кожный зуд. Он присутствует не только во время высыпаний, но даже на стадии ремиссии, так как кожа остается сухой и раздраженной.
Многие пациенты страдают от сильного, неконтролируемого зуда, который осложняет течение болезни и приводит к постоянным расчесам. Это, в свою очередь, может спровоцировать дополнительную инфекцию.
2. Сухость и покраснение.
Чаще всего эти симптомы возникают в области кожных складок, на локтях, под коленом и т. д. Кожа на вид кажется огрубевшей. На первых стадиях развития заболевания ощущается лишь стянутость, которая почти всегда проходит после нанесения увлажняющего крема. Но по мере развития болезни кожа становится более сухой, появляются трещинки и постоянное покраснение.
3. Синдром атопического лица.
Чаще всего этот симптом присутствует у взрослых, которые с детства страдают недугом. У пациента наблюдается шелушение век и бледность лица, происходит углубление складок на нижнем и верхнем веке, брови истончаются и обламываются из-за постоянных расчесов. Все эти симптомы придают лицу характерный уставший вид.
Во время обострения патологии у пациента может появиться хейлит – это воспаление слизистой оболочки рта. Чаще всего наблюдается сухость и растрескивание губ, шелушение и покраснение кожи вокруг.
Одним из основных симптомов патологии являются различные высыпания на коже. Они делятся на первичные и вторичные. Первичные высыпания характерны для еще неизмененной кожи, вторичные – появляются в результате изменений первичных высыпаний.
К числу первичных элементов относят:
Вторичными элементами являются:
Формы атопического дерматита
Лечение атопического дерматита зависит от формы заболевания и имеющейся симптоматики. Выделяют три наиболее характерных формы:
Также выделяют и ряд особых форм, которые проявляются специфическими симптомами. Это:
Стадии развития атопического дерматита

Также выделяют несколько стадий заболевания с учетом возраста пациента. В зависимости от этого различается локализация и морфология кожных элементов:
Осложнения заболевания
Основная опасность атопического дерматита связана с развитием инфекционных осложнений. В младенческой фазе нередко возникает следующее:
Детская фаза АтД осложняется следующими заболеваниями:
При атопическом дерматите у взрослых может потребоваться лечение следующих осложнений:
Стоит понимать, что атопический дерматит значительно ухудшает качество жизни пациента даже без возникновения осложнений. Длительные обострения болезни могут приводить к депрессивным синдромам и неврастениям.
Диагностика АтД
Диагноз «атопический дерматит» ставится на основании характерной клинической картины. Основными диагностическими критериями выступают:
Также врач-дерматолог оценивает наличие следующих критериев:
Для постановки диагноза потребуется сочетание трех основных критериев и не менее трех – дополнительных.
Дополнительно пациенту назначается ряд лабораторных исследований. Это:
Может выполняться определение уровня общего IgE в сыворотке крови при помощи иммуноферментного анализа. Также назначается аллергологическое исследование крови и определение антител IgE к пищевым антигенам, антигенам животного и химического происхождения и т. д.
Оценка тяжести течения
В зависимости от выраженности клинических проявлений выделяют три варианта течения заболевания:
Оценку тяжести клинических проявлений проводят по нескольким шкалам:
В нашей стране наибольшее распространение получила шкала SCORAD. Она предполагает бальную оценку шести симптомов:
Каждый признак оценивается по 4-уровневой шкале, где 0 обозначает отсутствие симптома, а 4 – максимальную выраженность.
Особенности лечения
Лечение АтД должно быть комплексным и включать в себя местную и системную
фармакотерапию, диету и терапию сопутствующих патологий. Основная цель – устранить клинические проявления заболевания, снизить частоту обострений, повысить качество жизни и предотвратить инфекционные осложнения.
1. Гипоаллергенный режим.
Для лечения атопического дерматита потребуется полностью исключить или минимизировать контакт с аллергеном.
Включает в себя использование наружных средств и системных препаратов.
Наружная терапия – обязательная часть комплексного лечения, которая направлена на купирование воспалительного процесса и зуда. Применение наружных мазей и средств позволяет восстановить водно-липидный слой и барьерную функцию кожи.
Для устранения зуда и улучшения состояния пациента нередко назначается системная терапия, включающая прием антигистаминных препаратов и седативных медикаментов.
Для пациентов с АтД, обусловленным пищевой аллергией, особое значение имеет и соблюдение специального режима питания.

Разрешено употребление овощных и вегетарианских супов, отварного картофеля, овсяной, гречневой и рисовой каши, кисломолочных продуктов, отрубного и цельнозернового хлеба, чая.
Строгая диета должна соблюдаться в периоды обострения заболевания, во время ремиссии разрешены послабления.
Профилактика заболевания
Для всех пациентов с АтД рекомендовано постоянное соблюдение гипоаллергенного режима, то есть полное или частичное исключение контакта с аллергеном. Также стоит избегать факторов, которые усиливают зуд или потоотделение (например, физические нагрузки). Среди других рекомендаций можно отметить следующее:
Полностью вылечить атопический дерматит невозможно, так как заболевание является хроническим. Однако можно добиться полной ремиссии, при которой у пациента не будет наблюдаться никаких симптомов.
Первое, что потребуется сделать при появлении любых признаков дерматита, – обратиться за консультацией врача-дерматолога. Только такой специалист сможет поставить точный диагноз и назначить необходимую терапию заболевания.
Мы всегда будем рады видеть вас на приеме в нашей клинике KallistoMed в Санкт-Петербурге. Обратите внимание, что прием в нашей клинике осуществляется для пациентов старше 18 лет. Вы можете записаться при помощи формы на сайте или по телефону: +7 (812) 561-32-03.
Частые вопросы
Чем опасен атопический дерматит у взрослых?
Такое заболевание значительно ухудшает качество жизни, а также может спровоцировать инфекционные заболевания. Если вовремя не начать лечение, то поражение кожи только усилится и распространится по всему телу.
Как начинается атопический дерматит?
Как правило, первые симптомы проявляются в возрасте до 2 лет. Появляется сухость и зуд кожи, далее – покраснения и характерные для дерматита образования.
Как проявляется атопический дерматит у взрослых?
Основным симптомом заболевания является зуд различной интенсивности. Также наблюдается воспаление и сухость кожи, разнообразные высыпания, трещины и эрозии. Как правило, у взрослых такие поражения располагаются на сгибательных поверхностях рук и ног.
Можно ли вылечить атопический дерматит?
Появление АтД обусловлено генетической предрасположенностью, поэтому полностью избавиться от патологии не удастся. Но можно добиться полной ремиссии, при которой не будет наблюдаться никаких симптомов.