Постинъекционный флебит
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
МКБ-10
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70–80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
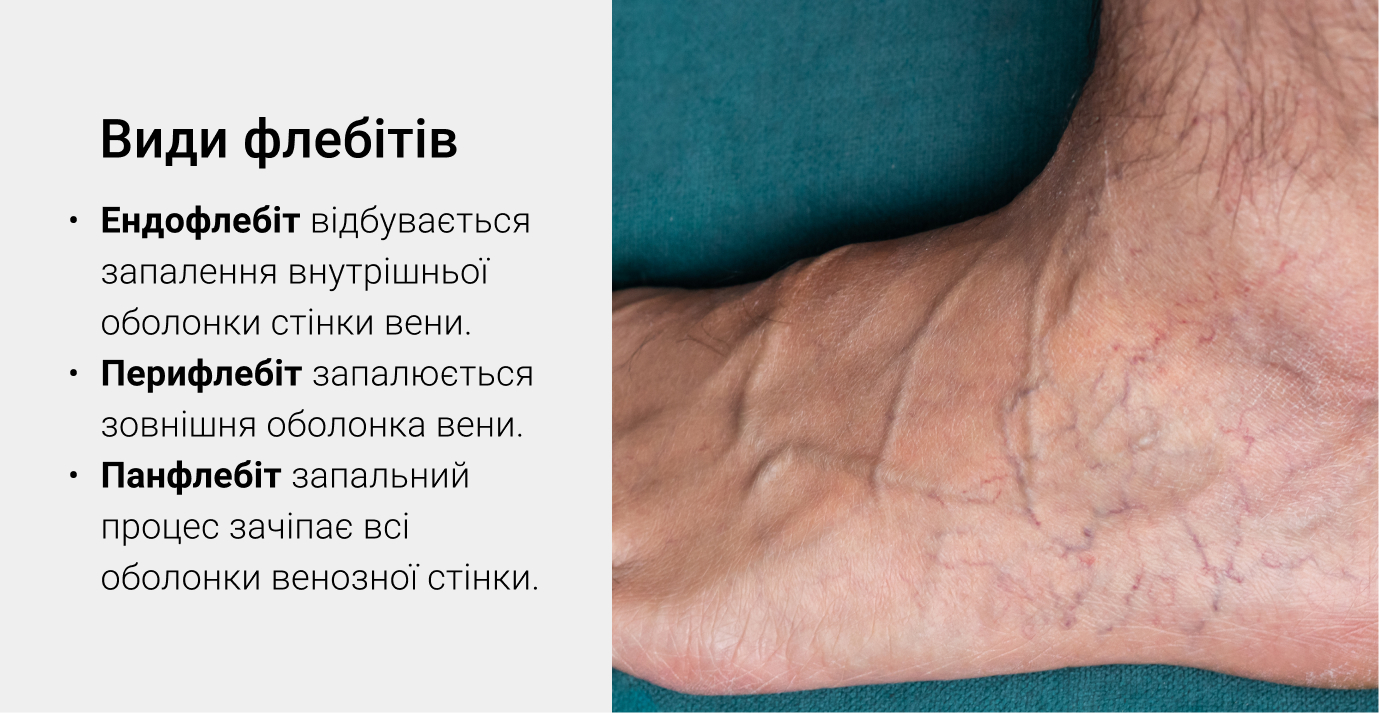
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
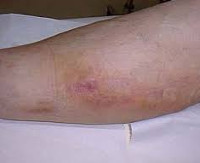
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1–2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5–8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Как лечить флебит
Как лечить флебит эффективно и безопасно, знают специалисты клиники МЕДИКОМ в Киеве. Наши высококвалифицированные флебологи имеют большой опыт лечения заболеваний сосудов. Клиника оснащена современным оборудованием, которое позволяет быстро и точно проводить диагностику и различные терапевтические процедуры.
Флебит — это воспалительное заболевание венозных сосудов, имеющее острый или хронический характер. Это целая группа патологий венозного русла, которые приводят к постепенному разрушению стенок и другим медицинским проблемам с сосудами. Воспаление вен редко бывает изолированным, и часто является провокатором или продолжением целого ряда патологических состояний.
Классификации видов флебита
В медицине применяется несколько типов классификаций. По месту локализации патологии выделяют:
Патология глубоких вен распознается довольно сложно из-за смазанной симптоматики. Поверхностный флебит легко определить по характерным выпуклостям вдоль венозного русла.
Заболевания разделяются по месту протекания:
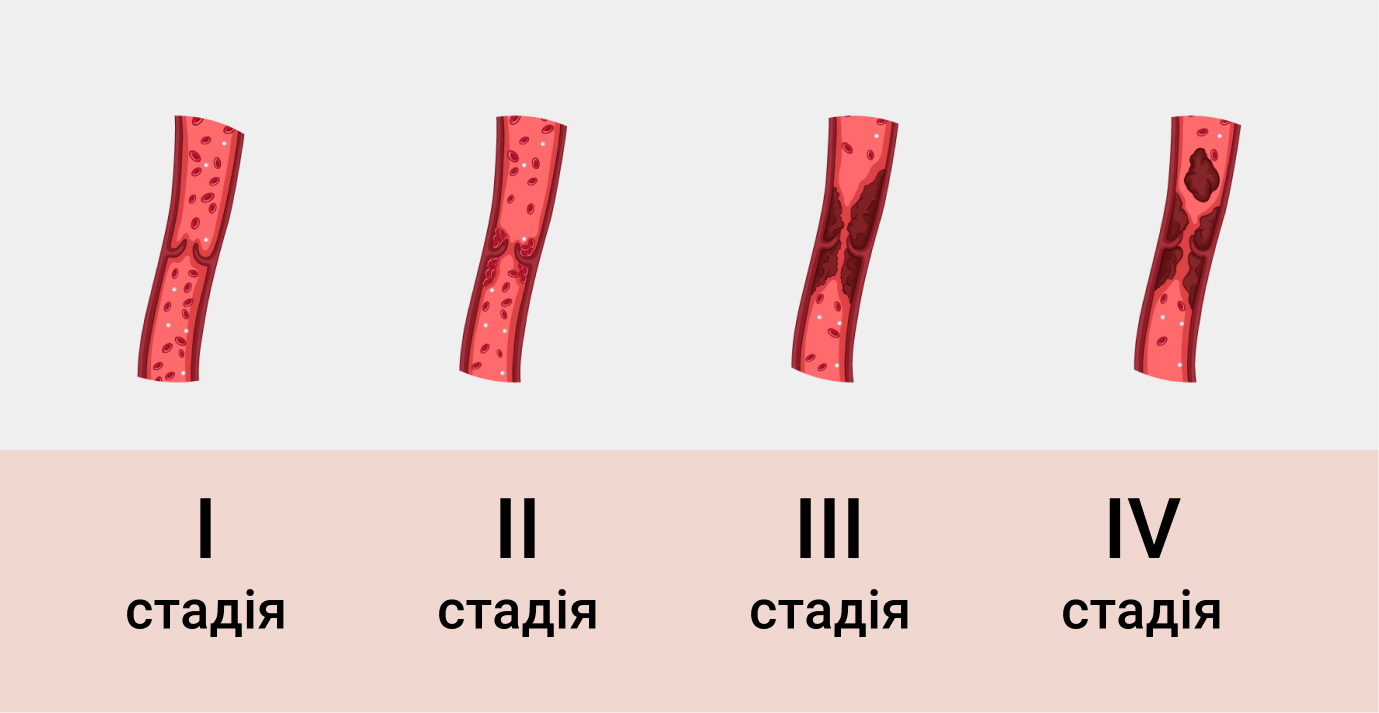
Течение патологического процесса бывает острым или хроническим. Острая форма — это наиболее дискомфортный для пациента вариант. Она сопровождается постоянными болями и повышенной температурой. Хроническая форма переносится легче, но коварна — симптомы флебита имеют периодический характер, и пациент может долго не обращаться с ней к врачу.
Также существует классификация патологии по виду заболевания:
По месту нахождения больной вены:
Отдельным видом церебрального флебита есть патология, которая проявляется поражением вен на лице.
Флебит бывает первичным (воспаление самих венозных сосудов) и вторичным, обусловленным системным воспалением. Примером служит септический тромбофлебит, развившийся по причине инфекции.
Тромбофлебит считают осложнением или опасной формой флебита. Чаще всего диагностируется патология сосудов конечностей.
Флебит: причины и факторы риска
Основная причина возникновения флебитов — инфицирование вен. Развитию болезни способствуют ослабленный иммунитет, аллергии, травмирование сосудов, проблемы с коагуляцией.
Причинами возникновения патологии служат:
К косвенным причинам можно отнести лишний вес и малоподвижный образ жизни. Микротравмы и ушибы также вносят свою лепту.
Повреждение стенок сосудов вызывает воспалительный ответ. Такое травмирование зачастую связано с внутривенными манипуляциями:
Чем дольше катетер находится в вене, тем выше вероятность возникновения флебита и присоединения к нему бактериальной инфекции, которая может перерасти в гнойный венозный тромбоз.
Спровоцировать химическое воспаление сосудистой стенки может применение некоторых лекарств, когда вокруг кончика иглы катетера появляются тромбы. Причиной возникновения тромбоза поверхностных вен может также стать вливание лекарственных препаратов (или других растворов) в вены с замедленным венозным возвратом.
Флебит воротной вены, обычно является осложнением гнойного процесса или воспаления в полости брюшины. Мигрирующий флебит бывает обусловлен онкологией, но может быть выявлен за несколько лет до постановки этого диагноза.
Флебит можно вызвать искусственно введением в просвет сосуда раздражающих препаратов, которые провоцируют асептический флебит — метод склеротерапии. Эта процедура бывает необходима при лечении варикоза для склеивания венозных стенок.
Риск развития заболевания повышается при наличии таких факторов, как:
Люди старшей возрастной категории более подвержены заболеванию.
Флебит: возникновение, течение, исход
Флебит может развиться как в наружном (адвентиция), так и во внутреннем слое (интима) венозной стенки. Механизм начала патологии имеет одну из причин возникновения:
При травме вена сдавливается, уменьшая размеры просвета, что способствует замедлению кровотока. Это обусловливает возникновение флеботромбоза, а при долговременном воздействии — локального флебита.
Замедление кровотока — одно из условий возникновения флебита. Это происходит при ослабленной венозной стенке, склонной к варикозному расширению. Развитие заболевания может быть обусловлено длительным сдавливанием сосудов тесной, неудобной одеждой или краем сидения стула при продолжительной сидячей работе.
Болезнь может возникнуть из-за нехватки жидкости в организме, приводящей к повышенной свертываемости крови.
В ходе прогресса флебита патологические проявления распространяются на стенки сосуда, поражая эндотелий и мышечный слой. При этом происходит формирование пристеночного тромба и развитие тромбофлебита, а по окончанию процесса — флебосклероз. При туберкулезе воспаление не идет дальше наружного слоя стенки сосуда.
Прогноз исхода флебитов благоприятный при условии своевременного обращения к флебологу. Флебит руки излечивается полностью довольно быстро, патология в системе глубоких вен требует значительно больше времени.
Осложнения при флебите
Флебиты серьезно снижают качество жизни пациента внешними («шнуры», смена цвета кожных покровов) и внутренними (боль, ограниченная подвижность) проявлениями.
Не исключены и осложнения воспалений:
Самым опасным осложнением патологии есть венозный тромбоз, который приводит к частичной или полной закупорке просвета. Риск осложнения увеличивается с возрастом. Тромбоз чаще поражает мужчин, тромбофлебит — женщин. Последствием в этом случае становится повторное образование тромбов, посттромботический синдром, кровотечения. Возможен летальный исход. Тромбофлебит острого характера становится причиной ТЭЛА, а в отодвинутые сроки — венозной недостаточности хронического типа. При эндофлебите на фоне туберкулеза может образоваться венозный полип с некрозом в центральной части. При не пролеченной постинъекционной форме (флебит после капельницы) происходит воспаление лимфоузлов с нагноением венозных стенок.
Запущенный флебит вены может привести к хронической отечности, трофическим нарушениям. Эта патология провоцирует абсцесс и флегмону, которые становятся причиной гнойного артрита и тендовагинита. Нередки случаи со смертельным исходом.
Посттромботическая болезнь у 5–10 % пациентов приводит к инвалидности.
Клинические проявления, симптомы, признаки флебита
Набор симптомов флебита и степень их выраженности зависит от формы патологии.
Поверхностный острый флебит проявляется такой симптоматикой:
Такие проявления могут беспокоить пациента даже в состоянии покоя.
Для патологии глубоких вен характерны:
Флебит глубоких вен чаще всего прогрессирует в тромбофлебит.
Церебральный флебит определяется:
Гнойная интоксикация провоцирует печеночную и почечную недостаточность. Патология поверхностных вен хронического течения имеет сглаженную, невыразительную симптоматику. Болезнь Мондора проявляет себя появлением болезненных тяжей в области грудной клетки. Для флебита спинной вены, кроме покраснения кожи и уплотнений, характерны отечность, а также синюшность полового члена.
Особенности флебита при беременности
Беременность — серьезная нагрузка для организма, обостряющая все имеющиеся в нем проблемы. Во время вынашивания ребенка не исключены инфекции, травмы сосудов, аллергии и сопутствующие факторы риска:
Заболевание может возникнуть на любом сроке. Но наиболее вероятный период — последний триместр. Это обусловлено увеличением матки, которое провоцирует сдавление тазовых вен. В результате венозное давление повышается, нарушается кровоток. Осложняющими факторами становятся общее увеличение массы тела и малая подвижность.
Игнорирование проблемы может повлечь печальные последствия флебита как для мамы, так и для ребенка. Поэтому беременная, состоящая в группе риска, должна быть изначально на контроле у флеболога, ангиолога, сосудистого хирурга и практиковать профилактику развития патологии.
Флебит у детей
Это заболевание у детей редкое за счет их активности и не изношенности сосудов. В основном, это «взрослая» болезнь.
Особенностью флебита в детском возрасте можно назвать то, что чаще всего болезнь развивается из-за таких факторов, как:
Но также пилефлебит может возникнуть у новорожденного при занесении инфекции в пупочную вену.
Диагностика флебита
Лечение флебита начинается с посещения профильного специалиста для постановки диагноза. Из-за выраженности симптоматики флебит поверхностных вен диагностируется на основании визуального обследования пораженных вен. Другие формы патологии требуют дополнительных исследований. После осмотра и сбора анамнеза назначаются необходимые методы диагностики:
УЗИ помогает определить состояние вен. Допплерография покажет скорость кровотока в нужной области. Для оценки вероятности возникновения ТЭЛА и тромбоза используется шкала Женевской классификации.
При выявлении гиперкоагуляции, назначается консультация гематолога. Может также понадобиться экспертное мнение кардиолога, хирурга, терапевта, травматолога-ортопеда, чтобы разработать эффективный план, как лечить флебит.
Лечение флебита
Схема лечения флебита назначается индивидуально на основании результатов диагностики и с учетом причины возникновения. Больным прописывают:
Наружная терапия предполагает использование противовоспалительных мазей и гелей, вазодилататоров. При постеинъекционном флебите допустимо применение различных полуспиртовых и мазевых повязок в качестве вспомогательного средства. Показана также физиотерапия:
В большинстве случаев достаточно лечения амбулаторно (в течение 1–2 недель), пациенты с тяжелой формой подлежат госпитализации в стационаре.
В первую очередь, конечности с пораженными венами обеспечивают покой, а для купирования патологического процесса рекомендуется компрессионный трикотаж или эластичные бинты.
При некоторых формах патологии показано симптоматическое медикаментозное лечение флебита, с применением противовоспалительных лекарств и компрессов. Его цель — снять болевой синдром, устранить воспаление сосудистой стенки вены, не допустить обострения и осложнений. Флебиты, вызванные варикозом или катетером, первоначально лечатся консервативно. При прогрессировании применяют антикоагулянты.
Хирургическое лечение флебита
Хирургические операции по удалению пораженных вен делают редко. В основном это:
В случае гнойного воспаления вены при постинъекционной патологии (постинфузионный флебит) применяются меры, предполагающие хирургическое вмешательство. При активном развитии заболевания глубоких вен показана операция. Тромбофлебит также обычно лечат хирургически.
Профилактика флебита
Предотвратить заболевание можно, применяя профилактические меры:
Флебит
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Заболевание поражает по определенному ряду причин женщин и мужчин в равной степени, и не связано с полом, а так же возрастом. Чаще всего по локализации встречаются флебиты нижних конечностей, но не редко флебиты могут иметь свое расположение и в других частях и органах тела. Самая большая угроза флебита заключается в таком опасном осложнении как тромбоэмболия легочной артерии (ТЭЛА). В запущенном течении флебит может перейти в форму тромбофлебита, когда на фоне воспаления сосудистой стенки вены образуется в просвете сосуда тромб, который с течением времени может оторваться полностью или частично и с током крови по большому кругу кровообращения достигнуть легочных артерий и закупорить их.
Причины
Классификация
1. Флебиты классифицируют на острые и хронические по их течению.
Острые могут быть спровоцированы определенным фактором, на который пациент конкретно может указать. Симптомы выражаются в общей слабости, повышении температуры тела и острым болевым синдромом.
Хронические флебиты протекают латентно (скрыто) ипроявляют себя только в периоды обострения.
2. По виду пораженных сосудов различают флебиты:
3. По глубине воспалительного процесса различают:
4. По этиологии возникновения различают:
5. По локализации различают флебиты:
церебральный (воспаление венозного русла головного мозга вследствие, как правило, инфекционного поражения),
мигрирующий (длительно протекающее рецидивирующее воспаление вен нижних конечностей, с вовлечением в процесс и артерий, чаще проявляется у молодых мужчин),
полового члена (чаще всего, как осложнение заболеваний передающихся половым путем),
воротной вены или пилефлебит (возникает в результате инфекционных процессов в брюшной полости: у новорожденных- это инфицирование пупочной вены, у взрослых- это осложнение вызывают аппендицит, абсцессы печени, воспаление геморроидальных сосудов, острые кишечные инфекции, изъязвления ЖКТ и прочие). Летальность при этих флебитах чаще, чем при иных.
Симптомы
Клинические проявления флебита зависят от локализации и вида, а поэтому весьма широки и разнообразны.
1. Острый и хронический флебит поверхностных вен.
Эта форма флебита возникает в результате воспалительного процесса протекающего в стенках вен, расположенных поверхностно, как правило, в нижних конечностях.
Острое воспаление поверхностных вен сопровождается:
локальным повышением температуры в конечности;
гиперемией(покраснением), уплотнением кожных покровов, а также болью на протяжении воспалённого сосуда;
напряжением в конечности, чувством распирания;
может возникнуть общая слабость, как следствие повышения температуры тела.
Хроническое воспаление поверхностных вен сопровождается теми же симптомами, однако отличается тем, что они возникают с определенной периодичностью. Однако в период затухания симптомов слабость и повышенная температура тела может сохранятся.
2. Острый и хронический флебит глубоких вен.
Эта форма флебита возникает в результате воспалительного процесса протекающего в стенках вен, расположенных глубоко.
Острое воспаление глубоких вен сопровождается:
отечностью конечности и болезненностью;
кожные покровы становятся молочно-белыми;
общее повышение температуры организма;
слабость и утомляемость.
зачастую именно флебит глубоких вен осложняется флеботромбозом.
Хроническое воспаление глубоких вен проявляется в виде вышеописанных симптомов, только появляются они в период обострения.
3. Церебральный флебит
Воспалительный процесс в венозных сосудах головного мозга проявляется следующими симптомами:
сильные головные боли;
выраженная общая слабость;
неврологические симптомы проявляются в виде спутанности сознания, потери сознания, нарушения сна, расстройства речи и пр.
4. Пилефлебит
Воспаление воротной вены грозное состояние выражающееся в виде общих признаков интоксикации организма:
Диагностика
Сложности в диагностировании флебита поверхностных и глубоких вен у врача-флеболога (хирурга) не вызывает затруднений. При сборе анамнеза и осмотре пораженных вен врач без проблем может распознать заболевание, но для выявления других форм флебитов и для предотвращения возникновения осложнений больного необходимо комплексно обследовать.
Для диагностики флебита назначают различные лабораторные и инструментальные методы исследований:
Лабораторные методы исследования: общий и биохимический анализ крови, коагулограмма, бактериологические посевы.
Инструментальные методы исследования: ультразвуковое дуплексное сканирование сосудов, МСКТ-флебография с контрастным веществом, МРТ пораженных флебитом органов.
Лечение
Терапия флебита поверхностных вен, как правило, проводиться амбулаторно, однако при других формах заболевания пациенту может потребоваться госпитализация.
Консервативная терапия включает в себя различные группы лекарственных препаратов:
антибактериальные препараты (при инфекционном флебите);
нестероидные противовоспалительные препараты;
препараты для местного лечения (мази, гели с гепарином или в комбинации с нестероидными противовоспалительными препаратами);
препараты для улучшения микроциркуляции:
Выбор препаратов, дозировка и длительность лечения определяются индивидуально в зависимости от формы и тяжести заболевания. При флебите конечностей назначается ношение компрессионного трикотажа, механотерапия (лимфопрессотерапия).
Могут выполняться следующие виды хирургического вмешательства:
установка кава- фильтра.