Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
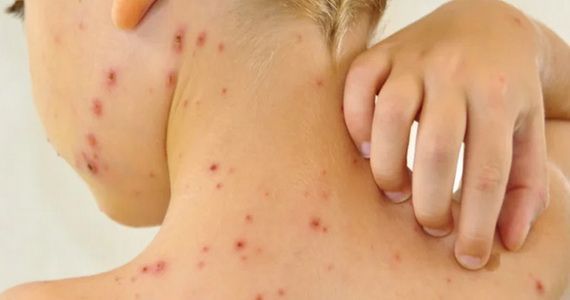
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
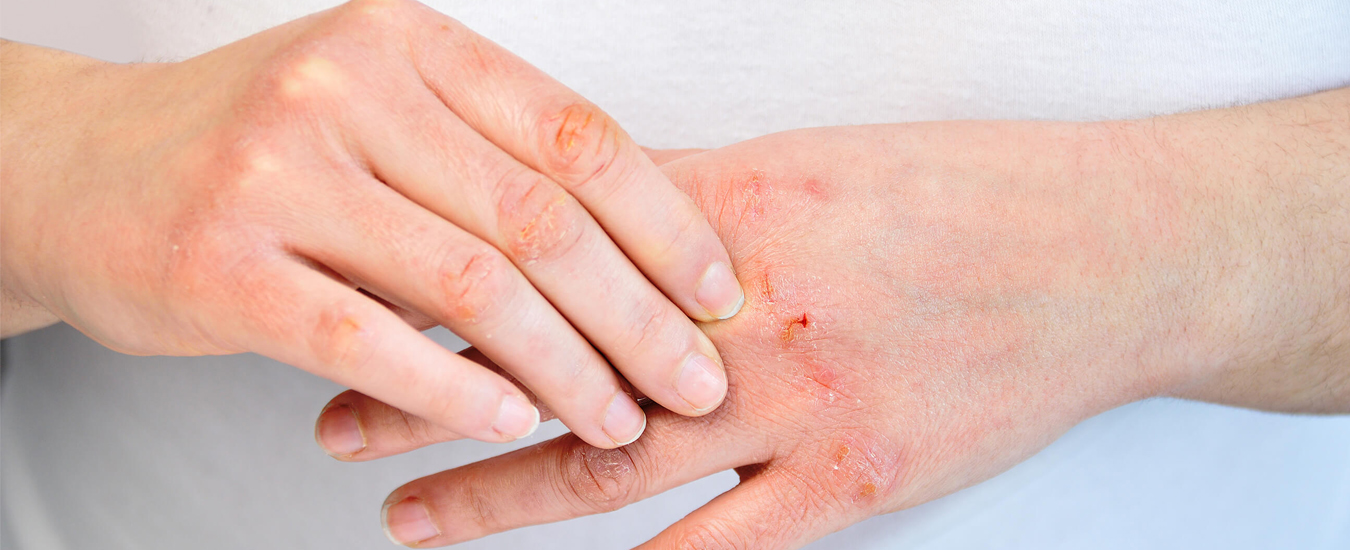
Бактериальный дерматит: причины и симптомы
Бактериальный дерматит — одно из наиболее часто диагностируемых дерматологических заболеваний. Чаще всего он возникает в результате стрептококковой или стафилококковой инфекции, но это не единственная причина. Заболевание лечится фармакологически, в зависимости от патогена, который оказывает вредное воздействие на кожу.
Бактериальные инфекции могут поражать более глубокие участки эпидермиса, а не только его поверхностный слой, поэтому важен правильный диагноз. Сейчас его постановка стала возможной благодаря микробиологическим тестам. Иногда симптомы заражения настолько характерны, что дополнительное обследование не требуется. Пациенту назначают лекарства от бактериального дерматита и рекомендуют ежедневный уход с правильно подобранной косметикой.
Почему возникает бактериальный дерматит?
Бактериальный дерматит — это не что иное, как заражение поверхности кожи или более глубоких её слоев патогенными возбудителями. Чтобы распознать их тип, необходимо посетить дерматолога и сдать несколько важных анализов. Бактериальный дерматит чаще всего вызывается стрептококками и стафилококками, а также другими патогенами, которые вызывают заболевания, часто угрожающие жизни и здоровью человека. К ним, среди прочего, относятся венерические заболевания, туберкулез кожи или болезнь Лайма. Люди с ослабленной иммунной системой также борются с бактериальным дерматитом. Если его не лечить, дерматит может перейти в системную инфекцию с риском смерти.
Какие заболевания вызываются бактериальным дерматитом?
Бактериальный дерматит не является отдельным заболеванием. Этот термин охватывает широкий спектр состояний, возникающих в результате микробной инфекции. Они включают:
Бактериальные кожные инфекции также включают атопический дерматит. Кожа пациента раздражается, краснеет и временами начинает зудеть. Также заболевание может сопровождаться отеком. Заражение болезнетворными микроорганизмами также связано с наличием фурункулов, которые, если они расположены близко к мозгу, могут представлять значительную угрозу для жизни и здоровья.
Медикаментозное лечение бактериального дерматита
Фармакологическое лечение бактериального дерматита зависит от вида патогенного микроорганизма. Во многих случаях необходима антибактериальная терапия или лечение рецептурными стероидами. Пациент также получает средства местного действия, такие как мази, кремы и лосьоны для кожи. Некоторые заболевания имеют тенденцию повторяться, поэтому ежедневный уход за кожей является важным элементом терапии. Косметика, купленная в аптеке, часто не справляется с подобными недугами, поэтому стоит обратиться за аптечными препаратами.
Дермокосметика и бактериальный дерматит
Бактериальный дерматит нельзя лечить дермокосметикой, но она необходима в процессе лечения. Кожа пациента требует ухода, и ее нельзя обрабатывать препаратами, которые могут ухудшить ее состояние. Фармацевтическая косметика сводит этот риск к минимуму, поскольку ее формула была разработана дерматологами. Они, в свою очередь, позаботились о том, чтобы крема и мази оказывали лечебное воздействие на кожу, а не повреждали ее. Большинство косметических продуктов основаны на ингредиентах, обладающих успокаивающими и лечебными свойствами. Такими веществами являются, например, пантенол и аллантоин.
Дермокосметика также содержит уникальные увлажняющие комплексы и восстанавливает поврежденный липидный барьер эпидермиса. Как например, комплекс ERC или PCA, а также натуральный увлажняющий фактор. Они не только предотвращает потерю воды кожей, но и обеспечивают ее постоянное увлажнение.
Производители аптечной дермокосметики заботятся о своих потребителях, поэтому создали целые линейки препаратов для ухода за различными типами кожи, в том числе и проблемной. В предложение входят лосьоны для мытья, лосьоны для тела и интенсивно увлажняющие кремы.
Чем лечить инфекционную сыпь
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Что такое инфекция энтеровирусная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Энтеровирусная инфекция — группа острых инфекционных заболеваний, вызываемых различными серотипами энтеровирусов. Характеризуется многообразием клинических проявлений с возможным поражением практически всех органов и систем. Заканчивается, как правило, выздоровлением.
Этиология
Семейство: Пикорнавирусы (Picornaviridae)
Род: Энтеровирусы (включает 15 видов: вирусы полиомиелита, Коксаки А и В, эховирусы — ECHO, каждый из которых может подразделяться на серотипы) — происходит регулярный пересмотр и изменения.
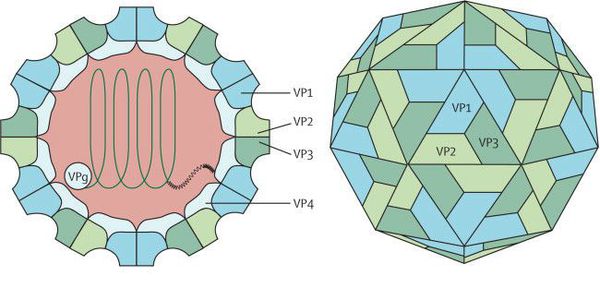
Энтеровирусы являются мелкими (15-35 нм) РНК-вирусами с одной цепью, которая окружена капсидной (белковой) оболочкой с кубической симметрией, содержащей 4 белка (VP1-4). К этим белкам при иммунном ответе формируются защитные антитела.
Посредством специфического клеточного рецептора энтеровирусы связываются с клеткой, проникают в неё, после чего реализуется процесс репликации (размножения) вирусных частиц. В дальнейшем вирусные частицы покидают клетку, разрушая её. Вирусные белки обладают интересной особенностью: они сначала подавляют активацию апоптоза (запрограммированной гибели клетки), а затем инициируют его для выхода вирионов (полноценных вирусных частиц) из клетки. Возможна генетическая рекомбинация (обмен генами и появление новых серотипов, вследствие отсутствия у энтеровирусов функции исправления ошибок при синтезе дочерней РНК). Липидной оболочки энтеровирусы не имеют.
Энтеровирусы очень хорошо размножаются в культуре эпителиальных клеток человека и приматов, но могут хорошо себя чувствовать и на культурах почечных клеток. Практически для всех типов вирусов характерны цитопатические свойства (поражённые клетки теряют жизнеспособность и погибают).
Эпидемиология
Заболеваемость повсеместная, в тёплых странах круглогодичная, а в средней полосе чаще наблюдается летом-осенью (связано с отдыхом людей, купанием в водоёмах). Источник инфекции — человек (больной любыми формами и носитель), чаще болеют и являются источниками распространения дети. Это высококонтагиозное заболевание (заразное), может давать эпидемические вспышки.
Вирус появляется в биологических субстратах (фекалии, моча, кровь, слюна) за несколько дней до начала клинических проявлений, причём с калом может выделяться до пяти недель (у людей со СПИДом гораздо дольше).
Энтеровирусы попадают в основном на слизистую оболочку ротоглотки и верхних отделов ЖКТ, там происходит первичное размножение и далее распространение по организму. Поражение центральной нервной системы (ЦНС) вторично.
Сколько заразен человек по времени
Человек заразен за несколько дней до начала симптомов энтеровирусной инфекции и до пяти недель от начала болезни.
Симптомы энтеровирусной инфекции
Инкубационный период энтеровирусной инфекции длится от 2-х до 35 дней (в среднем 7-10 дней). Ввиду того, что энтеровирусы могут поражать любую ткань организма, клинические проявления широки и многообразны, болезнь может проявляться как изолированной симптоматикой, так и комбинацией признаков. Стоит рассмотреть основные.
Симптомы энтеровируса у взрослых
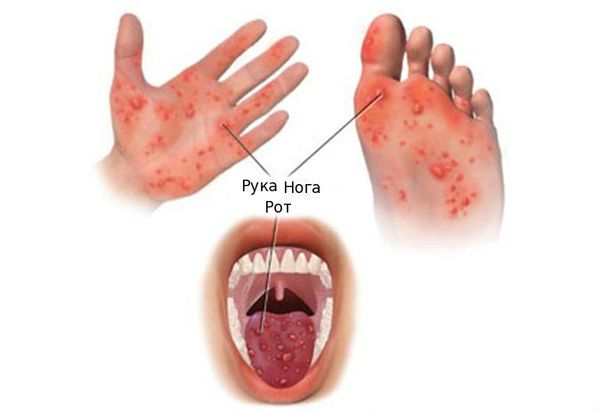
Энтеровирусная пузырчатка, или болезнь рука-нога-рот (About Hand, Foot, and Mouth Disease — HFMD) — вызывается в основном 71-м серотипом энтеровируса, вирусами Коксаки группы А, а также некоторыми подвидами Коксаки группы В. Проявляется умеренной лихорадкой, слабостью, ознобом. На фоне этого состояния на теле появляются различных размеров (до 7 мм) папулёзные высыпания, которые часто переходят в везикулы (пузырьки с серозным содержимым) и вскрываются. Высыпания сопровождаются слабым зудом, они локализуются даже на ладонной поверхности кистей и подошвенной поверхности стоп, что является патогномоничным симптомом (характерным именно для энтеровируса). Также везикулёзные высыпания появляются на слизистой ротоглотки, впоследствии они вскрываются и на их месте образуются афты (мелкие язвочки). Течение заболевания, как правило, доброкачественное, постепенно происходит выздоровление.
В течение недели всё благополучно заканчивается.
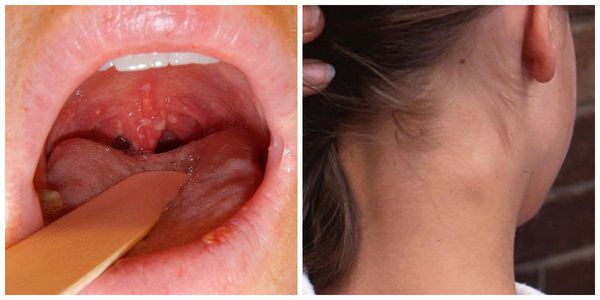
ОРЗ энтеровирусной этиологии — отмечается субфебрильная (до 38 °C) температура тела, в первые двое суток присоединяется насморк, кашель, дискомфорт в горле с умеренной гиперемией, также характерно увеличение шейных лимфоузлов. Проходит в течение недели.
Малая болезнь (энтеровирусная лихорадка, или «летний грипп») — непродолжительная (1-3 дня) лихорадка, не сопровождающаяся явными органными поражениями. Может проявляться также дискомфортом в животе, головной болью, слабостью, умеренной гиперемией слизистой оболочки ротоглотки, увеличением шейных лимфоузлов. Редко бывают рецидивы и вторая волна лихорадки. В течение 7-10 дней полностью проходит.
Эпидемическая миалгия (болезнь Борнхольма, или плевродиния) — вызывается вирусом Коксаки группы В). Это лихорадочное заболевание с ярко выраженным болевым синдромом в мышцах грудной клетки, верхнего и среднего отдела живота. Очень болезненные ощущения при глубоком вдохе (полимиозит – острое воспаление мышц). Как правило, доброкачественное течение, редко возможен запуск аутоиммунных реакций, сопровождающихся длительным поражением мышц, природа этого процесса до конца не ясна.
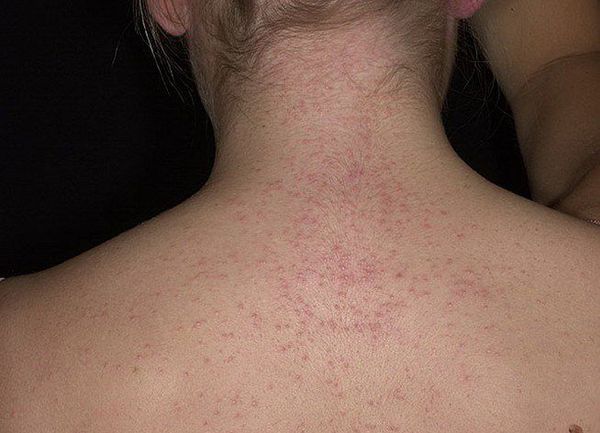
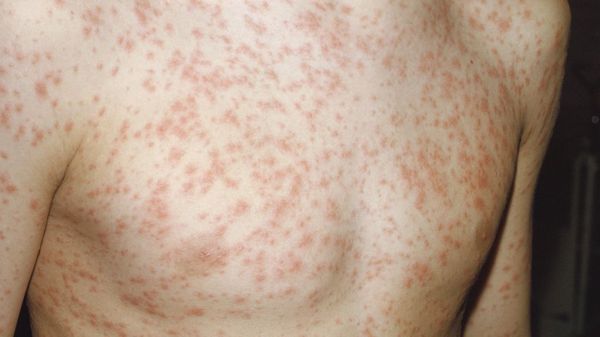
Энтеровирусная экзантема — лихорадочная реакция, сопровождающаяся слабостью, тошнотой, иногда рвотой, миалгиями (мышечными болями), головной болью с одномоментным (на 1-2 суток) появлением полиморфной сыпи (макуло-папулёзной или пятнистой) на различных участках тела, иногда с геморрагическим компонентом.
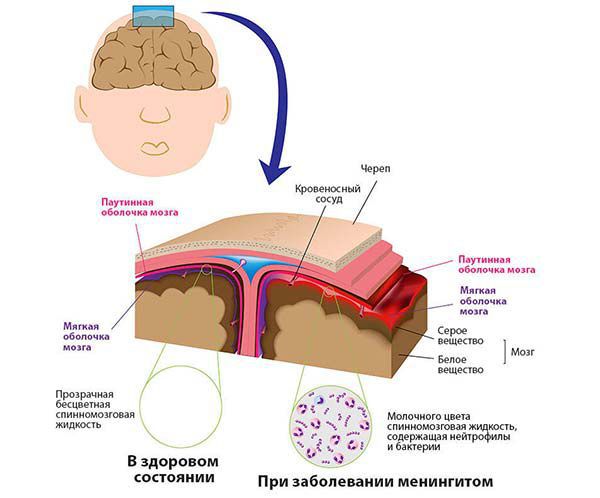
Серозный менингит (вызывают различные типы энтеровирусов) — быстрое повышение температуры тела до 40 °С, сопровождающееся признаками внутричерепной гипертензии: выраженной головной болью распирающего характера, тошнотой, рвотой, не приносящей облегчения, светобоязнью. Менингеальная симптоматика (симптомы раздражения оболочек головного мозга) выражена умеренно, может появляться не сразу, хотя ликворологические признаки на лицо, что означает истечение ликвора ( цереброспинальной жидкости) из носа или ушей. При проведении люмбальной пункции ликвор прозрачный, бесцветный, давление повышено, лимфоцитарный плеоцитоз (повышенное содержание клеточных элементов в ликворе) до 100-500 кл×10 6 /л.
Энтеровирусный энцефалит (до 8 % случаев) — на фоне повышенной температуры тела отмечается общемозговая симптоматика (головная боль, рвота), нарушения сознания, судороги, очаговая неврологическая симптоматика (непроизвольные колебательные движения глаз, нарушение речи, координации и т. п., ликвор при пункции прозрачный, бесцветный, нормоцитоз (нормальное неизмененное количество и соотношение клеток) или незначительное повышение лимфоцитов, давление повышено, уровень белка в норме или снижен.
Паралитические формы (полиомиелитоподобные) — вызывают любые энтеровирусы. Течение чаще нетяжёлое, у детей возникает хромота, провисание колена, незначительное изменение сухожильных рефлексов, в течении 2-4 недель самостоятельно проходит.
Тяжёлые поражения нервной системы (чаще вызваны энтеровирусом 71-го типа) — наблюдаются редко, в основном у детей до пяти лет. Начинаются с типичного поражения по типу болезни рука-нога-рот, далее на фоне продолжающейся лихорадки с 3-6 суток болезни развивается триада: серозный менингит, острые вялые параличи конечностей и ромбэнцефалит — тяжёлое поражение ствола головного мозга, которое проявляется по нарастающей генерализованными судорогами, атаксией, нарушением функции глазодвигательного, глотательного, дыхательного центров с переходом в кому. Прогноз часто неблагоприятный.
Миокардит — воспаление сердечной мышцы. Ч асто возникает у взрослых при тяжёлом течении инфекции, как правило, не представляет опасности. Возможно ощущение дискомфорта в области сердца, перебои в работе, выявляются изменения на ЭКГ. Проходит в основном бесследно.
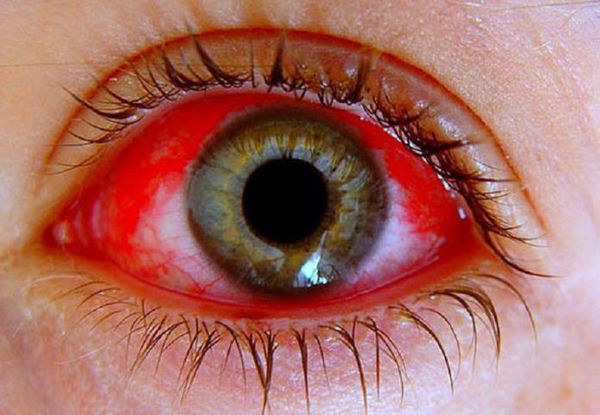
Геморрагический конъюнктивит (часто вызван 70-м типом энтеровируса) — протекает как лихорадочное заболевание с поражением глаз. Возникает периорбитальный отёк, слезотечение, нарушение остроты зрения, кровоизлияния в конъюнктиву. Проходит, как правило, благоприятно с полным выздоровлением.
Увеит — воспаление сосудистой оболочки глаза, вызванное 71-м типом вируса или некоторыми эховирусами. Чаще развивается у маленьких детей, может сопровождаться органическими повреждениями радужной оболочки и потерей зрения.
Диарейная форма — может сопровождать любую другую форму, вызывается любым типом энтеровируса, протекает по типу острой кишечной инфекции: повышение температуры тела, дискомфорт и боли в животе, жидкий пенистый стул, течение благоприятное.
Энтеровирусная инфекция при беременности
Симптомы энтеровируса у детей
Заболевание протекает с теми же симптомами, что и у взрослых, только чаще возникают тяжёлые формы и поражения нервной системы. Также выделяют специфический энцефаломиокардит новорождённых. Заболевание развивается при заражении ребёнка энтеровирусом Коксаки группы В во время или сразу после родов при условии отсутствия у матери защитных антител. Симптомы: лихорадка, тахикардия, цианоз (синюшность кожи), учащённое дыхание, нарушение ритма сердца, увеличение размеров печени, отёчный синдром, судорожная активность, часто развивается так называемый «энтеровирусный сепсис», летальность до 70 %.
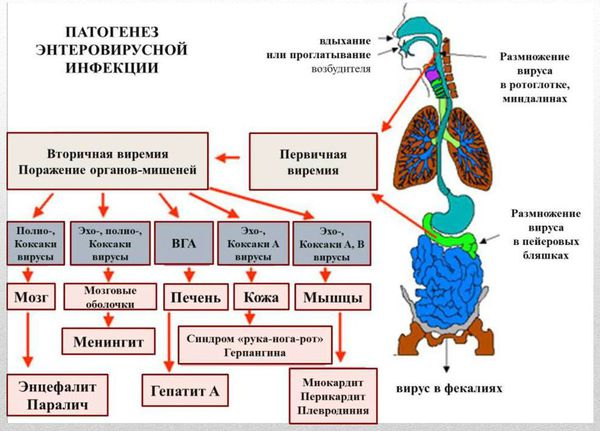
Патогенез энтеровирусной инфекции
Энтеровирусная инфекция имеет 4 фазы: энтеральную (кишечную), лимфогенную (распространение по лимфатическим путям), вирусемическую (появление вируса в крови) и полиорганных поражений.
Классификация и стадии развития энтеровирусной инфекции
Классификация энтеровирусных инфекций по типу
Типичные — имеют характерные симптомы, возможность стандартной постановки диагноза.
Атипичные — не имеют чёткой симптоматики, постановка диагноза может быть затруднительна.
По тяжести:
По течению:
По длительности течения:
По характеру течения:
Осложнения энтеровирусной инфекции
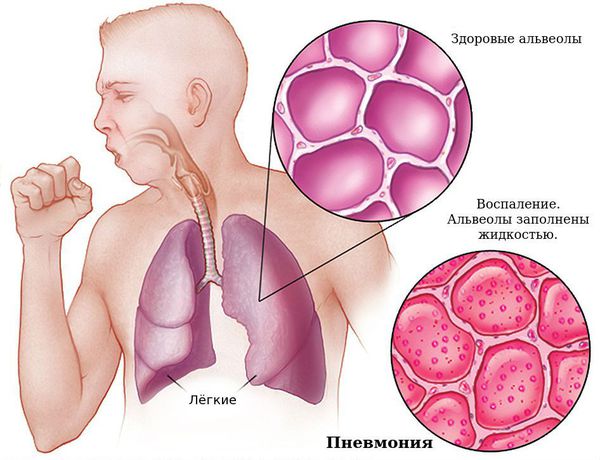
Пневмония: частое дыхание, цианоз, кашель, боли в грудной клетке, характерные изменения на КТ.
Острый респираторный дистресс-синдром: тяжёлая одышка, тахипноэ (учащённое поверхностное дыхание), выраженный цианоз, сухой кашель, хрипы при аускультации (выслушивании).
Отёк-набухание головного мозга: распирающая головная боль, рвота, нарушения и потеря сознания, нарушение дыхания и кровообращения, кома. Прогноз серьёзный, при отсутствии своевременной помощи в отделении реанимации и интенсивной терапии, а иногда и при её наличии, возможен летальный исход.
Острая почечная недостаточность: резкое нарушение функции почек, проявляется снижением диуреза (объёма мочи), бледностью, тошнотой, тахикардией, отёками, повышением уровня креатинина.
Осложнения чаще возникают у детей первых лет жизни, ослабленных больных, лиц пожилого возраста, их лечение осуществляется по общим принципам и не имеет чётких отличий от данной группы патологии, вызванной другими причинами.
Диагностика энтеровирусной инфекции
Лабораторная диагностика
По показаниям проводятся дополнительные обследования:
Дифференциальная диагностика
Ввиду многообразия форм проявления энтеровирусной инфекции дифференцирование следует проводить почти с любыми заболеваниями. Перечислим лишь основные.
Лечение энтеровирусной инфекции
Подавляющее большинство больных проводит лечение в домашних условиях. Никакой специфической терапии не существует, как правило, достаточно обеспечить заболевшему покой, обильное питьё, приём сорбентов (при кишечной форме болезни), противоаллергических, антигистаминных (при кожных проявлениях) и общеукрепляющих средств (витамины, антиоксиданты, аминокислоты).
Лечение энтеровирусной инфекции у взрослых
При герпангине, катаральной форме и ОРЗ показано орошение горла растворами антисептиков. При развитии конъюнктивита — применение глазных антисептиков.
Диета при энтеровирусной инфекции
Диета должна быть полноценная, лучше механически и химически щадящая (т. е. в жидком и мягком виде без жирного, жареного, раздражающего).
Купирование гипертермического синдрома
При высокой температуре назначаются нестероидные противовоспалительные препараты. При энтеровирусной инфекции у взрослых и гипертермии свыше 39,5 ℃ применяется Парацетомол или Ибупрофен.
| Активное вещество | Название препарата | Описание |
|---|---|---|
| Ибупрофен | «Нурофен», «Ибупрофен», «Долгит», «МИГ», «Фаспик», «Ипрен», «Солпафлекс» | Препарат относится к противовоспалительным и обезболивающим средствам. Формы выпуска: таблетки, капсулы, суспензия |
| Парацетамол | «Парацетамол»,»Цефекон», «Панадол», «Перфалган», «Тайленоп», «Эфферелган», «Мексален» | Препарат обладает анальгезирующим, жаропонижающим и слабым противовоспалительным действием. Формы выпуска: таблетки, суспензия, сироп |
Лечение при эпидемической миалгии
При эпидемической миалгии применяют нестероидные противовоспалительные средства, противоаллергические препараты и витамины, в тяжёлых случаях электрофорез Новокаина и массаж.
Лечение при бактериальных осложнениях
При присоединении вторичной бактериальной флоры назначают антибактериальные препараты.
Противовирусная и иммуномодулирующая терапия
Применение группы иммуномодуляторов (средств, которые стимулируют иммунную систему) не имеет никаких доказательств эффективности.
Лечение при менингите, менингоэнцефалите и паралитической форме
При менингите и менингоэнцефалите проводятся люмбальные пункции и комплекс лечебных мероприятий неотложной терапии (в ОРИТ — отделение реанимации и интенсивной терапии) в зависимости от ситуации. При паралитической форме также необходима госпитализация.
Лечение гастроэнтеритической форма инфекции
Людям с лёгкой формой заболевания требуется только покой и лечение симптомов. Для этого принимают сорбенты и пьют достаточного количества воды, чтобы избежать обезвоживания.
Лечение у детей
Особенностей лечения у детей нет, при любой форме могут применяться в возрастной дозировке НПВС, противоаллергические средства, местно антисептики, витамины и адаптогены (средства повышения сопротивляемости организма). При гипертермии у детей свыше 38,5 ℃ применяется Парацетомол или Ибупрофен в возрастной дозировке.
Прогноз. Профилактика
При неосложнённых формах прогноз благоприятный, при развитии тяжёлых форм, осложнений, особенно у детей и ослабленных больных (СПИД, пожилые люди), прогноз серьёзный.
Специфическая профилактика не разработана. Из мер неспецифической профилактики стоит отметить следующие: