Колибактериоз птиц

Протекать патология может в двух формах: хронической, острой. При этом птицеводы наблюдают у стада признаки интоксикации, поэтому болезнь опасна высоким показателем летальности. Проявляться заболевание может по-разному:
Опасность патологии в том, что она поражает такие органы, как печень, воздухоносные мешки, легкие, перикард, суставы. Если инфекция распространилась среди цыплят, по данным исследований летальный исход будет ждать 30% выводка. Когда бактерия поражает взрослое поколение, отмечается снижение их продуктивности.
Развитие инфекции начинается с проникновением кишечной палочки в организм птицы. Для постановки диагноза необходимо выделение чистой культуры E coli. Предотвратить рассматриваемую болезнь легче, чем лечить ее проявления. Поэтому большое значение имеют своевременные профилактические меры.
Колисептицемия развивается по нижеперечисленным причинам:
Колибактериоз часто обнаруживают у гусят, индюшат, утят, а также фазанов. В группе риска маленькие цыплята, ведь их иммунная система еще не окрепла. Также подвержены заболеваемости ослабленные особи, птицы после перенесенных вирусно-инфекционных, паразитарных заболеваний.
Пути заражения

Развитие патологии происходит в момент, когда возбудитель проходит путь из нижнего отдела кишечной системы в органы дыхания или другие органы пищеварения. Там микроорганизмы указанной группы оседают, запускается механизм их размножения. На фоне другой болезни птиц колибактериоз развивается довольно часто, что в значительно степени затрудняет постановку диагноза. Обычно болезнь проявляется после травмы, физического или инфекционного, токсического воздействия на организм курицы.
Куры, цыплята заражаются такими путями:
Кишечная палочка наделена высокой устойчивостью к внешней среде, она продолжает жизнедеятельность вне организма до 204 дней. В среде, нагретой до 60 градусов микроб погибает через час. Если воздействовать кипятком, палочка погибает моментально.
Важно! После того, как птица переболеет, она останется источником заражения. Ее организм будет постоянно выделять патогенный штамм в помещении, где содержатся другие птицы, животные. В кале находится максимальная концентрация палочки. Испражнения загрязняют подстилку, корм, воду, что становится причиной заражения всего поголовья. Цыплята могут инфицироваться во время проклевывания через зараженную скорлупу.
Симптомы и лечение

Характерными признаками колибактериоза считаются:
В случае с хронической и подострой формой болезнь развивается на протяжении 2–3 недель. За это время птицевод замечает следующие изменения поголовья:
Диагностика и лечение колибактериоза

Если возникло подозрение на колибактериоз у кур, лечение и диагностику должен провести ветеринар. Только врач поставит точный диагноз и подберет эффективный терапевтический курс. Самолечение может стать причиной гибели всего поголовья.
Важно понимать, что возбудитель опасного заболевания реагирует не на все медпрепараты. Поэтому врач должен провести тест на чувствительность палочки на то или иное лекарственное средство.
Лечение колибактериоза птиц проводят неомицином. Препарат стоит смешать с кормом. На 1 кг веса несушки требуется 50 г лекарства. Давать птицам средство следует раз на день. Для полного выздоровления стоит провести терапевтический курс в 6–10 дней.
Также можно использовать в лечении рассматриваемой патологии такие медпрепараты:
Из антибактериальных средств ветеринары часто назначают для лечения колибактериоза кур нижеперечисленные препараты:
Длится терапевтический курс перечисленными средствами 5–6 дней. Затем поголовье необходимо обеспечить пробиотиками. Медпрепараты данной группы необходимы для того, чтобы нормализовать кишечную микрофлору бройлеров. Также могут назначать ферментные препараты, гомеопатические медпрепараты.
После пробиотиков проводят повторный, закрепляющий курс антибиотиков. На втором курсе терапии рекомендовано применять другие вещества. Достичь максимального лечебного эффекта позволяет чередование антибиотиков, средств нитрофуранового ряда, пробиотиков.
Меры профилактики заболеваемости

Даже обслуживающий персонал на птицеферме может быть переносчиком возбудителя колибактериоза, поэтому необходимо проводить регулярные обследования. Патогенные бактерии (эшерихии) могут находиться на одежде, используемом инвентаре, на руках работников.
Наиболее эффективным методом профилактики считается вакцинация молодняка. При колисептицемии пассивный иммунитет переходит от вакцинированных курицы и петуха цыпленку через яйцо. Такой иммунитет действует до 3-х месяцев. Также проводят вакцинацию цыплят, кур специальными эшерихиозными антигенами.
Чтобы укрепить иммунную систему бройлеров, несушек, необходимо обеспечить хозяйство питательными, витаминизированными кормами. Птенцам после 2-й недели жизни следует давать минеральные прикормки, витаминизированные корма. Не менее важным моментом считается соблюдение ветеринарных, санитарных норм во время инкубации яиц.
Колибактериоз гусей
Колибактериоз – вызываемое кишечной палочкой инфекционное заболевание. Болезнь поражает гусей и другую домашнюю птицу, протекает остро, подостро, хронически. Риск ее развития выше у молодых особей, не достигших четырехмесячного возраста. Летальность достигает 30%.
О заболевании
Возбудитель – палочковидные грамотрицательные бактерии Escherichia coli (E.coli), постоянно обитающие в кишечнике и верхних дыхательных путях. Болезнь вызывают штаммы серогрупп О1, О2, О18, О26, О78, О111, О115. Подвержены болезни все возрастные группы, но чаще она поражает птенцов – объясняется это недостаточно сформированной иммунной системой молодняка. Могут быть заражены и эмбрионы.
Птицы с сильным иммунитетом имеют устойчивость к заражению. Оно происходит при ослаблении защитно-компенсаторных механизмов. Снижение иммунной защиты возникает при:
Источник заражения – больная или переболевшая птица. Бактерии выделяются в окружающую среду с пометом. Болезнь способны разносить грызуны и персонал, но чаще заражение происходит из-за неудовлетворительного зоотехнического и санитарно-ветеринарного состояния птичника. Бактерии распространяются через:
Они проникают через поврежденную скорлупу или через ее поры.
Симптомы
Инкубационный период занимает минимум времени – в среднем длится от двух до трех дней. Симптоматика колибактериоза у гусей имеет сходство со многими другими болезнями, что затрудняет диагностику. Наблюдаются:
При остром протекании заболевания летальный исход наступает в течение нескольких дней. При подостром и хроническом течении болезнь занимает до трех недель.
При вскрытии павших птиц обнаруживаются:
Постановка диагноза
Прежде чем лечить колибактериоз гусей, проводят обследование. Диагноз ставят на основании симптомов, патологоанатомических изменений, бактериологического исследования помета. Анализы позволяют дифференцировать колибактериоз от других болезней:
Лечение
При массовом и тяжелом поражении поголовья птиц уничтожают. Также поступают и с сильно ослабленными гусями. Если болезнь удалось выявить на ранних этапах, ее лечат. При подтвержденном диагнозе хозяйство закрывают на карантин. Нельзя ввозить и вывозить птицу, продавать любую продукцию, кроме яиц – их предварительно дезинфицируют парами формальдегида. Процедуру проводят сразу после снесения.
Больных особей отсаживают от остального стада. В птичнике проводят уборку:
Колибактериоз поддается лечению антибиотиками. Гусей пропаивают водным раствором фурацилина в разведении 1:10000. Норма зависит от возраста:
| Возраст (дней) | Расход раствора (мл/1 голову) |
| До 20 | 10 |
| 20-70 | 25 |
| 70-90 | 30 |
С кормом дают левомицетин (50 мг/кг массы). Курс лечения занимает 7 дней. Условно здоровых птиц также пропаивают фурацилином.
Для лечения колибактериоза гусей подходят и другие антибактериальные средства:
| Наименование препарата | Дозировка | Курс (дней) |
| Колистин | 2.5-4 г/10 л питьевой воды | 3-5 (раствор используется вместо питьевой воды) |
| Левофлоксацин, Лексофлон OR | 7.5 мг/1 кг живой массы | 5 |
| Тетрациклин | 20 мг/1 кг живого веса | 7 |
| Энрофлоксацин | 1 мл/2 л питьевой воды | 3-5 (раствор наливают в поилки дважды в сутки) |
| Энронит OR (комплекс энрофлоксацина с колистином) | 0.5 мл/1 л питьевой воды | 5 |
Карантин снимают через месяц после выздоровления птиц и санации хозяйства.
Профилактика
Поскольку колибактериоз – вторичное заболевание, для предотвращения его развития у гусей важно не допускать снижения естественного иммунитета. Для этого нужно:
Действенной мерой профилактики колибактериоза считается вакцинация. В ветеринарной практике используют инактивированные и живые вакцины. Лучший результат показывают лиофилизированные живые. После однократного применения иммунный ответ формируется в течение двух недель.
Птенцов вакцинируют, добавляя в питьевую воду или распыляя препарат. Процедуру проводят обычно в суточном возрасте, но можно выполнить ее и позже (до трехдневного возраста). Ревакцинация показана в период с двенадцатой по четырнадцатую неделю – иммунитет сохраняется до одиннадцати-двенадцати месяцев.
Партии подлежащих иммунизации гусят прививают одномоментно, при этом вакцинный штамм не должен распространяться на непривитых особей. При соблюдении правил применения вакцина считается безвредной, она служит лишь для профилактики, лечебными свойствами не обладает.
Заключение
В острой форме колибактериоз гусей сложно поддается лечению. Во многих случаях целесообразно сразу пустить на убой больных и ослабленных птиц – используется бескровный метод, туши сжигают во избежание распространения инфекции. Чтобы не допустить развития болезни, проводят профилактику – создают гусям оптимальные условия, пропаивают их антибиотиком, вакцинируют.
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
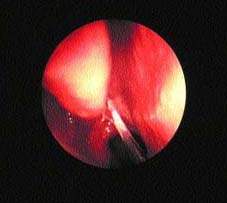 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
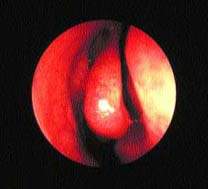 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
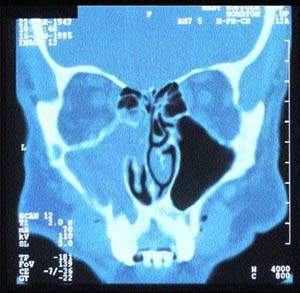 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
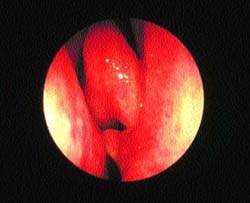 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.








