Розовый лишай
Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
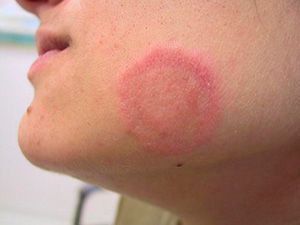
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Наши врачи
Розовый лишай у беременных
У женщин питириаз встречается чаще, чем у мужчин. Особенно опасно, когда кожное заболевание случается у беременных женщин. При обнаружении каких-либо высыпаний важно сразу посетить дерматолога и пройти лечение. Недопустимо рисковать здоровьем малыша и ждать, что бляшки сами исчезнут. Если болезнь не лечить, то присоединяются бактериальные инфекции, с которыми справиться намного сложнее.
Если у беременной женщины не выявлен розовый лишай, то тем не менее важно придерживаться следующих рекомендаций:
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть. Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности. Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
Важно! Своевременно обратиться к врачу и отказаться от самолечения. В многопрофильной клинике ЦЭЛТ созданы идеальные условия для пациентов. Посетить дерматолога и сдать лабораторные анализы можно в удобное время, без спешки и очередей.
Записывайтесь на прием к дерматологам ЦЭЛТ и эффективно избавляйтесь от кожных болезней.
Чем лечить кольцевидный лишай видаля
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия, 119071
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия, 119071
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Городская клиническая больница №14 им. В.Г. Короленко, Москва
Лихен простой хронический Видаля в детском возрасте
Журнал: Клиническая дерматология и венерология. 2018;17(3): 32-35
Гребенюк В. Н., Бассе Ф. Б., Пилявская С. О., Медведева О. В., Пузанкова А. А., Дударева Л. А. Лихен простой хронический Видаля в детском возрасте. Клиническая дерматология и венерология. 2018;17(3):32-35.
Grebeniuk V N, Basse F B, Piljavskaya S O, Medvedeva O V, Puzankova A A, Dudareva L A. Lichen simplex chronicus of Vidal in pediatric patients. Klinicheskaya Dermatologiya i Venerologiya. 2018;17(3):32-35.
https://doi.org/10.17116/klinderma201817336
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Представлены два случая лихена простого хронического Видаля, развившиеся на фоне экземы и псориаза. Описаны особенности клинической картины и лечебной тактики. Это заболевание довольно распространенное, но редко распознаваемое, заслуживает внимания дерматолога с целью разработки алгоритмов своевременной диагностики и эффективного лечения для улучшения качества жизни пациентов.
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия, 119071
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия, 119071
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Городская клиническая больница №14 им. В.Г. Короленко, Москва
Лихен простой хронический Видаля (ЛПХ) (синонимы: лихен ограниченный, нейродермит ограниченный) в настоящее время известен как самостоятельная нозологическая форма. Первоначально Л. Брок и Л. Жако (1891) рассматривали его как кожную реакцию, отмечая при этом неврастеническую конституцию больных и их готовность отвечать зудом на любое раздражение [1—3].
Этиология ЛПХ неизвестна, но набор патогенетических механизмов чрезвычайно широк: нейроэндокринные нарушения, аутоинтоксикация, дисфункция ЖКТ, метаболические расстройства, аллергические влияния и прочие [1—5]. Некоторые типы кожи более предрасположены к формированию лихенизации, особенно на фоне экзематозных заболеваний. Эмоциональное напряжение, депрессия, обсессивно-компульсивные расстройства могут играть определенную роль в возникновении зуда и поддержании патологического процесса [6].
Заболевание обычно начинается в возрасте старше 20 лет, иногда у детей, страдающих атопическим дерматитом и некоторыми другими заболеваниями кожи [3—5, 7]. Оно проявляется одним или несколькими очагами. В части случаев кожа будущих мест поражения внешне не изменена. Тяжелый пароксизмальный зуд становится причиной многократных расчесов и растираний кожи на одном и том же месте, в результате чего возникают высыпания полигональных плоских папул, частично покрытых отрубевидными чешуйками. Со временем рисунок кожи усиливается, поверхность ее приобретает шагреневый вид, элементы сыпи, сливаясь, образуют округлые, овальные или линейные толстые лихеноидные бляшки [7—9]. Цвет пораженной кожи — от розоватого до буровато-красного. В типичных случаях выделяют три зоны очага: центральную (лихенизация кожи), среднюю (много мелких блестящих папул) и периферическую (гиперпигментация кожи). В основании поражений — умеренная инфильтрация, на эритематозном фоне имеются экскориации, геморрагические корки [1, 2, 10]. Обычно бляшки и лихенизация четко очерчены, диаметром 5—15 см, остаются локализованными и не имеют тенденции к росту [3, 4, 7]. Наиболее частая их локализация — шея, бедра, межъягодичные складки, промежность, предплечья, голеностопные суставы, лодыжки, волосистая часть кожи головы [3—5, 7]. На фоне хронического течения под влиянием различных раздражителей, в том числе и аллергенов, возникает экзацербация патологического процесса в виде везикуляции, мокнутия и присоединения вторичной инфекции [4, 5, 7].
При этом дерматозе в ответ на механическую травму развивается гиперплазия эпидермиса, в особенности зернистого слоя (гипергранулез), а также происходит пролиферация элементов нервной ткани, что обусловливает повышенную чувствительность кожи к прикосновению. При этом формируется порочный круг «зуд—расчесывание—зуд», который трудно прервать [7, 9, 11]. Основные усилия лечебных мероприятий направлены на разрыв этого круга, на прекращение зуда [5]. ЛПХ с большим трудом поддается лечению. Терапия включает комплекс различных медикаментов: транквилизаторы, нейролептики, антигистаминные, гипосенсибилизирующие средства, топические кортикостероиды или ингибиторы кальциневрина (такролимус, пимекролимус), мази с нафталаном, дегтем, АСД фракция 3. Используют окклюзивные повязки, физиотерапевтические методы (УФО, селективная фототерапия, лазер, магнитотерапия), гигиенический щадящий режим, санацию очагов хронической инфекции, коррекцию дисфункций ЖКТ [1, 3—5, 7, 10].
Хотя предполагают, что ЛПХ часто встречающееся заболевание, во врачебной практике оно диагностируется редко [7].
Клинические случаи
Пациентка Т., 15 лет, родилась от первой беременности, первых родов, развивалась в соответствии с возрастом, хронических заболеваний не было, наследственность не отягощена. Заболела 4 года назад, когда появилось зудящее высыпание на коже левой стопы. Лечение у дерматолога с диагнозом экзема наружными средствами приносило временное улучшение. Постепенно патологический процесс прогрессировал, высыпания распространились на правую ногу. Последние 2 года заболевание отличалось торпидным течением, проводимая терапия была неэффективна, и пациентку направили на лечение в суточный стационар филиала «Коломенский».
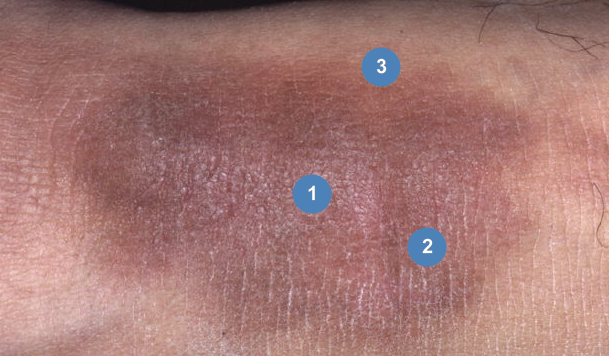
Status localis при поступлении: патологический кожный процесс носит хронический воспалительный характер, представлен несколькими крупными симметричными бляшками с четкими границами на дорсальной поверхности обеих стоп с переходом на голень (рис. 1). 
Проведена дезинтоксикационная, десенсибилизирующая и антибактериальная терапия, наружно применяли средства с противовоспалительным, рассасывающим и противомикробным действием. Лечебный комплекс включал физиотерапевтический метод: курс средневолновой фототерапии. В результате лечения поверхность высыпаний очистилась от корок и чешуек, очаги разрешились с исходом в поствоспалительную гиперпигментацию (рис. 2). 
Пациент С., 12 лет, рожденный от второй беременности, первых родов, протекавших без осложнений. Раннее психофизическое развитие соответствовало возрастным нормам. Мальчик с отягощенным преморбидным анамнезом наблюдался эндокринологом по поводу экзогенно-конституционального ожирения, метаболического синдрома, диффузных изменений в ткани щитовидной железы; у пациента также выявлен круглогодичный аллергический ринит, нарушение осанки, плосковальгусные стопы, миопия OU.
В возрасте 9 лет после перенесенного нервного стресса впервые появились высыпания на коже лица и конечностей, которые первоначально были расценены как атопический дерматит. Лечение не проводилось. Кожный процесс распространился на кожу туловища. В 2015 г. выставлен диагноз — вульгарный псориаз. При обследовании обнаружили повышенный уровень общего IgE — 529 МЕ/мл (норма до 199 МЕ/мл). Был проведен курс противопаразитарного лечения по поводу аскаридоза. В марте 2017 г. ребенок поступил в дневной стационар филиала «Коломенский» в связи с очередным обострением заболевания.
При осмотре патологический кожный процесс носил хронический воспалительный характер, поражения локализовались на волосистой коже головы, лице, верхних и нижних конечностях. Был представлен очагами мелкопластинчатого шелушения на волосистой коже головы. Верхние веки несколько инфильтрированы с шелушением бледно-розовой кожи. В области разгибательных поверхностей локтевых суставов, передних поверхностей голеней, голеностопных суставов располагались четко очерченные гиперемированные лихенифицированные бляшки неправильных очертаний, несколько выступающие над поверхностью кожи, покрытые белесоватыми чешуйками с экскориациями и геморрагическими корками (рис. 3). 
ЛПХ у пациента С. развился на фоне вульгарного псориаза. Проводилась комплексная противовоспалительная, дезинтоксикационная, антигистаминная терапия, наружно применялись топические глюкокортикостероиды с растворами анилиновых красителей и кератолитики. Проведен курс физиотерапии — узкополосная светотерапия (УФБ 311). В результате лечения достигнут выраженный терапевтический эффект, уменьшились гиперемия и инфильтрация в очагах, очистилась поверхность бляшек, расчесы эпителизировались, интенсивность зуда значительно снизилась.
ЛПХ, являясь самостоятельной нозологической единицей в структуре кожных заболеваний, имеет сложный этиопатогенетический механизм развития и специфическую клиническую картину; повседневная активность страдающих им детей может значительно нарушаться. В связи с этим необходимы уточнение диагностических алгоритмов и разработка оптимальных лечебных схем с учетом особенностей заболевания, что благоприятно отражается на качестве жизни пациентов.
Авторы заявляют об отсутствии конфликта интересов.
Чем лечить кольцевидный лишай видаля
Лихенификация может возникать вторично после многих зудящих дерматозов, и некоторые авторы предполагают, что простой хронический лишай является минимальным вариантом атопической экземы у взрослых, имеющих в личном или семейном анамнезе атопические нарушения. Другие считают, что возникновение заболевания связано с нарушениями функций внутренних органов, такими как холецистопатии, сахарный диабет и запоры. Лихенификация также развивается в течение других дерматозов раздражения или как осложнение стойких кожных очагов разных видов, например хронического контактного дерматита, астеатогической и монетовидной экземы, себорейного и застойного дерматита, плоского лишая, зуда ануса и вульвы и редко псориаза.
Зуд тяжелый, пароксизмальный и обычно возникает ночью. Часто он непропорционален степени объективных изменений на коже.
Исходный очаг обычно изолированный, его структуру можно разделить на три зоны:
Существуют различные формы лихенификации с их собственными характеристиками в зависимости от локализации и длительности существования очага. В ранних очагах две внешние структурные зоны могут отсутствовать. В некоторых случаях может наблюдаться лейкодермия в сочетании с витилигоподобными пятнами и депигментированными участками инфильтрированных папул. Редко простой лишай представлен изолированными лихеноидными папулами без центральной лихенификации.
Может поражаться практически любой участок кожи, но наиболее типична локализация в тех зонах, которые доступны для расчесов: на задней поверхности шеи, волосистой части головы, разгибательных поверхностях предплечий, в крестцовой области, на внутренней поверхности бедер, голенях и лодыжках, лобке и мошонке.Течение хроническое, очаги персистируют неопределенно долго в зависимости от индивидуальных особенностей.
Лишай затылочной области
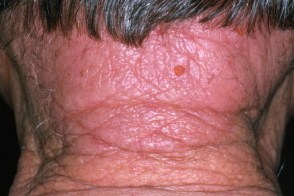 Возникает на задней поверхности шеи, особенно у женщин при эмоциональном стрессе или у пациентов с атопическим дерматитом. Такой участок легко доступен, и пациенты активно расчесывают его. В обоих случаях заболевание характеризуется наличием шелушащейся псориазиформной бляшки и частыми эпизодами вторичной инфекции. Возникает на задней поверхности шеи, особенно у женщин при эмоциональном стрессе или у пациентов с атопическим дерматитом. Такой участок легко доступен, и пациенты активно расчесывают его. В обоих случаях заболевание характеризуется наличием шелушащейся псориазиформной бляшки и частыми эпизодами вторичной инфекции. |
Узловатый нейродерматит волосистой части
головы представлен зудом и экскориированными папулами. В данной ситуации для образования узлов достаточно утолщения эпидермиса на волосистой части головы.
Гигантская лихенификация Потрие
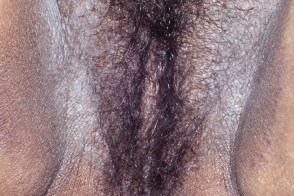 Представляет собой бородавчатые решетчатовидные бляшки, которые развиваются в аногенитальной области, когда зуд персистирует много лет. Четко ограниченные бляшки бородавчатой гиперплазии могут быть приподняты над окружающей поверхностью, могут развиваться опухолевидные бляшки. Представляет собой бородавчатые решетчатовидные бляшки, которые развиваются в аногенитальной области, когда зуд персистирует много лет. Четко ограниченные бляшки бородавчатой гиперплазии могут быть приподняты над окружающей поверхностью, могут развиваться опухолевидные бляшки. |
Лихенификация по типу «гальки»
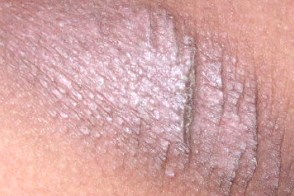 Клиническая картина представляет собой сливающиеся бляшки из гладких мелких папул или отдельные мелкие узелки, напоминающие плоский лишай. Они могут также наблюдаться у пациентов с атопическим дерматитом, фотодерматитом и себорейным дерматитом. Клиническая картина представляет собой сливающиеся бляшки из гладких мелких папул или отдельные мелкие узелки, напоминающие плоский лишай. Они могут также наблюдаться у пациентов с атопическим дерматитом, фотодерматитом и себорейным дерматитом. |
Простой хронический лишай требует устранения первичной причины лихенификации. Гистологическая картина имеет некоторые особенности в зависимости от локализации и длительности существования очага. Постоянно присутствуют гиперкератоз и акантоз. Отмечается удлинение межсосочковых клиньев эпидермиса. Иногда присутствуют спонгиоз и небольшие участки паракератоза. Повсеместно наблюдается гиперплазия.
Общие терапевтические рекомендации
Зуд является ведущим симптомом заболевания, и лечение должно быть направлено на прекращение зуда.
Другие виды терапии
Альтернативные и экспериментальные методы лечения
Розовый лишай — розовая перхоть Гиберта (Жибера) — как лечить самую загадочную болезнь
Розовый лишай — розовая перхоть Гиберта (Жибера) — как лечить самую загадочную болезнь
Розовый лишай — это распространенное острое, самоограничивающееся папулосквамозное заболевание, причина и лечение которого еще недостаточно ясны. В этой статье рассказывается о причинном факторе и лечении PR.
Что такое розовый лишай и почему его называют розовой перхотью
Розовая перхоть (Pityriasis rosea — PR) — острое воспалительное заболевание неустановленной этиологии, характеризующееся появлением кожных высыпаний преимущественно на туловище и конечностях. Это эритематозное отслаивающееся заболевание. Заболевание возникает сезонно. Этиология, скорее всего, вирусная. Наиболее вероятным фактором является вирус герпеса 7 типа (HHV7).
Большинство случаев (75%) касаются людей в возрасте от 10 до 35 лет, хотя есть сообщения о случаях диагностированной патологии у 3-месячного младенца и у 83-летнего человека. Болезнь встречается во всем мире без какой-либо особой расовой восприимчивости.
Розовый лишай — заболевание, с которым пациенты обращаются к дерматологу с частотой до 2% от всех посещений в год. Возникает преимущественно весной и осенью, летом уровень симптомов значительно снижается.
Болезнь поражает больше женщин, чем мужчин в соотношении 2: 1. Продолжительность заболевания составляет от 6 до 8 недель, но имеет высокую вариабельность.
Названий много — лицо одно. Симптомы розового лишая
Первое описание болезни как «кольчатой розеолы» датируется 1798 годом. Уч. Роберт Уильям определил заболевание как пятна неправильной формы, состоящие из небольших тонких чешуек, никогда не сливающихся в струпья и не сопровождающихся покраснением или признаками воспаления.
Другие названия этого заболевания: эритема annulatum, tonsurans maculosus, Herba, roseola squamosa (Nicolas, Chapard), розовый лишайник (Wilson), отрубевидный лишай (Horand), pseudoexanthemata nitoexanthemata, розеола furfuracea herpetiformis (Беренд) — в основном определяли морфологические особенности и изменчивость отдельных пятен.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Розовый-лишай.jpg?fit=450%2C295&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Розовый-лишай.jpg?fit=800%2C524&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%A0%D0%BE%D0%B7%D0%BE%D0%B2%D1%8B%D0%B9-%D0%BB%D0%B8%D1%88%D0%B0%D0%B9.jpg?resize=800%2C524&ssl=1″ alt=»Розовый лишай» width=»800″ height=»524″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Розовый-лишай.jpg?w=800&ssl=1 800w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Розовый-лишай.jpg?resize=450%2C295&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Розовый-лишай.jpg?resize=768%2C503&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″/> Розовый лишай
Только в 1860 году французский врач Камиль Мельхиор Жибер дал название, просуществовавшее почти 150 лет. Он писал: «Есть только одна вещь, которую можно описать под названием розового лишая, и характерными чертами этой патологии являются: маленькие, разветвленные пятна, очень слабо окрашенные, размером не больше ногтя, многочисленные и плотно прилегающие … болезнь обычно длится до 6 недель или 2 месяцев … у молодых людей … «. Pityriasis означает «отруби» или «тонкая шелуха», а rosea переводится как «розовый».
Симптомы розовой перхоти действительно довольно характерны. Сначала на коже появляется геральдическое поражение (так называемая материнская пластина), чаще всего на туловище. Обычно это несколько сантиметров эритемы красного или темно-розового цвета, покрытой чешуей внутри.
Через несколько дней (а иногда и недель) высеваются гораздо более мелкие кожные поражения аналогичной морфологии. Высыпания возникают симметрично, в основном на туловище и шее. Изменений слизистой оболочки нет. Обычно кожные поражения не вызывают зуда.
Возможны вариации сыпи:
Заразен ли розовый лишай? Как он передается?
Болезнь не заразна – подхватить инфекцию при бытовом контакте невозможно.
Причины развития розового лишая Жибера
Хотя болезнь известна давно, ее патогенез до сих пор остается неясным. В качестве причин были предложены различные факторы и возбудители:
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Укус-насекомого.jpg?fit=450%2C245&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Укус-насекомого.jpg?fit=900%2C489&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%A3%D0%BA%D1%83%D1%81-%D0%BD%D0%B0%D1%81%D0%B5%D0%BA%D0%BE%D0%BC%D0%BE%D0%B3%D0%BE.jpg?resize=900%2C489&ssl=1″ alt=»Укус насекомого» width=»900″ height=»489″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Укус-насекомого.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Укус-насекомого.jpg?resize=450%2C245&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Укус-насекомого.jpg?resize=768%2C417&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Укус насекомого
Ранние варианты исследований указывали на связь с новой неиспользованной одеждой. Лассар и Розенталь приписывали эту роль фланелевой и трикотажной одежде.
Развитие своеобразного кожного налета наблюдалось на месте укуса насекомых, особенно блох, а также на старых шрамах, при заживающих огнестрельных ранениях, в месте внутримышечных инъекций, что позволяет предположить, что розовая перхоть является просто изоморфной реакцией.
Некоторые ученые пытались показать, что розовый лишай является психогенным заболеванием и чаще встречается у «сильно подверженных стрессу» или психически больных людей. По их мнению стресс может усугубить поражение и вызвать зуд. Другие считают психосоматическую теорию маловероятной.
Также были предприняты попытки выдвинуть гипотезу о том, что РП — это «токсическая сыпь при желудочно-кишечной инфекции», результат диетической ошибки и расширения желудка.
В 1970 году Берч и Роуэлл постулировали аутоиммунную причину заболевания, при которой предрасположенность была генетически детерминирована и сенсибилизирована микроорганизмами.
Однако наиболее широко рассматривается инфекционный фон заболевания. Клинические особенности патологии, такие как нерегулярное возникновение продромальных симптомов и тяжесть заболеваемости в осенне-весенний период, указывают на вирусную этиологию. Похоже, что у некоторых пациентов есть связь с недавно перенесенной инфекцией верхних дыхательных путей.
Распространение болезни в семье, среди детей в школе, среди солдат в казармах, среди людей, пользующихся турецкими банями, не подтвердилось, поэтому многие специалисты считают, что это неинфекционное заболевание.
Тем не менее было обнаружено, что розовый лишай чаще встречается у дерматологов, чем у отоларингологов, что позволяет предположить, что он распространяется через контакт с низкой инфекционностью, что приводит к увеличению заболеваемости с увеличением количества контактов.
Кроме того, патология чаще встречается у людей с ослабленным иммунитетом, например у беременных, пациентов с трансплантацией костного мозга. Самопроизвольное разрешение и рецидивы, возникающие менее чем у 3% пациентов, также соответствуют теории вирусного происхождения заболевания.
Есть некоторые объективные доказательства, подтверждающие вирусную теорию болезни. В 1968 году учеными было продемонстрировано присутствие пикорнавирусоподобных внутриядерных телец в тканях африканских зеленых мартышек, инокулированных жидкостью, влияющей на цвет пораженных участков, и в электронных срезах этих поражений. Однако ни одно из исследований не выявило генома пикорнавирусов. Также розовый лишай был описан у пациента с доказанной инфекцией вируса Echo.
Также подозревается вирус HHS-7 — Roseolavirus из бетагерпесвирусов. Вирусы этого семейства вызывают острые и хронические инфекции. Они также могут оставаться латентными в течение многих лет, а ослабление иммунной системы приводит к их активации. Вирусы HHS были обнаружены у детей с РП и у взрослых с розовой перхотью в сыворотке, лейкоцитах и биопсиях кожных поражений.
Тем не менее отношения между розовым лишаем и HHS-7 по мнению некоторых ученых остается спорным, в связи с индексом последовательности низкой ДНК HHS-7. Вирус также был обнаружен в плазме здоровых людей.
Было высказано предположение, что заболевание связано с бактериальной инфекцией, включая сифилис и туберкулез. В 1942 г. уч. Бенедек объяснил возникновение болезни реактивацией латентных очагов Baccillus endoparasiticus.
Клинический внешний вид материнской пластинки с морфологическими особенностями, часто напоминающими очаг микоза, особенно стригущего лишая, позволяет предположить, что причиной розовой перхоти может быть грибковая инфекция.
Также иногда вызывают поражения кожи, похожие на розовый лишай, некоторые лекарства. Среди них:
Сообщалось о развитии розового лишая после введения вакцины БЦЖ, IFN-альфа и гепатита B.
Сейчас ученые склоняются к выводу, что подобная реакция организма может быть вызвана разными факторами, и это очень важно учитывать при диагностике патологии. Выявив предполагаемую причину, можно быстро и навсегда избавиться от неприятных симптомов.
Самые вероятные причины — ослабление иммунитета и активизация на этом фоне одного из видов вирусов герпеса. Следовательно, нужно рассматривать все причины, ослабляющие иммунитет.
Диагностика розового лишая
Диагноз с большой вероятностью может быть поставлен на основании анамнеза и клинической картины. Дифференциация должна учитывать, среди прочего:
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Себорейный-дерматит.jpg?fit=450%2C295&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Себорейный-дерматит.jpg?fit=800%2C524&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%A1%D0%B5%D0%B1%D0%BE%D1%80%D0%B5%D0%B9%D0%BD%D1%8B%D0%B9-%D0%B4%D0%B5%D1%80%D0%BC%D0%B0%D1%82%D0%B8%D1%82.jpg?resize=800%2C524&ssl=1″ alt=»Себорейный дерматит» width=»800″ height=»524″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Себорейный-дерматит.jpg?w=800&ssl=1 800w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Себорейный-дерматит.jpg?resize=450%2C295&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Себорейный-дерматит.jpg?resize=768%2C503&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″/> Себорейный дерматит
Эти заболевания дают схожие симптомы, но требуют особого лечения.
Чтобы поставить диагноз, нужно провести ряд специальных анализов, например, соскобов пораженных участков, серологические исследования. Также назначаются анализы крови и мочи, чтобы понять, есть ли в организме воспаление и его последствия.
Некоторые пациенты, начитавшись статей из интернета, и посмотрев картинки, ставят сами себе диагноз, отказываясь от анализов. Итог такого поведения часто печален. В итоге они получают запущенный заразный лишай или другое не менее неприятное заболевание.
Лечение розового лишая Жибера — устаревшие и современные методы
Патогенез розовой перхоти остается в сфере более или менее вероятных предположений. Поэтому лечение пациентов должно быть направлено на снятие симптомов и предупреждение возможных осложнений.
Непонимание причины заболевания приводило к тому, что в прошлом использовались различные попытки лечения.
В 1922 году Берхардт написал в своем учебнике «Заболевания кожи»: «розовый лишай не требует интенсивного лечения … использование сильнодействующих лекарств иногда может ухудшить положение, поскольку они усугубляют воспалительные симптомы, излишне раздражают кожу и вызывают зуд. В большинстве случаев достаточно рекомендовать крахмальные ванны при 28 градусах 2 раза в неделю и смазывание один раз в день 10% цинковой мазью с добавлением салициловой кислоты или 1-2% резорцина, серы (1-3%), тиола или ихтиола (до 5%)».
Уч. Роксбург рекомендовал в большинстве случаев 2%-ную салициловую мазь на ночь для отшелушивания поражений с последующим воздействием ультрафиолета. Вместо ультрафиолета рекомендовалось использовать 20-минутную ванну с добавлением перманганата калия или тиосульфата натрия, а затем наносить салициловую мазь. Другие авторы пишут об эффективности использования 2% салициловой мази дважды в день.
2%-ная салициловая мазь
2%-ная салициловая мазь
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?fit=402%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?fit=737%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-%D0%BD%D0%B0%D1%8F-%D1%81%D0%B0%D0%BB%D0%B8%D1%86%D0%B8%D0%BB%D0%BE%D0%B2%D0%B0%D1%8F-%D0%BC%D0%B0%D0%B7%D1%8C.jpg?resize=800%2C597&ssl=1″ alt=»2%-ная салициловая мазь» width=»800″ height=»597″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?w=800&ssl=1 800w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?resize=402%2C300&ssl=1 402w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?resize=737%2C550&ssl=1 737w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/2-ная-салициловая-мазь.jpg?resize=768%2C573&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″/> 2%-ная салициловая мазь
Саттон рекомендовал купаться в 1% растворе хлорида ртути. Противники лечения препаратами серы и ртути рекомендовали смазывать очаги поражения пастой, которая уменьшает зуд. Они подчеркнули важность частого купания. Маршалл писал, что при преобладании зуда полезно использовать смесь оксида цинка и известковой воды с добавлением 2% фенола.
Растворить чешуйки пытались водным солевым раствором. Использовался 2% раствор эозина, 6% спиртовой раствор масла бергамота, деготь, оливковое масло и известковая вода в 0,25% ментоле.
В настоящее время считается, что в активном лечении розового лишая, не сопроождающегося зудом, нет необходимости. А в случае зуда рекомендуется затирание слабыми кортикостероидными препаратами в виде кремов и лосьонов, подобранными дерматологом. Пациента следует проинструктировать, чтобы он не пользовался твердым мылом и не носил тесную одежду из-за возможности раздражения.
Среди других наружных методов, применявшихся в обширных случаях, можно отметить лучевую терапию. Некоторые ученые рекомендовали поочередно облучать каждую сторону тела, предполагая, что наиболее эффективная терапия была начата в начале воспаления, и что через неделю должно быть определенное улучшение. Другие писали о поверхностной лучевой терапии, заключающейся в приеме разовой дозы или небольшой ее части.
Есть ученые, которые рекомендовали использовать кварцевую лампу в сложных случаях, чтобы не вызвать эритематозную реакцию. Другие подчеркнули роль ультрафиолетового излучения в более быстром очищении поражений, указав при этом на возможность обесцвечивания пятен, которые сохраняются в течение нескольких месяцев. Рекомендовано использовать эритематозно-отшелушивающие дозы — иногда достаточно одной такой дозы.
В более поздних исследованиях упоминалось УФ-В-излучение, которое использовалось ежедневно в течение 5 дней в дозах, вызывающих эритему. Лечение уменьшало зуд и подавляло развитие поражений. Остальные авторы начали с 80% мин. дозы, вызывающей эритему, и увеличивали ее на 20% при каждом последующем облучении. Зуд при таком лечении может исчезнуть даже в течение 24 часов.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%A3%D0%A4-%D0%92-%D0%B8%D0%B7%D0%BB%D1%83%D1%87%D0%B5%D0%BD%D0%B8%D0%B5.jpg?resize=900%2C599&ssl=1″ alt=»УФ-В-излучение» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/УФ-В-излучение.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> УФ-В-излучение
При общем лечении PR были предприняты попытки введения стрептококковых вакцин, стафилококкового анатоксина, экстрактов грибов и дрожжей, инъекций молока, салицилатов, бромата кальция, кальциферола и йодида калия. Имеются сообщения об очень благоприятном эффекте однократной инъекции вакцины брюшного тифа.
В 1940 году уч. Willes и Klumpp использовали для лечения розового лишая плазму выздоравливающих (5 см внутримышечно) и человеческий гамма-глобулин. Последний, введенный в первую неделю лечения, изменил течение заболевания, тогда как его введение позже, как и плазма выздоравливающих, не повлияла на исход.
В 1948 году уч. Гржибовски утверждал, что правильное лечение розовой перхоти заключается во введении антистрептина в количестве 4,0-5,0 г или цибазола в количестве 6,0-8,0 г в сутки в течение 4-5 дней, бромида натрия и аутогемотерапии.
В том же году Холлстром сообщил о благотворном влиянии висмута и сальварсана, а 2 года спустя журнал Polish Medical Weekly сообщил о быстром регрессе поражений после внутримышечного введения 4-6 инъекций 10% масляной суспензии висмута каждые 2 дня по 1 мл. каждый. Хороший эффект от терапии был настолько быстрым, что было постулировано, что висмут станет специфическим лечением.
Была предпринята успешная попытка введения стрептомицина. Инъекции пенициллина в различных дозах: 300 000 ЕД, 450 000 и 500 000 ЕД не принесли ожидаемых результатов. Были приняты поддерживающие меры, включая витамин C (0,5 г / день) и витамин B (20).
Еще один препарат, который использовался для лечения PR, — это энкортон. Даже без наружного лечения в малых дозах (5 мг) это оказалось быстрым и эффективным методом. Более поздние исследования показали, что время от времени необходимо назначать стероиды в целом для контроля очень генерализованных поражений. Преднизолон применялся внутримышечно в суточной дозе 15-40 мг. В случае появления пузырей, не поддающихся лечению общими стероидами, рекомендован дапсон 100 мг два раза в день для кратковременного лечения.
В последнее время появился интерес к эритромицину. Взрослым назначали 4 раза в сутки по 250 мг / сут, детям — 20-40 мг / кг / массы тела, в 4 приема. Некоторые специалисты утверждают, что эффект этого метода сравним с плацебо, в то время как другие утверждают, что, поскольку невозможно указать точную причину и точное лечение, испытания лечения эритромицином, которые приносят результаты, рекомендуются и безопасны.
Теперь рекомендуются в случаях зуда пероральные антигистаминные препараты. Редкие симптомы во рту можно облегчить с помощью зубной пасты, содержащей гидрохлорид дифенгидрамина или гидрохлорид тетрациклина.
Правильное лечение розовой перхоти при болезни Жибера
Лечение розового лишая в первую очередь основано на результатах диагностики и рекомендациях дерматолога, основанных на его знаниях и опыте. Самостоятельные попытки излечить патологию обычно приводят к появлению сопутствующих симптомов, иногда очень опасных.
Учитывая симптомы, дерматолог назначает:
На время лечения дерматолог рекомендует:
Как узнать, что розовый лишай проходит?
После курса терапии пятна проходят без образования шрамов. На месте бляшек остается чистая кожа, возможно более светлая. Со временем цвет выравнивается. У пациентов с атипичным лишаем, могут образоваться язвочки.
Осложнения при самолечении:
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?fit=829%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%93%D0%B8%D0%BF%D0%B5%D1%80%D0%BF%D0%B8%D0%B3%D0%BC%D0%B5%D0%BD%D1%82%D0%B0%D1%86%D0%B8%D1%8F.jpg?resize=900%2C597&ssl=1″ alt=»Гиперпигментация» width=»900″ height=»597″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?resize=829%2C550&ssl=1 829w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Гиперпигментация.jpg?resize=768%2C509&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Гиперпигментация
Чтобы не допустить подобного развития болезни, при первых симптомах розового лишая рекомендуется записаться на прием к дерматологу.
Неправильное лечение розового лишая
Для лечения болезни Жибера можно применять только средства, выписанные врачом-дерматологом.