«Ковидные пальцы» и сыпь как симптомы Covid-19
10 ноября
Наша кожа является самым большим органом человеческого тела и способна специфически реагировать на все изменения среды человека, как внешние, так и внутренние, в том числе кожа реагирует и на инфицирование различными патогенными микроорганизмами, и новой коронавирусной инфекцией в частности.
Зачастую кожные проявления при вирусных заболеваниях являются одним из наиболее важных критериев в постановке окончательного диагноза, так, например, в случаях с корью, краснухой, ветряной оспой, опоясывающим герпесом и т.д. В свою очередь, при Covid-19 невозможно поставить диагноз, опираясь лишь на осмотр кожных покровов.
По статистическим данным, около 20% пациентов, заболевших Covid-19, имеют кожные симптомы. Несмотря на относительно недолгий период существования данного заболевания, накопленные знания позволяют выделить наиболее частые кожные проявления коронавирусной инфекции.
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
Все пациенты, о которых говорится в исследовании, были госпитализированы и имели респираторные симптомы.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
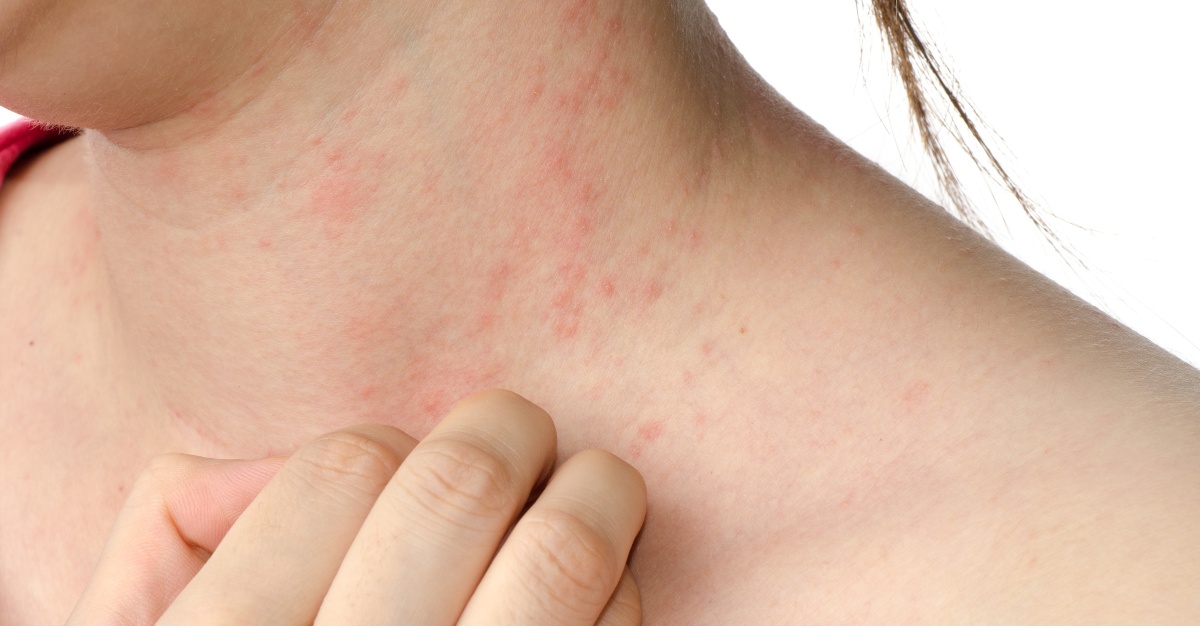
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией.
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
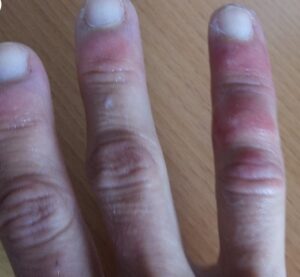
Исследователи из Парижского университета полагают, что нашли истинную причину появления похожих на следы обморожения ранок на пальцах ног, а иногда и рук у заразившихся коронавирусом.
Что такое «ковидный палец»?
Симптомы могут проявиться в любом возрасте, однако чаще всего страдают дети и подростки.
Для одних все проходит безболезненно, другие жалуются на сильнейшую боль и зуд, язвы и опухоли.
13-летняя жительница Шотландии София, к примеру, едва могла ходить и надевать обувь, когда у нее возникли симптомы «ковидного пальца».
В интервью Би-би-си она пожаловалась, что прошлым летом долго передвигаться могла лишь в инвалидном кресле.
Пораженные пальцы ног, а иногда и рук приобретают красноватый или фиолетовый оттенок. У некоторых людей возникают болезненные утолщения, иногда кожа становится грубой и шероховатой. Порой при этом выделяется гной. Симптомы могут сохраняться неделями, а то и месяцами.
Но часто у людей при этом не наблюдается других симптомов, которыми обычно сопровождается классический ковид, таких как постоянный кашель, повышенная температура, изменение или полная потеря вкуса и обоняния.
Отчего возникают эти симптомы?
Французские ученые обследовали 50 пациентов с подозрением на «ковидный палец» весной 2020 года и еще 13 пациентов со схожими по виду симптомами, не связанными с коронавирусной инфекцией, поскольку они были отмечены задолго до начала пандемии.
Результаты этих исследований, основанных на анализах крови и соскобов кожного покрова, говорят о том, что во всем могут быть виноваты два элемента иммунной системы, отвечающие за борьбу организма с вирусами.
Определенную роль в возникновении «ковидных пальцев» играют и клетки, устилающие капилляры, по которым кровь поступает к пораженным участкам.
По словам британского ортопеда доктора Айвена Бристоу, ранки на пальцах, как, например, те, что возникают у людей с нарушением циркуляции крови или во время особо холодной погоды, со временем исчезают сами. Однако некоторым пациентам требуется специальный курс лечения, включающий мази и иные лекарственные препараты.
По словам доктора Бристоу, установление причины возникновения «ковидного пальца» поможет разработать новые методы лечения и более эффективно справляться с заболеванием.
Представитель Британской ассоциации дерматологов доктор Вероник Батай отмечает, что «ковидный палец» очень часто отмечался на ранней стадии пандемии, однако с появлением нынешнего варианта коронавируса «Дельта» стал встречаться реже.
Это может быть связано с тем, что многие люди уже вакцинировались или получили иммунитет, ранее переболев коронавирусом.
Важно: если у вас появились высыпания на коже, при этом у вас имеются признаки ОРВИ (заложенность носа, насморк, потеря обоняния, кашель) или вы имели близкий контакт с пациентом, имеющим положительный тест на Covid-19, в первую очередь стоит обратиться к терапевту для исключения коронавирусной инфекции, при необходимости, уже терапевт может рекомендовать вам консультацию дерматолога.
Необходимо помнить, что в большинстве своем, кожные симптомы коронавирусной инфекции не являются жизнеугрожающим состоянием и лечатся симптоматически, принося лишь легкий дискомфорт, в свою очередь, осложнения со стороны внутренних органов, особенно дыхательной и сердечно-сосудистой системы, при поздно начатом лечении могут привести к серьёзным проблемам со здоровьем.
Кожные проблемы при коронавирусе
В первую очередь при коронавирусе поражаются органы дыхания. Зафиксировано немало случаев проявления других симптомов, а именно кожная сыпь. Именно поэтому в лечении вируса задействуются дерматологи.
Кожные симптомы при ковиде
Пока не имеется точных суммированных сведений о дерматологических заболеваниях при ковиде со всех стран. Но получены данные из Америки, Китая, Англии и Испании, где исследования осуществлялись в медицинских центрах, в которых находились зараженные вирусом. Специалисты описали около 400 случаев коронавируса, сопровождающегося кожными симптомами.
Исследования в Китае показали, что кожная сыпь редко появляется при вирусе. Из 1000 человек только у 3 человек были обнаружены кожные проблемы.
Сыпь на коже была замечена у больных, наблюдающихся в отделениях интенсивного лечения и это не удивительно: они находятся под пристальным наблюдением докторов.
На сегодняшний день имеется онлайн-реестр, где собирается информация со всех стран мира о кожных высыпаниях при коронавирусе. Главная цель такого ресурса состоит в качественном и оперативном сборе медицинских данных, которые могут быть полезны при лечении болезни.
Проявление кожной сыпи
Случаи кожных проблем засвидетельствованы только в наблюдательных исследованиях, поэтому нельзя со 100% уверенностью заявлять, что они являются симптомами ковида. Кожная сыпь может появиться как реакция на лекарственные препараты. Но все же ВОЗ отнес высыпания на коже к списку симптомов вирусной инфекции.
О распространенности сыпи также еще ничего непонятно. Если в Китае проблемы с кожей отмечаются у 0,3% пациентов, то в Италии это значение составляет 21%. Кожная сыпь также может появляться при многих других заболеваниях, таких как ветряная оспа, корь и герпес.
Виды сыпи
Недавно в British Journal of Dermatology появилась статья, в которой испанские ученые описывали дерматологические проблемы, проявляемые при коронавирусе. В исследовании принимали участие около 400 зараженных коронавирусом.
Сыпь на конечностях, схожая с обморожением
Появление сыпи на ногах и руках наблюдалось приблизительно в 20% случаев. Нередко больные жаловались на зуд и болезненные ощущения при касаниях. В большинстве случаев такая сыпь появляется у молодежи, которые переносят болезнь в легкой форме.
Обычно сыпь появляется позже других распространенных симптомов и продолжается около 2х недель.
Волдыри
У некоторых больных (16%) на животе и спине появляются очень маленькие волдыри одинаковые по размеру и форме. Чуть реже такие волдыри появляются на руках и ногах (у 10%).
Волдыри чаще появляются у пациентов в возрасте 35-55 лет и сопровождаются нестерпимым зудом. Такая сыпь продолжается в среднем 10 дней.
Макулопапулезная сыпь
Имеет вид небольших шишек красного оттенка. В некоторых случаях может появляться вместе с другими распространенными симптомами. Их продолжительность 8-10 дней. Является самым опасным и распространенным видом сыпи при коронавирусе (48%).
Крапивница
Сыпь, схожая с крапивницей, напоминает большое количество маленьких бугорков, которые имеют красный или белый оттенок и сильно зудят. У многих заразившихся ковидом такая сыпь отмечалась на всех участках тела, в том числе на ладошках. Ее продолжительность 7-9 дней и чаще всего отмечается у пациентов, болеющих тяжелой формой (у 20%).
Ливедо
Является главным признаком отмирания тканей и проблем с кровообращением. Проявляется сетчатым пурпурным узором на кожном покрове. Чаще всего встречается у пожилых больных, переносящих болезнь в тяжелой форме. Этот вид сыпи является очень редким.
Сыпь в ротовой полости
Группа ученых из Испании провела и обнародовала результаты собственного исследования, в котором участвовали 22 человека, заразившихся ковидом.
Результаты показали, что у большинства из них в ротовой полости была мелкая красноватая сыпь, называемая энантема. Ученые утверждают, что такая сыпь на слизистой оболочке рта является одним из основных признаков вирусной инфекции, которая появляется за пару дней до остальных симптомов.
Частые кожные симптомы
Самым часто встречающимся вариантом кожных заболеваний при коронавирусе являются эритематозно-отечные очаги. Пятна могут отличаться по диаметру, имеют разные оттенки красного цвета. Они не чешутся и не приносят особого дискомфорта и болезненных ощущений. Пораженные участки кожи становятся теплыми, а иногда и горячими.
Также есть высыпания розового цвета. Они имеют овальную форму и шелушатся. Обычно находятся на боковых участках тела и могут зудеть, что приносит сильный дискомфорт.
Кожная сыпь появляется не в хаотичном порядке. Большинство видов сыпи характерны для определенной возрастной категории или форме заболевания.
Другие разновидности кожных высыпаний
В процессе исследований было выявлено еще 2 разновидности сыпи на коже, которые могут появляться при коронавирусе:
Петахии (мелкие точки коричневого, красного или фиолетового оттенка.
Многие медики указывают на то, что сыпь на руках не всегда свидетельствует о заражении вирусом. Часто она может появляться из-за частого пользования антисептиком.
Выводы
Кожные проявления во время распространения ковида стали привлекать все больше и больше внимания, так как могут быть полезны для выявления заболевания на ранних стадиях заражения, особенно у маленьких детей и людей пожилого возраста.
Еще не время делать окончательные выводы, что сыпь является одним из симптомов коронавируса.
Если на теле появились различные высыпания, стоит припомнить о возможных контактах с зараженными вирусом или другими людьми с другими инфекционными заболеваниями, для которых характера сыпь. Иногда это может быть аллергическая реакция на продукты, косметику или лекарства.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Чем лечить крапивницу при ковиде
Мультидисциплинарная проблема COVID-19 подняла множество критических вопросов дерматологической помощи. В связи с тенденцией к бессимптомному течению на протяжении 14 дней после заражения кожные проявления могут служить индикатором инфекции. Осведомленность врачей о кожных симптомах, связанных с COVID-19, имеет решающее значение для своевременной диагностики заболевания. Многообразие клинических проявлений требует глубокого анализа с целью правильной интерпретации и дифференциальной диагностики поражений кожи при COVID-19 и других инфекционных экзантем и дерматозов.
Анна Музыченко, заведующая кафедрой кожных и венерических болезней БГМУ, кандидат мед. наук, доцент, главный внештатный дерматовенеролог Минздрава. Самым интригующим для всех врачей-дерматологов является вопрос о наличии специфических кожных проявлений COVID-19. В настоящее время понимание о дерматологических аспектах коронавирусной инфекции расширилось. Ведутся международные регистры учета поражений кожи и слизистых оболочек, ассоциированных с COVID-19. Информация о вновь фиксируемых случаях регулярно направляется врачами со всего мира в специальный онлайн-регистр Американской академии дерматологии и Международной лиги дерматологических обществ, что способствует быстрому и статистически достоверному анализу данных по формированию общей картины болезни.
Тем не менее частоту и сроки возникновения кожных проявлений COVID-19 трудно установить. Кроме того, остается неясной взаимосвязь некоторых кожных симптомов со степенью тяжести заболевания. Также нельзя исключить, что наблюдаемые кожные проявления могут представлять собой реакцию на многочисленные методы лечения COVID-19.
В настоящее время известно, что кожные высыпания наблюдаются у 0,2–20,4 % пациентов с коронавирусной инфекцией. Латентный период между продромальными клиническими симптомами и кожными проявлениями может составлять от 2 до 21 суток. В ряде случаев поражение кожи и слизистых является единственным симптомом при бессимптомном течении COVID-19. Ситуация осложняется тем, что средняя продолжительность всех дерматологических проявлений варьирует в широких пределах — в среднем около 12 суток, однако некоторые из них могут сохраняться более 5 месяцев.
Рисунок 1. Экзантематозная (морбиллиформная) сыпь. Разработаны алгоритмы диагностики дерматологических симптомов. Кожные проявления COVID-19 классифицируют на 6 категорий, из которых наиболее частыми признаками являются экзантематозная (морбиллиформная) сыпь (см. рис. 1) и перниоподобные поражения конечностей («ковидные пальцы»). Несколько реже встречаются папуло-везикулярная сыпь, крапивница и васкулопатии (транзиторные ливедоподобные высыпания, пурпура, высыпания по типу геморрагического, папуло-некротического, лейкоцитокластического васкулита (см. рис. 2)).
Рисунок 2. COVID-19-ассоциированный лейкоцитокластический васкулит. Основными методами лечения ряда кожных заболеваний являются иммуносупрессивные препараты, назначение которых требует регулярного контроля лабораторных показателей крови.
Однако при текущем сценарии пандемии COVID-19 возникла дилемма, как решать дерматологические проблемы, требующие назначения иммуносупрессивной терапии, в связи с ее угнетающим влиянием на иммунитет и трудностями регулярного мониторинга анализов из-за опасений пациентов посещать медицинские учреждения.
Иммуномодулирующие и иммуносупрессивные методы терапии играют важную роль в лечении широкого спектра кожных заболеваний — псориаза, атопического дерматита, пузырчатки и других воспалительных и аутоиммунных заболеваний. Кроме того, некоторые дерматологические ургентные состояния, такие как тяжелые лекарственные реакции (токсический эпидермальный некролиз, DRESS-синдром), эритродермия, могут потребовать назначения иммуносупрессоров. Риски применения иммуномодулирующих препаратов при заболевании COVID-19 остаются неясными. Неопределенность относительно влияния биологической и другой иммуносупрессивной терапии на инфекционность и тяжесть COVID-19 усложняет оценку риска.
Установлено, что в результате прекращения эффективной терапии происходит не только обострение кожных заболеваний, но и снижение результативности лечения при его возобновлении. Некоторые пациенты не смогут достичь такого же клинического эффекта при повторном назначении ранее эффективного медикамента. При решении вопроса о начале системной терапии у пациентов с тяжелым течением хронических дерматозов должны быть тщательно проанализированы ее преимущества по сравнению с возможными рисками, особенно при наличии сопутствующих заболеваний.
Лечение должно начинаться только в случаях, когда преимущества значительно превышают риски. Для пациентов из группы высокого риска — лица старше 60 лет, с сердечно-сосудистыми заболеваниями, диабетом, тяжелой артериальной гипертензией, заболеваниями печени, почек, органов дыхания, злокачественными новообразованиями, курением — рекомендуется рассмотреть альтернативные методы лечения и возможность отсроченного начала иммуносупрессивной терапии.
Дерматологи должны сохранять хрупкий баланс между потенциальным риском, связанным с иммуносупрессией, риском обострения кожного заболевания, требующего срочного вмешательства, а также персональным для каждого конкретного пациента риском. Поэтому Американская академия дерматологии настоятельно рекомендует пациентам самостоятельно не прекращать проводимую системную иммуносупрессивную терапию без консультации со своим лечащим врачом.
Применение биологических препаратов. Доказано, что прекращение биологической терапии может привести к неэффективности лечения при ее возобновлении за счет образования нейтрализующих антител, в результате чего стоимость лечения в будущем возрастет из-за необходимости биологического переключения.
На сегодняшний день применение неселективных низкомолекулярных иммуносупрессоров (циклоспорина, микофенолата мофетила, азатиоприна) вызывает большие опасения, чем таргетная иммуносупрессия биологическими препаратами. Современные знания и накопленный опыт свидетельствуют о том, что метотрексат, эфиры фумаровой кислоты, апремиласт, антагонисты ФНО-α (кроме инфликсимаба), антагонисты IL-17, IL-23 и IL-12/23, дупилумаб, назначаемые в утвержденной инструкцией дозировке, не приводят к повышению риска заражения вирусными инфекциями.
Длительный прием циклоспорина, азатиоприна, инфликсимаба, глюкокортикоидов может повышать вероятность вирусной инфекции.
Решение о начале иммуносупрессивной терапии у пациентов с тяжелым течением хронических дерматозов без признаков или симптомов COVID-19 во время пандемии должно приниматься индивидуально и совместно с пациентом. При этом откладывать начало иммуносупрессивной терапии дерматологических заболеваний у пациентов без COVID-19 не считается необходимым. Для снижения возможных рисков следует до начала иммуносупрессивной терапии проводить тестирование пациентов на наличие SARS-CoV-2 или антител к нему.
Продолжение биологической и низкомолекулярной иммуносупрессивной терапии при дерматологических заболеваниях считается безопасным в отсутствие подозреваемого или подтвержденного COVID-19. Наблюдения специалистов свидетельствуют о более благоприятном течении COVID-19 у пациентов, принимающих ингибиторы ФНО-α или IL-17, что, возможно, связано со снижением риска цитокинового шторма, однако в настоящее время убедительных доказательств нет. Необходимо помнить, что наличие активной инфекции является общепринятым показанием для временного прекращения или отсрочки начала иммуносупрессивной терапии, которая может быть возобновлена после полного выздоровления.
Немаловажными являются вопросы вакцинации пациентов с хроническими дерматозами, находящихся на иммуносупрессивной терапии. Согласно рекомендациям ВОЗ, всем пациентам с псориазом и атопическим дерматитом, независимо от степени тяжести заболевания или проводимого лечения (включая биологические препараты), у которых отсутствуют противопоказания к вакцинации или доказанная аллергия на компоненты вакцины, рекомендована вакцинация против SARS-CoV-2 одной из доступных в настоящее время вакцин.
Крапивница: причины, виды, симптомы, лечение
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
Чаще всего крапивница у детей проявляется после использования в лечении каких-то препаратов или употребления в пищу определенных продуктов питания. Самыми аллергенными для малышей считаются мед, орехи, рыба, пищевые добавки в продуктах, специи, колбасные изделия, полуфабрикаты. Поэтому их не рекомендуется давать детям до 3 лет.
Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.
Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Врачи рекомендуют иметь в домашней аптечке для устранения крапивницы и зуда капли Фенистил, которые можно использовать с детского возраста, таблетки Эриус, отличающиеся длительным антигистаминным эффектом после приема, Лоратадин, который помогает справиться с отеком Квинке, часто сопровождающим крапивницу.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.
Во время лечения рекомендуется соблюдать диету, которая при крапивнице поможет предотвратить повторное появление заболевания. В меню следует включать только гипоаллергенные продукты: нежирное отварное мясо, супы на вторичном мясном бульоне или вегетарианские. Из круп лучше выбирать рис, гречку, овсянку. Рекомендуются нежирный творог, натуральный йогурт, яблоки, компот из сухофруктов, за исключением изюма, цельнозерновой хлеб.
Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.