Лептотрикс в мазке: что это такое
Может случиться так, что после посещение врача-гинеколога у вас будет обнаружен лептотрикс в мазке.
Что же делать в этой ситуации?
Насколько она опасна?
Лептотрикс – это анаэробные микроорганизмы (способные существовать даже при отсутствии кислорода).
Они максимально активно размножаются при высокой концентрации углекислого газа.
И могут передаваться половым путем.
Но не стоит после посещения гинеколога сразу же закатывать скандал своему половому партнеру.
Данные бактерии обитают в водоемах, в бассейнах и водопроводной воде, откуда они могли попасть к Вам в организм.
В некоторых случаях инфекция поражает не только женские репродуктивные органы, но и ротовую полость, что вызывает достаточно серьезные разрушения зубов.
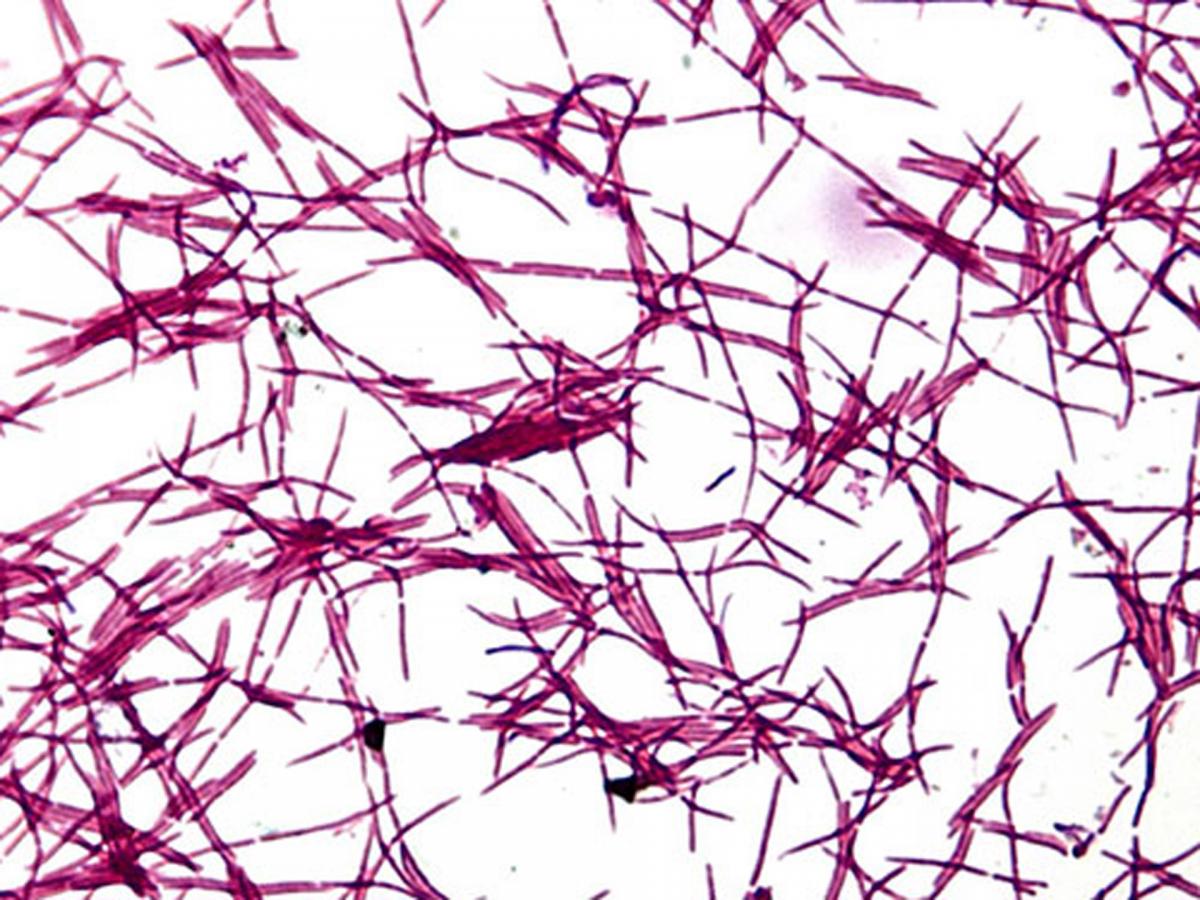
Как бактерии лептотрикс, получившие свое название за внешний вид, выглядят в микроскоп?
Они похожи на длинные волосинки, перемежающиеся точками.
Данные микроорганизмы – это промежуточная форма между грибами и бактериями.
Факт обнаружения данной инфекции в мазке вовсе не говорит о том, что Вам необходимо срочно проводить лечение.
Но нельзя и бездействовать.
Данный возбудитель провоцирует псевдомикозы.
Нужно сдавать дополнительные анализы, так как лептотрикс, как правило не приходит один.
Чаще всего его сопровождают такие возбудители как трихомонады, кандиды (дрожжеподобные грибки, вызывающих молочницу) или хламидии.
Анализы на лептотрикс
Анализами при обнаружении лептотрикса могут быть:
ПЦР (полимеразная цепная реакция) – исследование, которое основывается на поиске ДНК или РНК возбудителя в биологическом материале.
Которым может быть практически все (моча, мазок, кровь и др.)
Бактериологический посев – анализ, в ходе которого биоматериал помещают в оптимальные условия для роста колонии.
Наблюдая за ней и тестируя на чувствительность к различным антибактериальным препаратам.
Для того чтобы выбрать оптимальную стратегию лечения.
Заражению лептотриксом подвержены представители прекрасного пола с ослабленным иммунитетом.
Или зараженные ВИЧ-инфекцией (последняя стадия данного заболевания известна как СПИД).
Leptotrichia (Лептотрихии)
Лептотрихии — грамотрицательные анаэробные бактерии. На латинском языке они называются Leptotrichia. Ранее носили название лептотрикс. Внешний вид микроорганизмов напоминает длинные и толстые палочки, немного изогнутые посередине, величиной от 1 до 15 мкм. Концы — прямые или заостренные. Во время жизнедеятельности бактерии нередко объединяются в группы. Колонии походят на нити. Нередко сбиваются в капсулы. Для роста и размножения лептотрихий необходимы оптимальные температурные условия — от 35 до 37 град. по Цельсию. При температуре меньше 25° или выше 45° роста не наблюдается. Дополнительное условие — необходимость наличия диоксида углерода и отсутствия кислорода.
Лептотрихии и человеческая микрофлора
Leptotrichia обирают в ротовой полости здорового человека. Они участвуют в формировании зубных бляшек. Согласно проведенным микробиологическим исследованиям, они считаются врожденными. У взрослого человека в полости рта содержится от 20² до 10⁴ на г. лептотрихий. Разные виды бактерий обнаружены у 40% детей возрастом до 1 года. Некоторые другие виды Leptotrichia находятся во влагалище. Иногда обнаруживаются внутри толстой кишки здорового человека.
Leptotrichia в качестве возбудителя заболевания
Лептотрихии совместно со спирохетами становятся основными возбудителями воспалительных и гнойных процессов, протекающих в ротовой полости человека. Зафиксированы случаи некротических и язвенных процессов, что подтверждают исследования А. М. Шабалова и В. П. Новиковой. Лептотрихоз носоглотки носит название Leptotrichia buccalis. Заболевание характеризуется появлением сероватых или белесых пятен на миндалинах, языке, небе и других слизистых оболочках ротовой полости.
Лептотрихии во влагалище способны стать причиной развития так называемого вагинального лептотрихоза. Это заболевание, подобно лептотрихозу глотки, проявляется наличием сероватых пятен на поверхности слизистых оболочек половых органов. Дополнительный симптом — выделения сероватого цвета. Распространено мнение, что причиной возникновения бактериального заболевания является использование внутриматочных спиралей в качестве контрацепции. Лептотрихоз — не венерическое заболевание, т. к. не передается половым путем. Бактерии нередко находят при комбинированных инфекциях: хламидиозе, кандидозе и др.
Ротовой и вагинальный лептотрихоз возникает при различных патологиях. Бактерии начинают активно размножаться и поражать слизистые ткани. Самыми распространенными катализаторами считаются хирургические травмы, дефицит иммунитета, лучевая терапия и др.
Leptotrichia amniomii — распространенная причина прерывания беременности, послеродового заражения крови, низкого веса плода. Обычно перечисленные симптомы наблюдаются среди беременных женщин с низкими показателями иммунитета. Проведенное исследование З. А. Муртазиной установило, что бактерии этого рода часто ассоциируются с бактериальным вагинитом.
Систематика
Согласно современной научной классификации, род Leptotrichia находится в семействе Fusobacteriaceae. По причине своего родства с бактероидами, ранее род относился к семейству бактероидов, но позднее вошел в отдельное вышеупомянутое семейство.
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Рецидивирующие формы бактериального вагиноза: долгосрочное решение
Монотерапия клиндамицином – оптимальное решение проблемы бактериального вагиноза, направленное на основную причину заболевания – специфические механизмы, приводящие к образованию биопленки и обеспечивающие резистентность к классическим антибиотикам.
Одной из самых частых жалоб в практике врача-гинеколога были и остаются патологические выделения из влагалища. Симптом, нередко кажущийся самим пациенткам незначительным, требует тщательной диагностики, так как обычно связан с инфекционной патологией половых путей и высоким риском грозных осложнений.
Таким образом, сегодня необычайно высока необходимость в препаратах, учитывающих патогенез бактериального вагиноза и направленных против бактерий, ответственных за формирование устойчивости и определяющих тенденцию к рецидивированию. Большим плюсом для лекарственного средства будет также его эффективность при кратком курсе применения, который повысит приверженность к терапии. На данный момент этим критериям соответствует только Далацин® — оригинальный клиндамицин – от компании Pfizer.
Влагалищный микробиоценоз в норме и в патологии
Если доля лактобацилл снижается, их место в экосистеме занимают облигатно и факультативно анаэробные условно-патогенные микробы: Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Mycoplasma hominis и многие другие.
Роль Atopobium vaginae и Gardnerella vaginalis в патогенезе рецидивирующего бактериального вагиноза
Появление методов амплификации нуклеиновых кислот в содержимом влагалища женщин с бактериальным вагинозом позволило выявить Atopobium vaginae, бактерию семейства Corinobacteriaceae spp., сегодня считающуюся высокоспецифичным маркером этого заболевания и имеющую ключевую роль в его патогенезе. Этот строго анаэробный микроорганизм часто существует в комбинации с Gardnerella vaginalis и существенно ослабляет иммунный ответ на локальном уровне.
Таким образом, бактерии, образующие биопленку, являются основной мишенью патогенетически-обусловленной терапии. Препараты, высоко активные в отношении Atopobium vaginae и Gardnerella vaginalis, решают принципиально важную проблему элиминации патологических очагов на слизистой, которые становятся причиной возврата заболевания. И таким образом позволяют женщине, наконец, перестать обращаться к врачу с одними и теми же жалобами.
Фокусная терапия рецидивирующих форм бактериального вагиноза
Для пациенток с рецидивирующей формой бактериального вагиноза оптимальным решением является Далацин® (оригинальный клиндамицин), один из немногих препаратов, эффективных одновременно против Atopobium vaginae и Gardnerella vaginalis.
Эффективность фокусной терапии рецидивирующих форм бактериального вагиноза, ассоциированных с Atopobium vaginae, была не раз доказана в клинических исследованиях.
Инструкция по медицинскому применению лекарственного препарата Далацин®
Регистрационные удостоверения: крем – П N011553/01, суппозитории – П N011553/02.
Служба Медицинской Информации: Medinfo.Russia@Pfizer.com. Доступ к информации о рецептурных препаратах Pfizer в России: www.pfizermedinfo.ru
Copyright 2020 Пфайзер Россия. Все права защищены. Информация предназначена только для специалистов здравоохранения Российской Федерации.
OOO «Пфайзер Инновации»
123112, Москва, Пресненская наб., д.10, БЦ «Башня на Набережной» (блок С)
Тел.: +7 495 287 50 00. Факс: +7 495 287 53 00
PP-CLO-RUS-0225 07.09.2020
Дерматиты и роль бактерии Лептотрихии в их возникновении
Себорейный и пероральный дерматиты — одна из актуальных проблем дерматокосметологии.
Врачи отмечают, что количество пациентов с этими заболеваниями, которые которые проявляются значительным косметическим дефектом кожи в виде жирного блеска, шелушения и высыпаний, сопровождаемых зудом, постоянно растет.
Почему возникает дерматит? Как он дает о себе знать? И что делать, чтобы справиться с этим состоянием? На вопросы отвечает врач-дерматовенеролог (взрослый), дерматовенеролог (детский), косметолог СЦНТ «НОВОСТОМ» Мусаелова Наталья Владимировна.
Что, когда, зачем и почему
В возникновении себорейного дерматита в последние годы была доказана роль бактерии Leptotrichia bucalis.
На гладкой коже лица, спины, груди появляются очаги покраснения, папуло- бляшки. Очень часто в возникновении этих дерматитов можно проследить генетическую предрасположенность, стрессы, заболевания ЖКТ, гормональные сбои и влияние внешних и климатических факторов.
Ведущую роль в патогенезе себорейного дерматита волосистой части головы и перхоти отводят возбудителям-дрожжеподобным грибам.
Таким образом, вышеназванные причины приводят к распространению и увеличению количества ранее сапрофитных микроорганизмов и развитию очагов воспаления с нарушением иммунного кожного ответа.
В последние годы усиливается интерес к анаэробным микроорганизмам, а именно к бактериям рода Leptothrichia u Leptothrix.
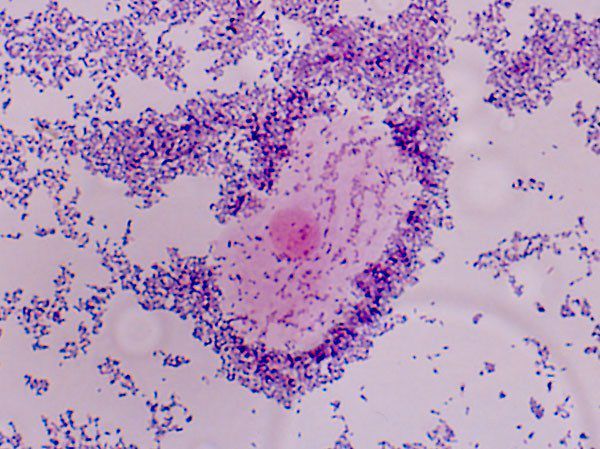
Для диагностики изучают соскобы из очагов поражения. Основным критерием диагностики лептотрихозного поражения является обнаружение возбудителя (10-15 бактерий во всех полях зрения) с наличием элементов воспаления (лейкоциты, гистиоциты). Без отсутствия элементов воспаления, следует рассматривать бактерионосительство.
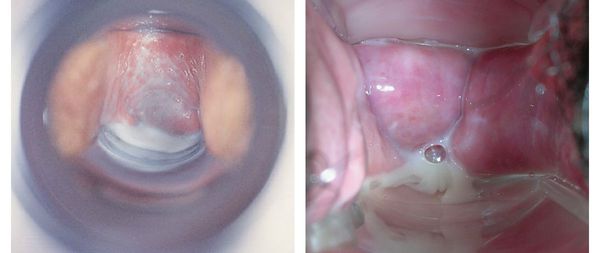
Поражению подвергаются преимущественно миндалины, боковая и задняя часть глотки, язык. Лептотрихоз – псевдомикотическое поражение слизистой оболочки рта. Объективно: на слизистой ротовой полости, языка, дужек мягкого неба появляются серовато-белесоватый налет с переходом в светло-коричневый, коричневый цвет, который не снимается свободно шпателем.
Диагноз заболевания выставляется на основании характерных клинических данных и микроскопической картины препарата.
При микроскопии в соскобах со слизистой оболочки твердого неба обнаруживаются споры и псевдомицелий рода Candida с языка лептотрихии с элементами воспаления. Поэтому следует проводить правильную интерпретацию бактериоскопических препаратов, учитывая, что лечение кандидоза и лептотрихоза — неодинаковое.
Лечение дерматита
Исходя из результатов проведенных микроскопических исследований и исследовании иммунного статуса, клинической картины больных себорейным, пероральным дерматитом и лептотрихозом, необходимо использовать комплексную терапию.
Для лечения слизистых используют бактериофаги (стафилококковый, комплексный) и растворы антисептиков (Бетадин и Мирамистин) путем аппликаций на язык или для полоскания полости рта, а также противомикотическую (Орунгал, Ламизил) и противопаразитарную (Трихопол, Декарис) терапию внутрь.
Для лечения воспаления кожи используются в сочетании антибактериальные (Метрогил) и противогрибковые (Низорал, Тридерм, Акридерм ГК и др.) препараты.