Чем лечить мацерацию кожи
Костная и хрящевая ткани при проведении реакции Перлса иногда оказываются диффузно окрашены в нежно-голубой цвет; на месте надкостницы и надхрящницы окраска бывает более интесивной. Происхождение данного явления пока неясно. Важно то, что оно не связано с образованием гемосидерина и, следовательно, не может быть использовано как доказательство бывшего кровоизлияния.
Мацерацией называют изменения кожи, возникающие при пребывании трупа в воде или во влажной среде. Она начинается с разрыхления, поселения кожи и появления мелкой складчатости па ладонной поверхности кисти вокруг ногтевых фаланг. Постепенно процесс переходит на тыльную поверхность кисти, частично захватывая предплечье. Мацерация усиливается — кожа становится молочно-белой, а складчатость грубой. Набухание нарастает, эпидермис теряет связь с собственно кожей, появляются пузыри, наполненные жидкостью.
Затем эпидермис отторгается и может сходить с кисти в виде «перчаток смерти». Обнажившаяся собственно кожа представляется гладкой, бледной. То же происходит и с кожей стоп. В других местах тела эпидермис отделяется участками в виде лоскутов.
Начало и окончание процесса мацерации зависят от температуры среды и в некоторой степени от возраста. В теплой воде процесс идет быстрее, чем в холодной. У пожилых людей, когда функция сальных желез снижена и кожа сухая и морщинистая, мацерация наступает раньше. У новорожденных детей при наличии первородной смазки процесс мацерации замедляется.
Признаки и степень мацерации используют при решении вопроса о продолжительности пребывания трупа в воде.
Первые признаки мацерации выражаются набуханием эпидермиса и увеличением размеров клеток. Прежде всего это относится к клеткам рогового слоя, сначала поверхностных, затем глубоких его отделов. Роговые чешуйки не контурируются. В отпечатках с поверхности такой кожи обнаруживают клетки, изменившие свою ромбовидную форму на овальную. Блестящий, зернистый и шиповатый слой кожи пальцев не определяются. Клеточные ядра окрашиваются слабо.
По мере усиления набухания эпидермиса на его поверхности образуются небольшие дефекты за счет отторжения конгломератов из роговых чешуек, а в толще рогового слоя — полости. Местами роговой слой приобретает ячеистую структуру. Набухшие ядра клеток зернистого и шиповатого слоев становятся светлыми с подоболочечным расположением хроматина. Контуры клеток базального слоя нечеткие, в цитоплазме появляются «вакуоли».
Далее на поверхности эпидермиса образуются большие дефекты с неровными краями, а разрыхление, расщепление и ячеистость рогового слоя сочетается с трещинами и полостями в других слоях эпидермиса. Зернистый и шиповатый слон лишены ядер, в базальном — они выявляются, но окрашиваются слабо. Затем эпидермис начинает отторгаться от собственно кожи, обнажая ее поверхность. Отторгнутый эпидермис превращается в глыбчатую мутную массу, окрашивающуюся базофильно.
Изменения в собственно коже заключаются в набухании коллагеновых волокон и исчезновении ядер в производных кожи и в соединительнотканных клетках. Волосы в мацерированной коже отсутствуют—-они выпадают при разрыхлении эпидермиса и набухании коллагеновых структур. После отпадения эпидермиса наружный рельеф кожи утрачивает типичные сосочковые выступы и оказывается представленным слегка волнистой линией.
Ориентировочные сроки набухания и отделения эпидермиса для взрослых, определяемые микроскопически: при температуре воды 20—22°С — набухание через 1 — 17г ч, отделение на 4—5-е сутки; при 14—16°С — набухание через 2—3 ч, отделение на 8— 10-е сутки; при 8—10°С — соответственно через 4—6 ч и на 18— 20-е сутки; при 2—4°С — через 10—12 ч и на 30—35-е сутки.
Кожу в состоянии мацерации для гистологического исследования надлежит заливать в плотные среды, лучше всего в целлоидин; способ замораживания не пригоден.
Чем лечить мацерацию кожи
Многие из наших пациентов обращаются за советом по поводу потрескавшейся и потертой кожи между пальцами. Особенно летом проблема кажется нарастающей. Пациенты обнаруживают небольшие беловатые волдыри или рваную кожу на собственных ногах или ногах своих детей и считают, что это стригущий лишай.
Что такое мацерация?
Однако слишком интенсивное выделение пота на ступнях может вызвать мацерацию, то есть размягчение эпидермиса. Мацерированный эпидермис теряет черты жизненно важной ткани и становится мертвой тканью.
Мацерация в межпальцевых промежутках выглядит как потрескавшийся, неровный беловатый эпидермис. Если это происходит на коже с гипергидрозом, кожа вокруг мацерации становится сильно красной и заметно влажной.
Почему трескается кожа между пальцами ног?
Иногда трещины переходов от межпальцевых поверхностей к подошве бывают глубокими. Затем мы видим беловатые неровные участки эпидермиса, окружающие трещину на коже, что часто бывает болезненным. Затем мы имеем дело с раной, которая требует быстрого и эффективного лечения, потому что через открытую рану могут проникнуть не только грибки, но и бактерии.
Мацерация может возникать на всех участках стопы. Мозоли, подошвенные вдавления и область боковых поверхностей пальцев могут мацерироваться, то есть размягчаться от пота и других жидкостей.
Гипергрануляция и мацерация
Мацерация часто сопровождается вросшим ногтем и гипергрануляцией. Область всегда влажная, а потому к ране легко присоединяется инфекция, которая быстро переходит с бокового валика на задний, то есть основание ногтевой пластины. Формируется гнойный паронихий с ярко выраженным покраснением и болью.
Если своевременное лечение не проводится, то паронихий может распространиться на ткани пальца и вызвать панариций, воспаление лимфатических узлов.
Если мацерацию можно лечить в кабинете подолога, то присоединенные осложнения уже требуют обращения к хирургу.
Чем отличается мацерация от микоза?
В отличие от мацерации микоз иногда вызывается trichophyton rubrum или trichophyton interdigitale. Микоз на стопах отличается от мацерации как внешним видом, так и запахом. Запах микоза очень характерен и легко распознается ортопедом.
Внешний вид микоза отличается желтовато-коричневым цветом и наличием дополнительных, еще не потрескавшихся, микроскопических пузырьков, появляющихся рядом с уже потрескавшимися и зазубренными. Везикулы заполнены жидкостью, содержащей споры грибка. Часто они настолько малы, что только опытный глаз подолога может увидеть их в увеличительное стекло. Отложения некротического, грибкового эпидермиса могут слипаться, становясь угрозой образования межпальцевых язв, очень болезненных и трудно поддающихся удалению и заживлению.
Может ли мацерация привести к микозу?
Да, присутствие мертвых клеток кожи может стать питательной средой для грибков.
Почему важно диагностировать и лечить мацерацию?
Устранение мацерации – это основа здоровья стоп: устранение неприятного запаха и риска присоединения инфекций.
Если из-за мацерации межпальцевые пространства поражены микозом, вместе с медицинским педикюром желательна консультация у дерматолога для получения фармакологического лечения.
Кандидоз гладкой кожи
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе
Кандидоз — часто встречающееся заболевание, относящееся к разряду микозов, обусловленных условно-патогенными грибами. В нашей стране еще в конце XVIII века было известно об этом грибковом заболевании, однако многочисленные сообщения о кандидозе, развившемся как осложнение после проведения антибактериальной терапии, стали появляться после внедрения в практику антибиотиков широкого спектра действия.
По данным Г. А. Самсыгиной (1997), имеет место нарастание различных клинических форм кандидоза у новорожденных, в том числе у детей, инфицированных в раннем неонатальном периоде. При применении антибактериальных препаратов у детей соматических отделений поражение слизистой оболочки полости рта, обусловленное дрожжевыми грибами рода Candida, наблюдается у 6,6%, слизистой рта и кожи — у 15%, слизистой кишечника — у 2,5%, кандидоносительство в кишечнике — у 9,2% пациентов (Ж. В. Степанова, Л. Л. Смольякова, 1999).
Рост заболеваемости кандидозом связан с применением современных средств терапии (антибиотики, гормональные препараты, цитостатики, иммунодепрессанты), а также с увеличением числа заболеваний, создающих благоприятный фон для его развития: иммунодефицитные состояния, дисфункции эндокринных желез, злокачественные новообразования, болезни крови и др., кроме того, на увеличение числа случаев кандидоза влияют повышенный радиационный фон и другие факторы, ослабляющие иммунитет. Участившееся выявление этого заболевания у больных после хирургического лечения, а также с гинекологическими, урологическими, гематологическими и другими нарушениями в последние годы повышает интерес к проблеме кандидоза у врачей разных специальностей.
Кандидоз вызывается дрожжевыми грибами рода Candida, широко распространенными в природе и относящимися к условно-патогенным возбудителям. Их насчитывается более 130 видов, но патогенными для человека могут быть немногим более 10 видов, таких, как C. albicans, C. tropicalis, C. krusei и др.
Возбудители кандидоза выделяются в среднем от каждого третьего человека из кишечника, гениталий, бронхиального секрета. Первичная колонизация организма происходит в родовых путях матери, а после рождения — контактным и алиментарным путем. Инфицирование ребенка может произойти при кандидозе сосков матери, при контакте с обслуживающим персоналом, через предметы обихода и т. д.
Ведущими факторами в развитии кандидоза являются фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. В последние годы многие исследователи пришли к заключению, что основным предрасполагающим фактором для возникновения поверхностных форм кандидоза, в том числе при ВИЧ-инфекции и СПИДе, является нарушение клеточного иммунитета. Определенную роль в развитии кандидоза играет частое и не всегда оправданное назначение антибиотиков широкого спектра действия, в том числе и с профилактической целью, а также широкое использование препаратов, обладающих иммуносупрессивным действием — глюкокортикоидные гормоны и цитостатики.
Кандидозная паронихия и онихия на пальцах кистей, как правило, развивается у женщин, имеющих частый контакт с водой, при этом наблюдается отделение ногтевой кожицы (эпонихиона) от ногтевой пластины, создаются благоприятные условия для поражения грибковой инфекцией в области матрикса. Заболевание может возникать у лиц, страдающих сахарным диабетом. В последние годы женщины стали пользоваться накладными ногтями, в связи с чем появился еще один фактор риска для развития грибковой и бактериальной инфекции.
 |
| Риcунок 1. Межпальцевая кандидозная эрозия |
На гладкой коже поражаются крупные (пахово-бедренные, межъягодичная, под молочными железами, подкрыльцовые впадины) и мелкие (межпальцевые) складки, но высыпания могут возникать также вне складок на гладкой коже туловища и конечностей, в том числе ладоней и подошв. Вне складок очаги кандидоза развиваются преимущественно у грудных детей либо у взрослых, страдающих сахарным диабетом или тяжелым соматическим заболеванием. В крупных складках появляются мелкие с просяное зерно пузырьки, иногда и пустулы, которые быстро вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере, сливаются между собой, образуя обширные участки поражения. Очаги —темно-красного цвета с бордовым оттенком, блестящие, с влажной поверхностью, неправильных очертаний, с полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (очаги отсева). У детей, особенно ослабленных, из складок поражение распространяется на кожу бедер, ягодиц, живота, иногда и на весь кожный покров. В глубине складок могут быть болезненные трещины. Кандидоз гладкой кожи вне складок (грудь, живот, плечи, предплечья, голени и др.) у детей имеет клиническую картину себорейного дерматита в виде очагов эритематозно-сквамозного характера или гиперемии. У взрослых заболевание может проявляться в виде эритематозных пятен с шелушением в центре и мелкими пузырьками по периферии. В мелких складках кожи поражение, как правило, возникает между 3-м и 4-м, 4-м и 5-м пальцами кистей, реже стоп и характеризуется образованием эрозированных очагов насыщенно-красного цвета с гладкой, блестящей, как бы лакированной поверхностью, четкими границами, с отслаиванием рогового слоя эпидермиса по периферии (рис. 1). Заболевание может начинаться с появления мелких пузырьков на боковых соприкасающихся гиперемированных поверхностях кожи. Затем оно распространяется на область межпальцевой складки, появляется отечность, мацерация, шелушение.
Межпальцевая кандидозная эрозия наблюдается преимущественно у лиц, имеющих длительный контакт с водой, который способствует развитию мацерации кожи, и, как следствие, создаются благоприятные условия для развития кандидозной инфекции. Кроме складок между 3-м и 4-м, 4-м и 5-м пальцами могут поражаться и другие, не только на одной, но и на обеих кистях. Больных беспокоит зуд, чувство жжения, а при наличии трещин — болезненность. Течение заболевания хроническое, с частыми рецидивами. У кормящих женщин может развиваться кандидоз гладкой кожи сосков. Клинические проявления могут быть разными: в виде небольшой гиперемии в области околососкового кружка; в виде очага около соска с мацерацией, четкими границами; в виде трещины с мацерацией по периферии и мелкими пузырьками между соском и околососковым кружком.
Редко встречается кандидоз ладоней и подошв. На ладонях заболевание может протекать по типу сухого пластинчатого дисгидроза (поверхностное пластинчатое, кольцевидное или гирляндообразное шелушение); может иметь везикулезно-пустулезную форму (пузырьки и пустулы на фоне гиперемированной и отечной кожи); способно протекать по типу гиперкератотической экземы (на фоне диффузного гиперкератоза или отдельных участков ороговевшей кожи наблюдаются резко ограниченные широкие кожные борозды, имеющие грязно-коричневую окраску). Кандидоз кожи подошв наблюдается преимущественно у детей и характеризуется наличием мелких пузырьков и пустул, гиперемированных пятен с шелушением и отслаивающимся мацерированным эпидермисом по периферии.
 |
| Риcунок 2. Кандидозная паронихия и онихия |
При кандидозе ногтевых валиков (кандидозной паронихии) заболевание начинается с заднего валика, чаще в области перехода его в боковой валик, с появления гиперемии, припухлости и отечности кожи. Затем воспалительные явления распространяются на весь валик, который становится утолщенным и как бы нависает над ногтем, по краю валика наблюдается шелушение. Кожа валика становится тонкой, блестящей, исчезает эпонихион. При надавливании на валик может выделяться сукровица, комочек белой крошковатой массы или капелька гноя (вследствие присоединения вторичной инфекции). Позже изменяется ногтевая пластина: становится тусклой, в области луночки отделяется от ложа, разрушается по типу онихолизиса или появляются поперечные борозды и возвышения. Эти изменения связаны с нарушением кровоснабжения в области матрикса, т. е. носят трофический характер и вызваны воспалением в области валика. Поражение ногтя, обусловленное дрожжевым грибом рода Candida, начинается с латеральных краев, ногти истончаются, отделяются от ложа, приобретают желто-бурую окраску и выглядят как бы подстриженными с боков (рис. 2). У детей младшего возраста воспалительные явления в области валика бывают более выраженными, а ногтевая пластина изменяется с дистального края. Встречается кандидозное поражение ногтей без воспаления валика. В этом случае изменение пластины начинается с дистального края и развивается по типу онихолизиса: пластина истончается, не прирастает к ложу, может иметь место множественное поражение ногтей.
При особой разновидности заболевания — хроническом генерализованном (гранулематозном) кандидозе — клинические проявления на коже могут носить разнообразный характер.
Довольно часто встречается кандидозный баланопостит. Заболевание может протекать в легкой форме с незначительным пластинчатым кольцевидным шелушением или иметь более выраженный характер. В этом случае появляются гиперемия, мацерация, эрозии на коже головки полового члена и внутреннем листке препуциального мешка, а также в коронарной борозде на соприкасающихся поверхностях. Кожа выглядит влажной. Эрозии могут сливаться, и образуются очаги с четкими границами, полициклических очертаний, с блестящей, лакированной поверхностью, по периферии наблюдается бахромка отслаивающегося эпидермиса. Субъективно пациентов беспокоит зуд и ощущение жжения. Заболевание может осложниться изъязвлением и развитием фимоза.
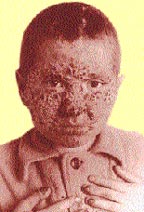 |
| Риcунок 3. Поражение кожи головы, лица и ногтей у больного хроническим генерализованным гранулематозным кандидозом |
При поверхностных формах кандидоза диагноз основывается на наличии у больного характерной клинической картины и обнаружении гриба в патологическом материале (чешуйки кожи, соскоб с ногтей) при микроскопическом исследовании. Диагноз можно считать достоверным, если обнаруживаются псевдомицелий или истинный мицелий и почкующиеся клетки. Посев на питательную среду проводится для идентификации вида дрожжевого гриба рода Candida и с целью определения чувствительности его к антимикотическим препаратам. Выделение только культуры гриба не имеет диагностического значения, так как ее можно получить при посеве соскобов с кожи и ногтей у здоровых людей.
При кандидозе гладкой кожи крупных складок и вне складок заболевание следует дифференцировать от себорейной экземы, псориаза, других микозов — паховой эпидермофитии, поверхностной трихофитии, псевдомикоза — эритразмы (осложненной формы); при межпальцевой кандидозной эрозии на кистях — от дисгидротической экземы, на стопах — от микоза, обусловленного Trichophyton interdigitale и Trichophyton rubrum; при поражении ногтей и валиков — от онихии и паронихии бактериальной этиологии, экземы и псориаза; при баланопостите — от подобного заболевания бактериальной этиологии.
Ограниченные, иногда и распространенные формы поражения гладкой кожи, особенно развившиеся в процессе лечения антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами и могут разрешаться без лечения после отмены антибиотиков. В качестве этиотропной терапии назначают антимикотики местного и системного действия. В последние годы при лечении кандидоза широко применяются препараты азолового ряда, обладающие широким спектром действия, а также полиеновые антибиотики.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора бриллиантового зеленого (1–2%) в сочетании с присыпкой и проводить в течение 2–3 дней, затем назначаются антимикотические препараты — до разрешения клинических проявлений.
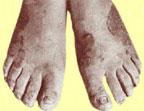 |
| Риcунок 4. Поражение кожи стоп и ногтей у больного генерализованным гранулематозным кандидозом |
При кандидозе гладкой кожи крупных, мелких складок и других участков кожи используют противогрибковые средства в виде крема, мази и раствора: кетоконазол (кетоконазол, микозорал, низорал), клотримазол (клотримазол, канизон, канестен, кандид), оксиконазол (мифунгар), бифоназол (микоспор, бифосин), сертаконазол (залаин), натамицин (пимафуцин). Крем или мазь наносят тонким слоем на очаги поражения и втирают 1–2 раза в день. Продолжительность лечения — до разрешения клинических проявлений, затем продолжают применять крем еще в течение 7–10 дней для профилактики рецидива. При распространенных процессах на коже и неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) взрослым в дозе 100–200 мг 1 раз в сутки, детям из расчета 5 мг/кг массы тела 1 раз в сутки; итраконазол (орунгал, ирунин, румикоз) взрослым по 100–200 мг 1–2 раза в сутки; кетоконазол (низорал, микозорал) взрослым по 200 мг 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (пимафуцин) взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки. Продолжительность терапии составляет 2–4 нед.
При кандидозе кожи ногтевых валиков сначала проводят противовоспалительное лечение валика с помощью аппликаций с чистым ихтиолом, которые назначают 1 раз в сутки, до снятия воспалительных явлений. Затем используют антимикотические средства (кетоконазол, мифунгар, травоген, клотримазол, залаин и др.) для местного применения, втирая их под валик и вокруг него. Процедуры проводят 2 раза в сутки, вечером можно применять под окклюзионную повязку. Эффективно назначать сочетание мази (крема) с раствором, чередуя их. В случае неэффективности местной терапии и при поражении ногтевых пластин показаны антимикотики системного действия: флуконазол (дифлюкан, флюмикон, микосист, флюкостат и др.) по интермиттирующей схеме (взрослым по 150 мг 1 раз в неделю, детям из расчета 5–7 мг/кг массы тела); итраконазол (орунгал, ирунин, румикоз) взрослым по методу пульс-терапии (по 200 мг 2 раза в сутки в течение 7 дней, затем 3 нед — перерыв) в течение 2–3 мес; кетоконазол (низорал, микозорал) взрослым по 200 мг в сутки ежедневно в течение 2–4 мес.
Учитывая тот факт, что кандидоз относится к оппортунистическому микозу, в первую очередь необходимо выявить и по возможности устранить патогенетические факторы заболевания (показаны исследование иммунного и эндокринного статуса, желудочно-кишечного тракта и проведение корригирующей терапии).
Профилактика кандидоза включает следующие мероприятия.
Литература
Ж. В. Степанова, доктор медицинских наук, профессор
ЦНИКВИ, Москва
Профилактика и лечение перистомальных осложнений
Время чтения: 10 мин.
После установки стомы могут возникать осложнения, которые причиняют пациенту серьезные страдания, физические и моральные. Как справляться с аллергической реакцией и другими кожными проблемами, какие изделия нужно использовать при втянутой стоме, а какие — при ассиметричной, и о других аспектах ухода за стомой рассказывает врач ГБУЗ Московский многопрофильный центр паллиативной помощи, эксперт благотворительного фонда помощи хосписам «Вера», член правления Ассоциации хосписной помощи г. Новосибирска Ольга Николаевна Выговская.
Перистомальные осложнения — всегда очень серьезная проблема. Помимо физических страданий они вынуждают пациентов и их родственников испытывать чувство стыда, вины, безысходность, обиду, брезгливость. Нередко пациент не готов передать уход за собой своим родным, поскольку проблема слишком интимная. Хорошо, если он найдет медиков, которым сможет доверяться, — они могут научить его правильному уходу за стомой (искусственным отверстием между поверхностью органа и окружающей средой).
Иногда родственник тяжелобольного пациента или сам пациент просто не знают, как ухаживать за стомой, им не хватает навыков. Проблемы возникают, в том числе, из-за того, что у людей нет денег на нужные средства ухода. Хотя по закону средства ухода за стомами должны выдаваться бесплатно, но не все осведомлены об этом. Бывают случаи, когда пациент вовремя не получает необходимые изделия от государства потому, что участковый врач неправильно оформил карту или в назначении написал просто «калоприемник», без уточнений. Поэтому очень важно правильно оформлять бумаги, а также рассказать пациенту о том, какие именно изделия он может получить от государства (их перечень определяется Приказом от 13 февраля 2018 г. N 86н «Об утверждении классификации технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства РФ от 30 декабря 2005 года N 2347-Р»).
В силу тех или иных причин пациент или его родственники зачастую обращаются к нам за помощью в ситуации, когда перистомальные осложнения уже настолько выражены, что их невозможно игнорировать. Поэтому основная задача реабилитации пациентов, перенёсших операцию с наложением стомы, — информирование о самой стоме и об основных принципах ухода за ней.
Давайте рассмотрим, как должна выглядеть кишечная стома в идеале, какие осложнения бывают и как с ними бороться.
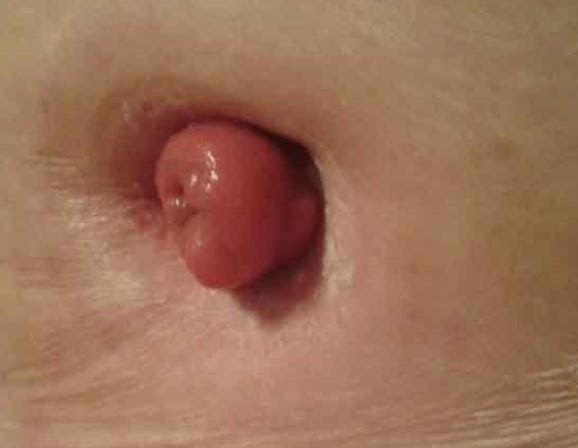
Как выглядит идеальная стома, без осложнений? Она возвышается над кожей небольшим столбиком.
Хорошее состояние стомы
Хорошее состояние стомы
За ней просто ухаживать, если научить пациентов правильно пользоваться современными калоприемниками и другими приспособлениями. В случае, если человек вовремя их не получил или не купил, возникают осложнения, часть из которых можно исправить путем оперативного вмешательства.
Итак, основными аспектами медицинской реабилитации пациентов с кишечными стомами являются:
Примерно у 60% российских пациентов со стомами встречаются дерматологические перистомальные осложнения — они значительно ухудшают качество жизни. Надо заметить, что в мировой практике такие осложнения встречаются только у 3 из 10 человек. В идеале в каждой поликлинике должен быть свой стоматерапевт, специализирующийся на таких проблемах, но в России этот механизм пока работает не очень хорошо.
Самые распространенные осложнения, с которыми к нам приходят пациенты:
Жить с такими осложнениями очень сложно: у пациентов появляется зуд, боль, а вместе с ними — брезгливость, раздражение, эмоциональные переживания. Развитие осложнений стомы создает непреодолимые препятствия к социальной адаптации пациента, существенные ограничения в жизни. Из стомы постоянно выделяется жидкий стул, состояние настолько непереносимое, что, в конце концов, человек может даже задумываться о самоубийстве.
Задача врача на этом этапе — оценить состояние кожи вокруг стомы, поставить диагноз и начать лечение. Следующая задача — убедить пациента снова пользоваться калоприемником (испытывая боль, человек вместо калоприемника начинает прикладывать к стоме полотенца, тряпки, бинты и другие предметы, чтобы уменьшить свои страдания, ему трудно снова возвращаться к пользованию калоприемником). После этого нужно подобрать калоприемник и начать консервативное лечение хронической раны.
Если врач видит ограниченное или разлитое покраснение кожи, возникшее при воздействии различных факторов (эритрему), он применяет лечение, сходное с лечением пролежней.
Обработка кожи при эритреме
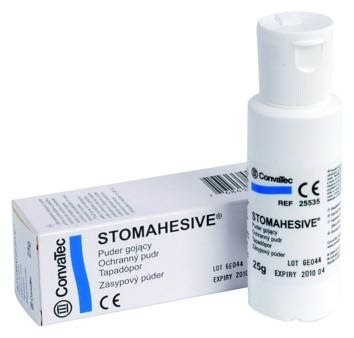
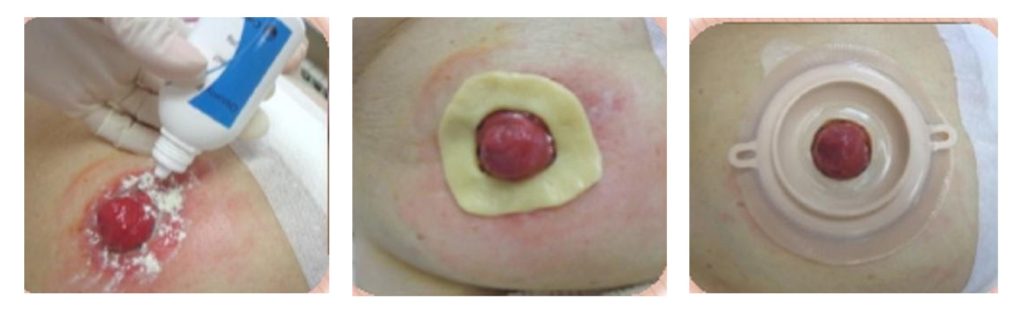
Мы не можем наложить на стому пластырь, потому что пациенту тяжело все время что-то отклеивать и приклеивать на кожу. Для снятия раздражения понадобится специальный порошок — «Стомагезив». Его нужно равномерно распределить по коже, затем смахнуть салфеткой излишек и наклеить калоприемник.
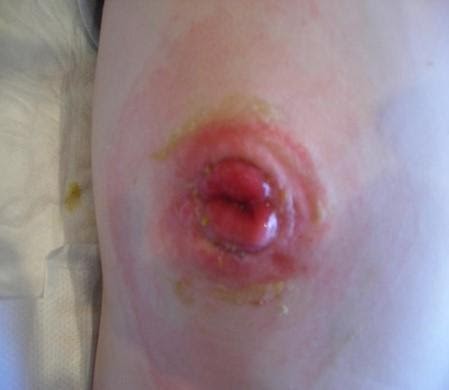
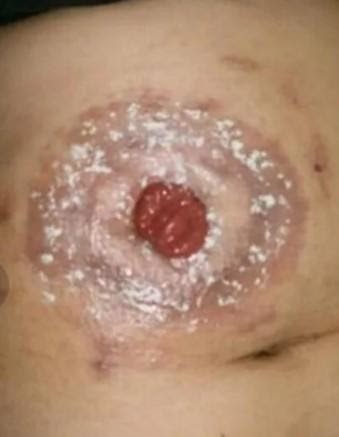
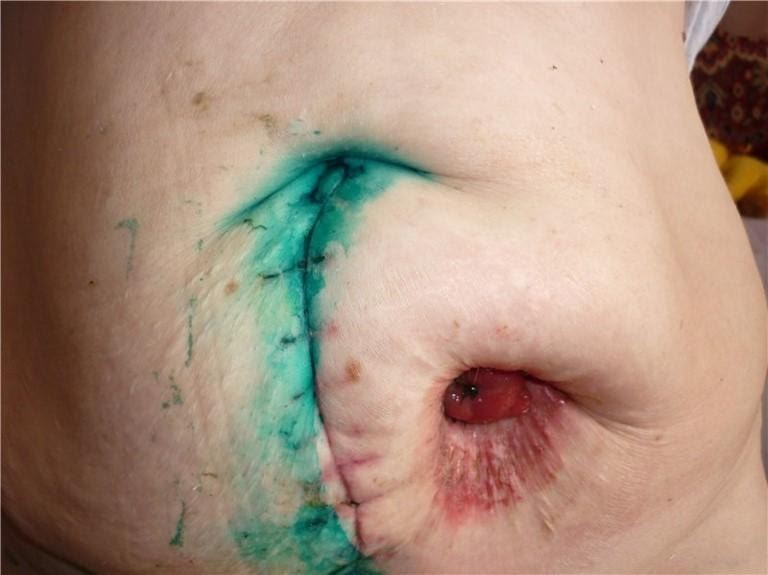
Запомните: при мацерации мы должны использовать только двухкомпонентный калоприемник, который состоит из пластины и мешка, однокомпонентным пользоваться нельзя!
Для бережного снятия калоприемника или мочеприемника, особенно если кожа нежная или болезненная, применяют средство Trio Niltac. Оно ликвидирует клеящие свойства кало- или мочеприемников и позволяет быстро и без усилий открепить пластину от тела, не причиняя пациенту неудобств. Необходимо обрызгать пластину спреем, и только после этого снять ее.
Салфетка для бережного снятия калоприемника
Двухкомпонентный калоприемник меняется раз в 3-4 дня. За это время на коже вырастают волосы: их нужно подстригать ножницами при каждой смене калоприемника, использовать бритву нельзя т.к. она может дать дополнительное раздражение на коже. Вот в этом случае и показано использование Trio Niltac.
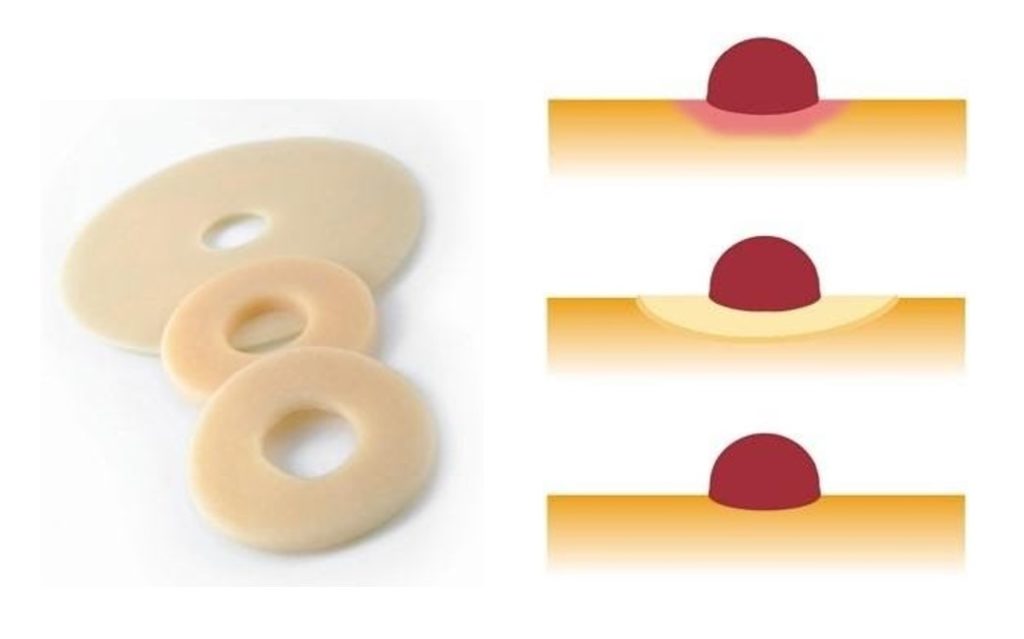
При мацерации мы используем специальные кольцевые прокладки, которые растягиваются по размеру стомы и плотно ее обхватывают. Например, кольцевые прокладки «Когезив СЛИМС»: они никогда не высыхают, предотвращают кожные проблемы, а также протекания, обеспечивая герметичность и защиту кожи вокруг стомы. Их можно применять даже на поврежденной коже: под кольцом снимается раздражение кожи.
Кольцевые прокладки. Наложение кольца на стому при мацерации.
Сверху на кольцо наклеивается калоприемник, и при его замене (через 4-5 дней) можно увидеть, что раздражение почти снято. При необходимости можно использовать и порошок «Стомагезив», и кольцо.
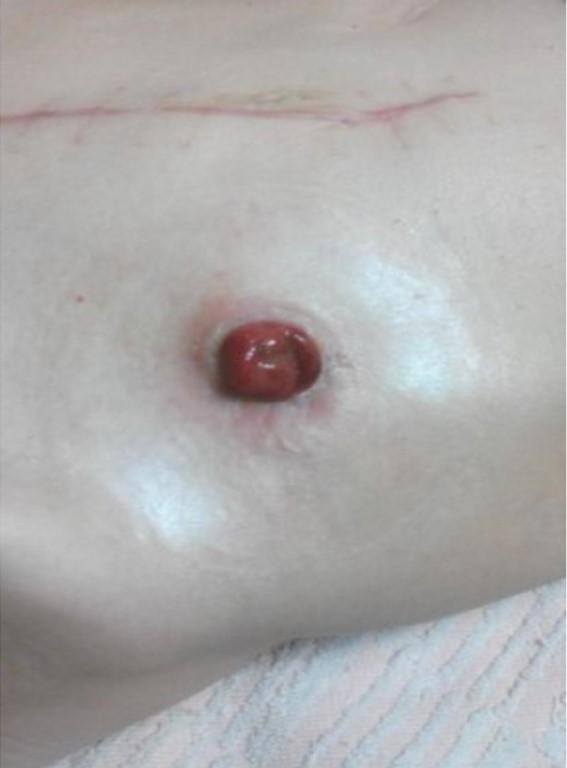
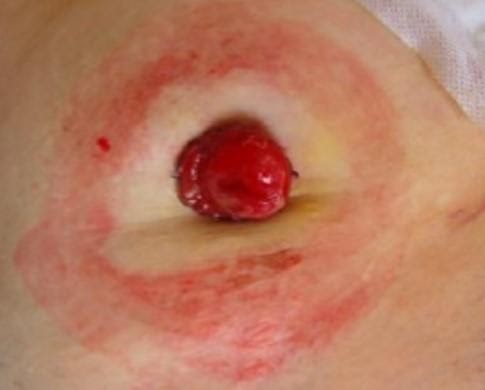
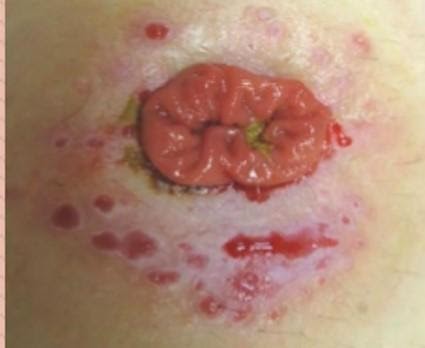
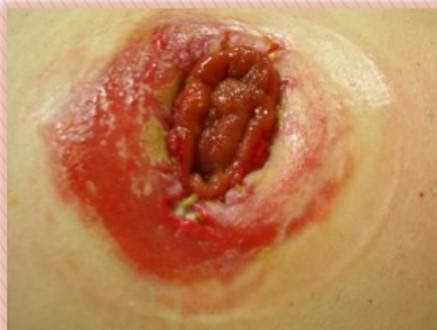
Вокруг стомы может образоваться везикула (пузырек) — полостное образование, содержащие серозно-геморрагическую жидкость. Такие пузырьки лопаются, жидкость из них вытекает и причиняет неудобства.
Пузырьки вокруг стомы
В этом случае нужно нанести на рану порошок «Стомагезив», а затем очень аккуратно растянуть и герметично наложить на кишку кольцо.
Затем — надеваем двухкомпонентный калоприемник. Пяти дней достаточно для полного заживления раны. Отличная фиксация в сочетании с кольцом снимает все болевые ощущения.
Важно помнить: при малейшем раздражении кожи переходим с однокомпонентного калоприемника на двухкомпонентный.
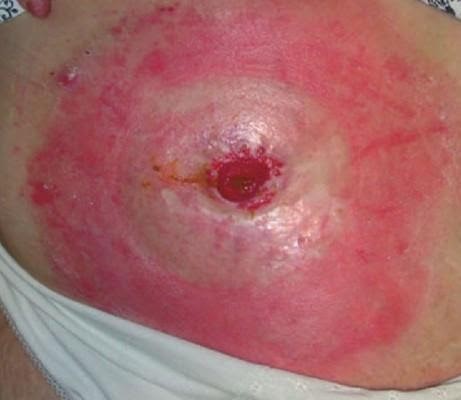
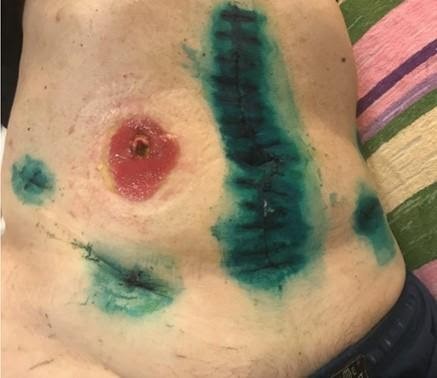
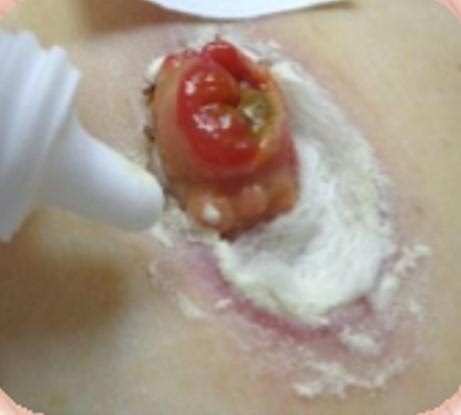
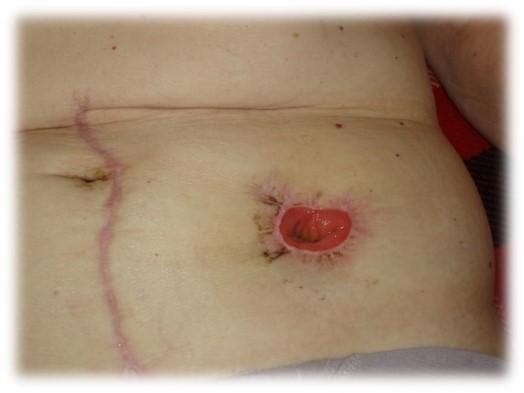
На картинке четко видна эрозия эпидермиса.
В этом случае, применяем крем акридерм или гидрокортизоновую мазь. Но надо помнить, что на мазь наклеить калоприемник невозможно он будет плохо фиксироваться. В этом случаи необходимо нанести мазь на 20 мин на раневую поверхность, после чего — промокнуть излишки и нанести средство «Стомагезив», кольцо и зафиксировать калоприемник.
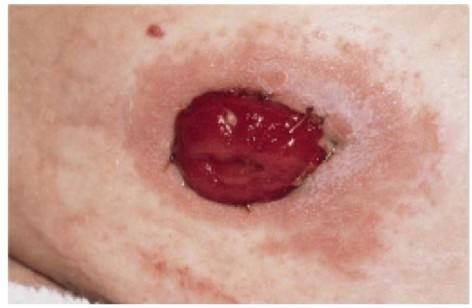
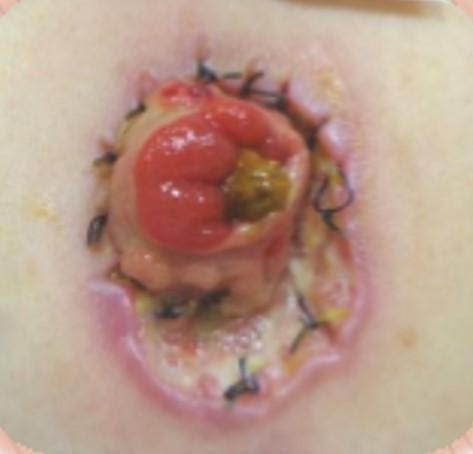
Часто встречается забыли снять швы, и образовалось нагноение поверхностной локализации, необходимо сначала убрать швы, затем раскрыть поверхность раны и использовать абсорбирующие альгинатные повязки которые мы используем для хронических ран.
Нагноение кожи на фоне неснятия послеоперационных швов
Отрезается повязка необходимого размера, рана тампонируется. После тампонирования на кишку накладывается кольцо, закрывающее рану, и фиксируется калоприемник.
Кроме того, можно использовать специальную гидроколлоидную основу калоприемника: она абсорбирует лишнюю влагу при подтекании, лечит кожные покровы и рану. После этого можно накладывать калоприемник.
Профилактика осложнений
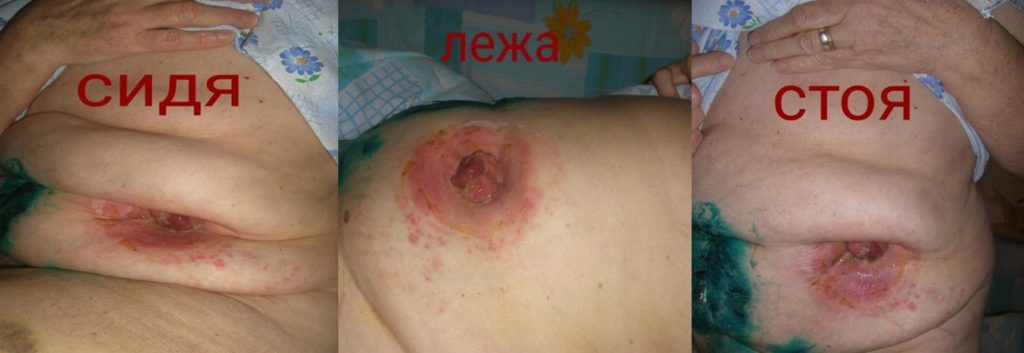
Для того чтобы сделать правильный выбор при подборе калоприемников, необходимо определить форму живота, наличие складок в области стомы. Оценивать необходимо в положении лежа, сидя, стоя.
Оценка формы живота и расположения стомы при положении пациента сидя, стоя и лежа
Калоприемник: правила подбора
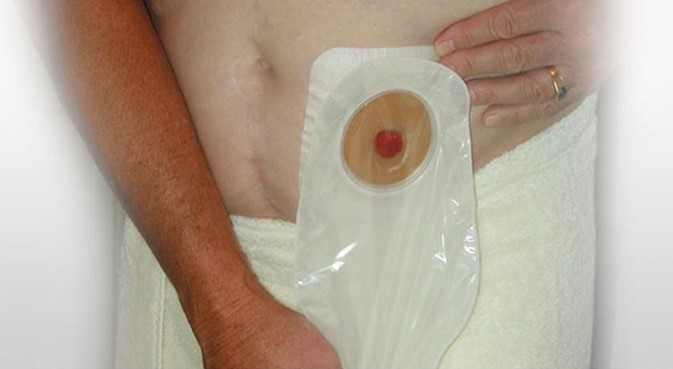
Первый калоприемник, с которым сталкивается пациент, — хирургический, или послеоперационный. Он прозрачный, с хорошим «окном», через которое как врачи, так и пациент могут видеть, что происходит.
Через неделю хирургический меняется на однокомпонентный — дренируемый или недренируемый — приемник. Его нужно менять раз в сутки.
Для того, чтобы сделать правильный выбор при подборе калоприемников, необходимо определить:
Однокомпонентный калоприемник используется в течение месяца. За это время можно понять, как реагируют на него кожные покровы. За месяц кожные покровы пациента адаптируется к приемнику. Чтобы понять, не появится ли у человека аллергическая реакция на клеевую основу калоприемника, ее нужно тестировать: наклеить небольшой кусочек изделия с клеевой основой на кожу внутренней поверхности предплечья, подождать 15-20 минут, затем снять и оценить кожную реакцию. Если появилась краснота, нужно подобрать калоприемник на другой клеевой основе.
Преимущества однокомпонентных калоприемников:
Но у однокомпонентных калоприемников есть недостаток — частая смена ведет к нарушению целостности кожных покровов (мацерации). Поэтому главная задача при их использовании — избежать мацерации. Для этого само пространство стомы обрабатывается специальными средствами ухода за стомой. Через 1-1.5 месяца необходимо перевести пациента на двухкомпонентный калоприемник.
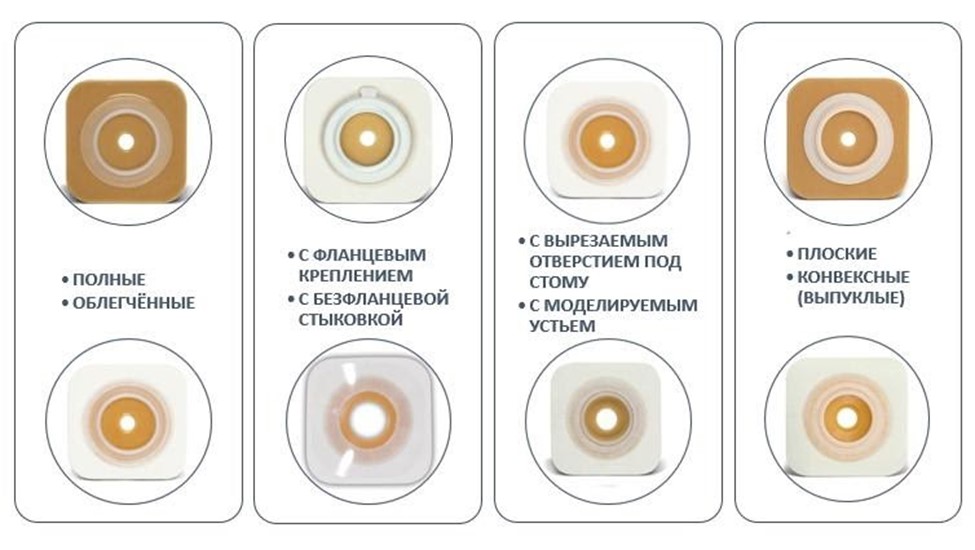
Двухкомпонентный калоприемник
Двухкомпонентный калоприемник, недренируемый, представляет собой комплект, состоящий из пластины и стомного мешка со специальным устройством для крепления мешка к пластине-фланец. Пластину обычно меняют каждые 3-4 дня, а недренируемые мешки — 2 раза в сутки.
Двухкомпонентный калоприемник зачастую пациентам не нравится, потому что для снятия и замены приходится сильно на него давить. На самом деле перед надеванием этого калоприемника нужно немного нагреть пластину — до температуры тела, и тогда она будет легко сниматься. В противном случае, при наклеивании холодной пластины, могут образоваться пузырьки воздуха, в результате чего устройство будет закреплено плохо. Нагреть пластину можно, используя фен (но не при максимальной температуре!). Если перегреть ее, гидроколлоид потеряет свои свойства.
Двухкомпонентные системы. Виды пластин
Повторим базовый принцип установки калоприемника: сперва устанавливается послеоперационный (хирургический) калоприемник, потом — на месяц — однокомпонентный, затем переходим на двухкомпонентные. К сожалению, двухкомпонентные калоприемники не используют во многих стационарах.
Если у пациента втянутая стома, т.е. край кишки не выступает над поверхностью кожи, ухаживать за ней и пользоваться калоприемником сложнее.
Обычная жесткая пластина с кольцами будет давить на стому, что доставит неудобство человеку. Втянутая стома считается патологией, и может потребоваться повторная операция для создания нормальной выпуклой стомы.
Все же есть средства для ухода и за втянутой стомой. Существуют конвексные (выпуклые) пластины, которые можно использовать в этой ситуации.
Пластина для втянутой стомы и ее наложение
Пластина покрыта слоем адгезивного вещества. Адгезив обладает высокими абсорбирующими свойствами, гипоаллергенен и не вызывает раздражения кожи. Благодаря свойству, названному «черепашья шея», адгезивный слой плотно прилегает к основанию стомы, исключая подтекание и обеспечивая надежность крепления пластины.
Облегание пластиной стомы
Такие пластины отличаются тем, что их можно моделировать при помощи пальцев: пластины растягиваются, а потом плотно облегают кишку, исключая подтекание. Таким образом можно ухаживать даже за ассиметричной стомой.
Специальная пластина, подходящая для ассиметричных стом
Если под рукой нет конвексной пластины, можно использовать кольца, о которых говорилось выше: они позволяют выровнять углубленную поверхность вокруг стомы, приподнять ее. Если в ходе осмотра вы понимаете, что жесткая пластина будет давить на ткани пациента — например, из-за того, что стома оказывается углубленной в складки живота — нужно использовать мягкую пластину.
Положение стомы, при котором нужна мягкая пластина
Например, можно использовать систему «Эстим» с мягкой пластиной без колец: пластины «Эстим» бывают облегченные и полные. Обе разновидности комфортны для пациентов.
Облегченная пластина Эстим Синерджи и полная пластина Эстим Синерджи
Такая пластина может стоять до недели, но менять ее надо по мере наполнения калоприемника, чтобы избежать повторного раздражения кожи.
Повторим базовый принцип установки калоприемника: сначала устанавливается послеоперационный (хирургический) калоприемник на 10-15 дней, затем на месяц — однокомпонентный калоприемник, в последующем переходим на двухкомпонентные. К сожалению, двухкомпонентные калоприемники не используют во многих стационарах или из-за незнания, или в целях экономии. Экономия — это ложное ощущение т.к. однокомпонентный меняется один раз в день, а может и чаще, а двухкомпонентный используется как минимум в четыре раза дольше.
Очень важно объяснить пациенту, что калоприемник необходимо менять, когда он будет заполнен на 1/3!
Проблема в том, что в России люди не верят в то, что смогут вовремя получить новое изделие для ухода, поэтому стараются использовать имеющееся максимально долго. При этом раздражение на коже обычно появляются при заполнении калоприемника больше, чем на одну треть. Поэтому лучше использовать такие устройства, которые позволяют калоприемник очищать: открыв слив, удалили содержимое мешка, закрыли край калоприемника — и можно использовать его дальше.
Сроки использования калоприемника и комплектующих прописаны в Приказе Минтруда России от 13.02.2018 N 85н «Об утверждении Сроков пользования техническими средствами реабилитации, протезами и протезно-ортопедическими изделиями до их замены».
Нейтрализаторы запаха
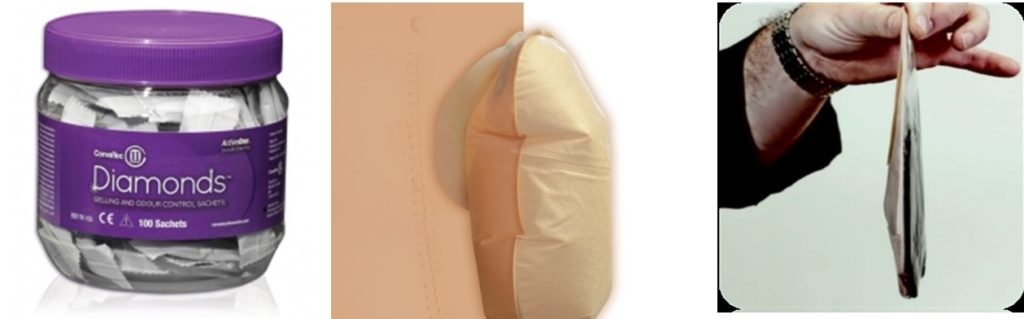
Использование пакетика-саше способствует устранению неприятных запахов и поглощению газов за счет специальной абсорбирующей системы.
Использование абсорбирующих пакетиков-саше для стомированных людей сводит к минимуму возможность перераздувания и не санкционированного отсоединения и разрыва сборного мешка.
Что же делать, чтобы избежать осложнений?
Нужно ухаживать за стомой, правильно использовать предназначенные для этого средства и приспособления, вовремя отслеживать ситуацию с вашими пациентами и понимать их состояние.
Важно также психологически поддерживать пациента со стомой: нужно объяснить ему, что на этом его жизнь не заканчивается. Например, в Европе выведение стомы совсем не обязательно означает инвалидность. Некоторые пациенты настолько привыкают к стоме, что рожают детей, будучи стомированными. Если качество их жизни не пострадало, то они счастливо живут дальше.
Вам может быть интересно:
Перепечатка материала в сети интернет возможна только при наличии активной гиперссылки на оригинал материала на сайте pro-palliativ.ru
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.