Что такое метаболический синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышев А. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
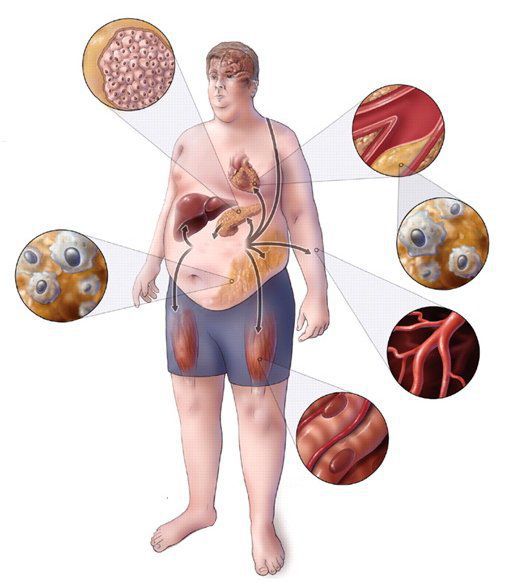
Метаболический синдром (синдром Reaven) представляет собой симптомокомплекс, сочетающий в себе абдоминальное ожирение, инсулинорезистентность, гипергликемию (повышенное содержание глюкозы в крови), дислипидемию и артериальную гипертензию. Все эти нарушения связаны в одну патогенетическую цепь. Кроме того, такой синдром часто сочетается с гиперурикемией (избытком мочевой кислоты в крови), нарушением гемостаза (свёртываемости крови), субклиническим воспалением, синдромом обструктивного апноэ-гипопноэ сна (остановкой дыхания во сне). [4]
Метаболический синдром – хроническое, распространённое (до 35% в российской популяции), полиэтиологическое заболевание (возникающее по многим причинам), в котором главная роль принадлежит поведенческим факторам (гиподинамия, нерациональное питание, стресс). Имеет значение также наследственная предрасположенность к артериальной гипертензии, атеросклероззависимым заболеваниям и сахарному диабету второго типа. [5]
Практикующим врачам важно выделять группу риска метаболического синдрома. К данной группе относятся пациенты с начальными признаками заболевания и его осложнениями: артериальная гипертензия, углеводные изменения, ожирение и повышенное питание, ишемическая болезнь сердца, атеросклеротические заболевания периферических и мозговых артерий, нарушение пуринового обмена, жировая болезнь печени; синдром поликистозных яичников; постменопаузальный период у женщин и эректильная дисфункция у мужчин; гиподинамия, злоупотребление алкоголем, табакокурение, наследственная отягощенность по сердечно-сосудистым и обменным заболеваниям. [3] [7]
Симптомы метаболического синдрома
Клинические проявления метаболического синдрома соответствуют симптомам его составляющих:
Если изменения составляющих синдрома Reaven носят субклинический характер (что встречается довольно часто), то и течение заболевания носит асимптомный характер.
Патогенез метаболического синдрома
Инсулинорезистентность — первопричина развития метаболического синдрома. Представляет собой нарушение утилизации глюкозы в органах-мишенях (поперечнополосатой мускулатуре, липоцитах и печени), связанное с дисфункцией инсулина. Инсулинорезистентность уменьшает усвоение и поступление в клетки скелетной мускулатуры глюкозы; стимулирует липолиз и гликогенолиз, что приводит к липидным и углеводным патологическим изменениям. Кроме того, инсулинорезистентность усиливает секрецию инсулина, в результате чего возникает компенсаторная гиперинсулинемия и активация эндокринных систем (симпатоадреналовой, ренин-ангиотензин-альдостероновой) с формированием артериальной гипертензии, дальнейшим нарушением метаболических процессов, гиперкоагуляции, субклинического воспаления, дисфункции эндотелия и атерогенеза. Эти изменения, в свою очередь, способствуют усилению инсулинорезистентности, стимулируя патогенетический «порочный круг».
Классификация и стадии развития метаболического синдрома
Чёткой классификации и стадийности метаболического синдрома не существует. Его деление некоторыми авторами на полный, включающий все составляющие синдрома, и неполный представляется необоснованным. Несмотря на это, выраженность симптомов, количество компонентов синдрома Reaven и наличие осложнений оказывают влияние на стратификацию риска и выбор тактики лечения у конкретного пациента. Для этого следует учитывать:
В зависимости от индекса массы тела (ИМТ), который рассчитывается делением веса (кг) на рост (м 2 ), классифицируются следующие типы массы тела (МТ):
Второй тип ожирения является более патогенным в плане риска возникновения сердечно-сосудистых заболеваний и сахарного диабета. Это связано с ожирением внутренних органов, в том числе печени (висцеральное ожирение, неалкогольная жировая болезнь печени), снижением сатурации крови кислородом из-за перехода дыхания на грудной, поверхностный тип и эндокринной активностью висцеральной жировой ткани с патологическим изменением выработки адипокинов (лептин, грелин, адипонектин). Выявлена чёткая корреляция между увеличением абдоминальной жировой ткани и индекса массы тела с риском сопутствующих заболеваний. Считается, что риски начинают нарастать при увеличении окружности талии (ОТ) >80 см у женщин и 94 см у мужчин, а при ОТ >88 см и 102 см соответственно риск возрастает значительно.
Центральным патологическим звеном метаболического синдрома является изменение углеводного обмена. Концентрацию глюкозы оценивают в капиллярной крови (норма 1
жен. >1,2
Осложнения метаболического синдрома
Диагностика метаболического синдрома
Для диагностики метаболического синдрома необходимо выявить у пациента основной признак — абдоминальное ожирение по измерению ОТ (>80 см у женщин и >94 см у мужчин) и хотя бы два дополнительных критерия, которые включают в себя:
В клинических условиях нужно дифференцировать метаболический синдром от механического сочетания факторов риска, например артериальной гипертензии, избыточной массы тела без признаков абдоминального ожирения и повышения уровня ОХ крови, что встречается довольно часто (до 30%). В сомнительных случаях рекомендовано дополнительное определение инсулинорезистентности по следующим методикам:
Лечение метаболического синдрома
Лечение метаболического синдрома следует разделить на немедикаментозное и медикаментозное.
Медикаментозное лечение метаболического синдрома, в зависимости от наличия тех или иных его компонентов, может включать гиполипидемические, антигипертензивные препараты, медикаменты для снижения инсулинорезистентности, постпрандиальной гипергликемии и веса.
Основными препаратами, которые используют при лечении артериальной гипертензии у больных синдромом Reaven и сахарным диабетом, являются ингибиторы ангиотензинпревращающего фермента, сартаны и агонисты имидазолиновых рецепторов. Однако для достижения целевого уровня артериального давления часто необходимо сочетание различных классов медикаментов, таких как пролонгированных блокаторов медленных кальциевых каналов, высокоселективных бета-адреноблокаторов и тиазидоподобных диуретиков (индапамид) в сочетании с медикаментами первой линии. [10]
При неэффективности монотерапии статинами целесообразно присоединение эзетрола в дозе 10 мг/сут, который препятствует всасыванию ОХ в кишечнике и может усиливать снижение ХС-ЛПНП на 15-20%.
Фибраты — ещё один класс липидснижающих препаратов. Они расщепляют богатые триглицеридами жировые частицы, снижают синтез свободных жирных кислот и повышают ХС-ЛПВП путём увеличения распада ЛНП. Это приводит к значительному уменьшению триглицеридов (до 50%), ХС-ЛПНП (до 20%) и увеличению ХС-ЛПВП (до 30%). Фибраты также имеют плейотропные эффекты: снижают концентрацию мочевой кислоты, фибриногена и улучшают инсулиночувствительность, однако их положительное влияние на прогноз пациентов не доказано. Наиболее эффективный и безопасный препарат этой группы — фенофибрат 145 мг/сут.
Для снижения инсулинорезистентности препаратом выбора является метформин, который обладает доказанным положительным эффектом на тканевую инсулинорезистентность через усиление поглощения глюкозы тканями-мишенями. Метформин уменьшает скорость всасывания углеводов в тонкой кишке, оказывает периферическое анорексигенное действие, уменьшает продукцию глюкозы печенью, улучшает транспорт глюкозы внутри клеток. Положительное воздействие метформина (1500-3000 мг/сутки) на конечные точки обусловлено снижением инсулинорезистентности, системными метаболическими эффектами (снижение веса, липидных нарушений, факторов свёртываемости крови и т.д.). [9]
При наличии у пациента с синдромом Reaven сахарного диабета второго типа могут применяться современные классы сахароснижающих препаратов, такие как аналог глюкагоноподобного пептида-1, ингибитор дипептидилпептидазы-4 и ингибитор натрийзависимого переносчика глюкозы второго типа. Представитель последнего класса эмпаглифлозин (Джардинс) в исследовании EMPA-REG OUTCOME (2016 год) снизил сердечно-сосудистую смертность у больных сахарным диабетом второго типа на 36%.
Медикаментозная коррекция морбидного ожирения показана, если немедикаментозное лечение не приводит к снижению массы тела более чем на 5% от исходного. Препараты для лечения ожирения делятся на аноретики центрального действия (сибутрамин), и средства, воздействующие на желудочно-кишечный тракт, например орлистат (Ксеникал).
Препарат для снижения аппетита сибутрамин в меньшей степени воздействует на дофаминовые и холинергические процессы, но уменьшает потребление жиров и углеводов, что приводит к похудению и улучшает жировой и углеводный метаболизм. Артериальное давление и частота сердечных сокращений при этом повышается только на 5%.
Орлистат является ингибитором желудочной и панкреатической липаз, вследствие чего треть пищевых триглицеридов не всасывается и снижается их концентрация в крови, что приводит к уменьшению калоража пищи и веса. Кроме того, снижается артериальное давление, уровень глюкозы и инсулинорезистентности.
В медицинской практике лечение метаболического синдрома зависит от наличия и выраженности его компонентов. В таблице ниже показана тактика подбора терапии при вариантах синдрома Reaven, которые встречаются наиболее часто.
Словосочетание «сахарный диабет» на слуху практически у каждого, им пугают маленьких любителей сладкого, а те, кому за 50, разговаривают о нем часто. А вот о предиабете почти не говорят, и зря. А ведь практически всегда сахарному диабету предшествует предиабет – такое состояние-предшественник, при котором в организме уже начинают происходить первые патологические изменения. Предиабет и сахарный диабет отличаются между собой уровнем сахара в крови: у людей с предиабетом концентрация глюкозы превышает норму, но не настолько, чтобы диагностировать сахарный диабет 2-го типа. К счастью, при условии своевременной диагностики и лечения состояние можно скорректировать и не допустить развития опасных осложнений. Эксперты ДІЛА расскажут, как.
Сахарный диабет есть у 8% жителей нашей планеты: это почти 600 миллионов человек по всему миру. Около 1,3 миллионов зарегистрированных случаев в Украине. Но специалисты уточняют: реальное количество заболевших гораздо больше, поскольку многие просто не знают, что у них диабет. Заболевание развивается постепенно, на начальных стадиях протекает бессимптомно или с очень слабо выраженными клиническими проявлениями. Поэтому сахарный диабет часто диагностируют поздно, уже на стадии тяжелых сосудистых или инфекционных осложнений. Чтобы не упустить заболевание, когда оно еще поддается коррекции, необходимо постоянно контролировать уровень сахара в крови и проверять свое здоровье, особое внимание следует уделить ранним лабораторным маркерам предиабета. В ДІЛА можно пройти комплексные скрининги Программа 148 «Предупреди диабет и сопутствующие риски» и Программа 191 «Оценка риска сахарного диабета 2 типа», а также отдельные исследования – глюкоза в венозной крови, гликированный гемоглобин (HbA1c), индекс HOMA и другие.
Лабораторная диагностика позволит выявить склонность к сахарному диабету и исключить одну из возможных причин инфаркта миокарда, ухудшения памяти, слепоты, почечной недостаточности, лишнего веса, эректильной дисфункции.
Важно! Не обнаруженный вовремя сахарный диабет 2-го типа может стать причиной таких серьезных осложнений:
Раннее выявление и своевременное лечение сахарного диабета снижает тяжесть течения и осложнений болезни. А если нарушения обнаружить на стадии предиабета, большинство патологических изменений обратимы.
Масштаб проблемы
Конец 20-го и начало 21-го веков ознаменовались существенным распространением сахарного диабета. Стремительный рост заболеваемости говорит о глобальной эпидемии. Согласно выводам специалистов ВОЗ и Международного института по исследованию диабета, нас ждет глобальная катастрофа, которую уже называют «грядущим кризисом здравоохранения XXI столетия». Он может впервые за 200 лет снизить среднюю продолжительность жизни людей. И, если еще 30 лет назад численность больных сахарном диабетом в мире не превышала 30 миллионов человек, то сегодня эта цифра уже стремительно приближается к 500 миллионам.
Самая ранняя среди всех болезней инвалидизация и высокие показатели смертности среди пациентов определили сахарный диабет в качестве одного из самых важных приоритетов в национальных системах здравоохранения всех стран мира. Больные с диабетом в 4 раза чаще умирают от сердечно-сосудистых осложнений (инфарктов, инсультов), даже во время глобальной пандемии COVID-19 именно больные с сахарным диабетом составили основную группу риска смертности от осложнений. Тяжелыми последствиями, которые значительно снижают качество жизни, являются:
Эти осложнения являются причинами к инвалидности и значимо снижают продолжительность жизни.
«Первые ласточки» диабета
Сахарному диабету предшествуют такие состояния:
Примечательно, что все эти изменения являются обратимыми, если их обнаружить и на ранних стадиях и своевременно принять лечебные и профилактические меры.
Уже на вышеуказанных стадиях предиабета обнаруживаются ранние изменения в мелких нервных волокнах, в сосудах почек и сетчатки глаз. Также могут возникать боли и парестезии в ступнях (боли, жжение, чувство покалывания, судороги, ощущение «мурашек» по коже), которые связаны с поражением мелких сосудов и нервных окончаний стопы. Изменения глазного дна, сосудов почек и стоп в стадии предиабета являются плохим прогностическим критерием, связанным с риском более быстрого развития осложнений. Также на предшествующих стадиях наблюдается комбинированное, одновременное поражение сосудов сетчатки глаз и почек. Это связано с анатомическим сходством кровеносных сосудов обоих органов. Кроме того, появление сахара в моче приводит к воспалительному забелеванию почек – пиелонефриту, что способствует развитию хронической почечной недостаточности.
Платформой профилактики сахарного диабета является своевременное обращение к эндокринологу и диагностика лабораторных маркеров предиабета. В этом случае фактор времени имеет ключевое значение.
Что такое предиабет и метаболический синдром
Предиабет – это состояние нарушения углеводного обмена, приводящее к высокому риску развития сахарного диабета. В отличие от диабета, предиабет обратим, если серьезно отнестись к своему здоровью и изменить образ жизни. Это состояние связано с количественным и/или качественным дефицитом инсулина. Причиной может быть нарушение толерантности к глюкозе (когда сахар в крови выше нормы после специфических проб) и нарушение гликемии натощак (когда сахар крови выше нормы на голодный желудок). Иными словами, предиабет – это состояние, при котором глюкоза выше нормальных значений, но ниже уровня, установленного для сахарного диабета.
Нечувствительность тканей к инсулину повышает риски развития как предиабета, так и сахарного диабета 2-го типа. Инсулин – это гормон поджелудочной железы, помогающий транспортировать глюкозу, которая содержится в еде, из крови в клетки. Глюкоза нам необходима для выработки энергии. Если наблюдается инсулинорезистентность, это значит, что организм вырабатывает инсулин, но эффективно не использует его. Глюкоза скапливается в крови, что может стать причиной предиабета, а в последствии и сахарного диабета. Большинство людей с инсулинорезистентностью долгие годы даже не подозревают о предиабете, пока он не переходит в диабет. Если вовремя диагностировать инсулинорезистентность, опасное заболевание можно предотвратить. При отсутствии лечения предиабет переходит в диабет.
Основные факторы риска развития предиабета и сахарного диабета 2 типа делятся на неконтролируемые и контролируемые. В первую группу входят возраст старше 45 лет, наличие случаев заболевания у близких родственников, гестационный диабет (диабет беременных) в анамнезе.
Кстати, все эти факторы и являются составляющими метаболического синдрома. О нем речь пойдет ниже.
Метаболический синдром. Это симптомокомплекс взаимосвязанных факторов риска развития сердечно-сосудистых заболеваний и сахарного диабета. Эти факторы включают:
Сахарный диабет, артериальная гипертензия, лишний вес, ишемическая болезнь сердца и тромбофлебит хорошо известны современным людям. К сожалению, очень часто эти нарушения возникают не поодиночке, а вместе. Это явление назвали метаболическим синдромом. Простыми словами, метаболический синдром представляет собой совокупность обменных, гормональных и клинических нарушений в организме человека, основу которых составляет ожирение.
Сегодня метаболический синдром получил множество других названий: вы можете слышать в обиходе такие названия как «синдром X», «смертельный квартет», «синдром Reaven» (по фамилии профессора G. Reaven, который впервые обобщил симптомы), «синдром резистентности к инсулину». Специалисты ВОЗ охарактеризовали его как «чуму XXI века», и такая оценка небезосновательна: уже сегодня симптомы метаболического синдрома наблюдаются у 20-40% населения, включая детей. Первые признаки нарушения могут проявляться еще в подростковом возрасте, и протекают на фоне увеличения жировых отложений.
Начальными диагностируемыми симптомами метаболического синдрома являются:
Но в основе всех обменных проявлений метаболического синдрома лежит все та же инсулинорезистентность – снижение чувствительности к инсулину. Напомним, что все это протекает на фоне лишнего веса и повышения давления. С метаболическим синдромом также тесно взаимосвязаны атеросклероз и ишемическая болезнь сердца.
Однако далеко не все симптомы метаболического синдрома проявляются одновременно и в равной степени. Нередко МС диагностируют даже при незначительном ожирении в совокупности с другими признаками – повышенной утомляемостью, одышкой, головными болями, частым мочеиспусканием, жаждой, повышенным аппетитом, апатией. Еще один основной симптом метаболического синдрома – сахарный диабет 2-ого типа. Также следует обратиться к врачу при стенокардии (периодических болях в сердце), нарушениях эрекции у мужчин и синдроме поликистозных яичников у женщин, подагре и повышении мочевой кислоты в крови.
Какие маркеры необходимо постоянно контролировать
Лабораторные исследования – это то, без чего невозможно диагностировать ни предиабет, ни диабет, и в конечном счете, назначить правильное лечение. Однако, чтобы обнаружить нарушения на ранних стадиях, недостаточно контролировать один только уровень глюкозы. Часто ее концентрация повышается уже на стадии диабета. Чтобы не упустить опасные для жизни состояния и предотвратить развитие серьезных осложнений, необходимо контролировать другие лабораторные маркеры.
Сахар за три месяца. Чтобы понять, если ли у человека диабет или предиабет, анализа крови на глюкозу недостаточно. Это исследование отображает лишь уровень сахара на момент проведения теста. На результаты разового исследования может влиять огромное количество факторов – питание, стрессы, физическая активность, сопутствующие заболевания, сон. Между тем точные данные особенно важны, если есть подозрение на предиабет или сахарный диабет. Они оба развиваются постепенно, и с разовыми тестами можно упустить начало заболевания.
Исследование гликированный гемоглобин (HbA1c) отображает содержание в крови глюкозы не на момент взятия крови, а за три предыдущих месяца. Это вид гемоглобина, который необратимо соединен с молекулами глюкозы. При сахарном диабете количество HbA1c возрастает. Преимуществом исследования является то, что фактически за один анализ вы получите мониторинг глюкозы за 3 месяца. Дело в том, что срок жизни эритроцитов, в которых находится гликированный гемоглобин, составляет 90-120 дней. Чем выше уровень HbA1c, тем выше была гликемия за последние 3 месяца и, следовательно, выше вероятность развития осложнений диабета.
Инсулинорезистентность. Для оценки состояния нечувствительности тканей к инсулину используется индекс HOMA (Homeostasis Model Assessment). Его рассчитывают по формуле:
HOMA=инсулин натощак (мкЕд/мл)*глюкоза натощак (ммоль/л)/22,5
Индекс HOMA может использоваться в качестве дополнительного диагностического индикатора метаболического синдрома, при котором повышаются риски развития диабета, сердечно-сосудистых заболеваний.
Липидный профиль. Изучение липидного профиля поможет своевременно обнаружить опасные для сосудов изменения в жировом обмене. Исследование необходимо всем, у кого имеются признаки метаболического синдрома, кто неправильно питается, имеет вредные привычки и входит в другие группы риска по сердечно-сосудистым заболеваниям.
Основные показатели липидограммы:
Все эти показатели входят в состав скрининговой Программы 113 «Липидный комплекс расширенный». Также вы можете пройти отдельные исследования – «Холестерин», «ЛПВП», «ЛПНП» и другие.
Диабет снижает уровень «хорошего» холестерина (ЛПВП) и способствует повышению уровня «плохого» холестерина (ЛПНП), существенно увеличивая риски появления проблем с сердечно-сосудистой системой. Такое состояние является очень распространенным и называется диабетической дислипидемией. Исследования доказали связь между инсулинорезистентностью, характерным для предиабета состоянием, и диабетической дислипидемией, атеросклерозом и проблемами с кровеносными сосудами. Кстати, все эти состояния могут развиваться еще до появления диабета, именно поэтому регулярные исследования так важны для своевременной профилактики и терапии многих осложнений.
Заключение
Сахарный диабет и предшествующие ему состояния: предиабет и метаболический синдром – настоящий бич современного мира, так как наиболее распространенной причиной смерти являются сердечно-сосудистые заболевания. Печально и то, что метаболический синдром диагностируют почти у 25 % людей старше 30 лет. Это показатель США, но Украина стремительно к нему приближается. Поэтому, чем раньше вы позаботитесь о своем здоровье, тем больше шансов избежать опасных для жизни состояний.
Коварство предиабета заключается в том, что часто он протекает бессимптомно долгие годы и человек упускает шанс нормализовать свой углеводный обмен, не считая необходимым проверять глюкозу. Ведь его ничего не беспокоит. Редко пациенты предъявляют неспецифические жалобы на повышенную утомляемость и снижение трудоспособности, медленное заживление ран. В большинстве случаев на первый план выходят лишний вес или ожирение, артериальная гипертензия и заболевания сердечно-сосудистой системы, которые объединены в термин «метаболический синдром».
Чтобы контролировать ситуацию и не допустить критических последствий, важно не только наладить образ жизни и нормализовать питание, но и обязательно выполнять необходимые лабораторные исследования. Это позволит не допустить перехода потенциально излечимого предиабета в хронический сахарный диабет.