Мокнущая экзема
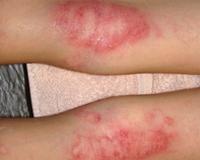
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.
Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
Почему мокнет за ухом — причины у детей и взрослых, методы терапии
Мокнутие за ушами – признак дерматологического заболевания. Состояние причиняет значительный дискомфорт человеку вследствие сопутствующих симптомов.
Что такое мокнутие
Отделение серозного экссудата через дефекты кожи называется мокнутием. Появление жидкости за ушами негативно отражается на общем состоянии. Нарушается сон, повышается нервная возбудимость, снижается трудоспособность. Патология при отсутствии лечения переходит на волосяную часть головы. От этого явления чаще страдают грудные дети.
Не всегда помогают соблюдения правил личной гигиены, обработка пораженных мест антисептическими растворами. Для лечения недуга необходимо узнать причины. Механизм развития патологии:
Сопутствующие симптомы
Влага за ушами возникает параллельно с другими симптомами. К ним относятся:
Почему мокнет за ушами у взрослого
Для успешного лечения необходимо определить факторы, провоцирующие появление выделений за ушами. Провести диагностику может только врач. У взрослых мокнутию за ушами способствуют следующие причины:
Золотуха во взрослом возрасте
На начальной стадии заболевания на коже головы возникают золотистые корочки. Когда они отпадают, наблюдаются красные пятна. Возможно присоединение вторичного инфекционного поражения. Тогда на месте повреждений формируются глубокие раны. Туберкулезная форма сопровождается гнойным насморком, воспалением лимфатических узлов. Повышается температура тела, больной испытывает общее недомогание.
Основной причиной золотухи у взрослых является присутствие в крови палочки Коха. При этом активная форма туберкулеза не развивается, нет серьезного недомогания. Бактериальное заражение лечится антибиотиками, дополнительно используют цинковую мазь, витамины и противоаллергенные препараты. Спустя 30 дней снова проверяют наличие палочки в организме. При необходимости лечение продолжают.
Аллергия
Аллергики нередко наблюдают у себя мокнущие ранки за ушами. Развивается это вследствие воздействия раздражающих веществ, неблагоприятных экологических факторов. Мокнутие возникает из-за ношения бижутерии, использования наушников. Частая причина – применение косметических средств, вызывающих аллергию.
Такое состояние возникает у людей со сниженным иммунитетом. В некоторых случаях мокнутие появляется из-за нервного напряжения. Характерные пузырные высыпания сопровождаются зудом и покраснением. В редких случаях наблюдаются:
Дерматиты
Воспаление кожных покровов из-за действия биологических, химических, физических факторов называется дерматитом. Возможные причины – пренебрежение личной гигиеной или механическое повреждение кожи. Существует несколько форм патологии – от безобидного шелушения кожи до серьезных дерматологических проблем.
При дерматитах шелушится кожа в ушах, появляется зуд. Пораженные места отекают, выделяется серозный экссудат. Хроническая форма сопровождается формированием бородавок. На течение болезни влияет состояние иммунной системы, наличие хронических отклонений. Интоксикация организма или работа на вредном производстве провоцируют возникновение дерматита.
Лечение включает использование мазей и кремов, в редких случаях – применение противомикробных препаратов. Рекомендуется соблюдать диету, отказаться от сладкого, жирного, острого, соленого. Это способствует нормализации работы желудочно-кишечного тракта.
Причины мокнутия за ушами у ребенка
Мокнутие за ушами чаще диагностируется у детей. Этому состоянию чаще подвержены грудные дети вследствие несовершенства иммунной и пищеварительной систем. Если мокнет за ушами у ребенка, он расчесывает больные места, усугубляя патологию. Рядом с ранками возможно образование трещин.
Мокнущий диатез
Реакция организма на попадание аллергена провоцирует развитие мокнущего диатеза. Это сыпь, возникающая как реакция на компоненты грудного или искусственного вскармливания. Наследственный фактор, перекармливание и прием матерью некоторых лекарственных средств во время беременности тоже могут быть причинами патологии.
Сопровождается состояние сильным зудом, покраснением за ушами. Кожа вокруг ранок воспаляется и мокнет. Язык приобретает неравномерный цвет, лицо становится одутловатым. Важно следить за ребенком, чтобы он не расчесывал пораженные места. Лечение заключается в срочном выведении аллергена из организма ребенка, удалении внешних повреждений кожи. Следует исключить из рациона ребенка следующие продукты:
Кормящие женщины должны тщательно следить за своим рационом питания.
Гнейс
Себорейный дерматит (гнейс) характеризуется возникновением ранок, покрытых коркой. Лечат эти поражения с большой осторожностью – через них можно занести инфекцию, а самостоятельное снятие желтой корочки очень болезненно для ребенка.
Возникает патология вследствие проблем пищеварительной системы у матери во время беременности, недостатка витаминов. Употребление аллергенов и незрелость сальных желез провоцируют развитие заболевания. Антигистаминные препараты назначаются редко – правильно обрабатывайте ранки за ушами.
Незрелость пищеварительной системы у грудничков
Несовершенство системы терморегуляции и незрелость пищеварительного тракта – причины мокнутия за ушами. Детям сложно справиться с аллергенами и продуктами, перегружающими желудок. Поэтому возникает атипичная реакция в виде высыпаний за ушами. Усугубляет проблему обильное потоотделение ребенка и появление опрелостей.
Влиять могут переедание или сбои в режиме кормления, введение в рацион новой еды. Незрелость иммунной системы тоже негативно отражается на состоянии кожных покровов. Наблюдаются раздражение и покраснение. Активность ребенка снижается.
Для нормального переваривания пищи стенки желудочно-кишечного тракта должны быть заселены полезными бактериями. При беременности ребенок находится в стерильной среде. А после рождения требуется 3-6 месяцев для заселения кишечника и желудка необходимой микрофлорой.
Что делать, если за ухом шелушится кожа и мокнет
Схема лечения напрямую зависит от причин, вызвавших мокнутие. При аллергических реакциях назначается строгая диета. Из рациона исключаются:
Назначается медикаментозная терапия. Эффективны антигистаминные средства, витаминные комплексы, подсушивающие мази.
При золотухе запрещено принимать ванны, посещать баню – это может усугубить болезнь. Лечение направлено на максимально быстрое заживление ранок. Терапия мокнутия у детей заключается в отказе от некоторых продуктов. Рекомендуется чаще бывать на свежем воздухе.
Профилактика
Мокнущие ранки за ушами быстро проходят при соблюдении схемы лечения. Для предотвращения заболевание, соблюдайте следующие рекомендации:
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Лечение мокнущих пятен за ушами у взрослых
Шелушащаяся около ушей кожа доставляет не только массу неудобства, но и является довольно серьезным дискомфортом для пациента и окружающих. Помимо этого, значительные проблемы, сопровождающие процесс, заключаются в покраснении локальных участков кожи, отличаются высыпаниями, сухостью эпидермиса.
Воспалительные процессы сопровождаются многочисленными приступами зуда, характерно появление небольших пузырьков, наполненных жидкостью, регулярно лопающихся, после чего кожа становится постоянно мокрой. Когда мокнет за ушами, элементы кожного покрова отличаются неприятным запахом. Когда происходит высыхание, образуются участки, покрытые плотными корочками золотистого цвета.
Почему мокнет кожа за ухом у взрослых
Итак, буквально каждое болезнетворное явление следует считать признаком того или иного заболевания.
В подавляющем большинстве случаев при обнаружении мокнущих пятен за ушами необходимо рассматривать наличие определенных нарушений из области дерматологии.
Эти проблемы могут затронуть кого угодно, независимо от того – это взрослый, ребенок или только что увидевшая свет крошка.
В большинстве случаев мокнущая поверхность кожи за ушами должна сопровождаться многочисленными неприятными дополнительными симптомами. Непосредственно после изучения всех признаков и особенностей заболевания врач ставит соответствующий вердикт о том, насколько серьезной является болезнь, и выносит диагноз.
Далеко не всегда начиная с первичного осмотра можно сразу принять решение. Стандартный вариант проявлений протекает на фоне общей аллергической реакции различного уровня, что говорит о деструкции органических процессов иммунной системы.
Если взрослые пациенты начинают боле внимательно следить за личной гигиеной, обрабатывать возникшие элементы различными растворами, то дети реагируют на дискомфорт иначе. При дальнейшем расчесывании и сдирании засохших корочек за ушами мокнущие пятна разрастаются, занимают все большие участки кожи.
Заболевание переходит на волосистую часть кожи головы, что требует обязательного посещения дерматолога.
Общие симптомы при развитии заболевания
На первых стадиях развития симптоматика не доставляет никаких неудобств, признаки практически незаметны. Но проходит три–четыре дня, обострение признаков нельзя не заметить благодаря быстрому и агрессивному нарастанию симптомов.
Как взрослый, так и ребенок становится беспокойным, не может сосредоточиться на своих обычных занятиях, малыши отказываются от самых увлекательных игр, их не привлекают любимые игрушки и развлечения.
Дальнейшее развитие заболевания приводит к тому, что пациенту становится трудно акцентировать внимание на определенных делах. В общем, можно сказать, что у пациента значительно снижается качество жизни. Прежде всего, это связано со значительными косметическими дефектами в одном из наиболее подверженных травмам участке тела.
Трудно не заметить наличие красных пятен в области мочки уха или на складках кожи за ушными раковинами.
Иногда проявления заболевания могут быть довольно размытыми, что требует проведения дополнительной диагностики и сдачи анализов. Лечение обязательно должно проводиться под наблюдением врача, так как существует риск прогрессирования недуга.
На основании изучения и фиксирования симптомов выявляются основные причины, позволяющие проводить эффективное лечение основного заболевания и сопутствующих осложнений.
Специфическая симптоматика
При формировании данных о диагнозе, врач сталкивается с разными стадиями заболевания. Комплекс симптомов заключается в следующем:
Симптоматика без должного лечения нарастает достаточно быстро, появляется раздражительность, появляется бессонница, снижается работоспособность. Кроме этого, мокнущая кожа за ушами подвержена присоединению вторичной инфекции, так как является благодатной средой для болезнетворных микроорганизмов.
Причины кожных воспалений
Провоцирующих развитие заболевания данного типа факторов довольно много. Влажность за ушами, зуд, может появиться вследствие различных факторов и их сочетания. Клиницисты выделяют следующие основные комплексы причин:
Особенности данных процессов следует рассматривать подробно, так как различным причинам присущи исключительно индивидуальные свойства и признаки.
Появление влажности за ушными раковинами связано с определенными явлениями в организме человека. В подавляющем большинстве случаев дисбаланс в организме связан с тем, что человек обычно проявляет минимум внимания к собственному здоровью. У взрослых обычно это проявляется на фоне инфекционных заболеваний, расстройств пищеварения и обмена веществ.
Основные причины, экземы ушей:
Только квалифицированный врач может на основании проведенных диагностических мероприятий выявить причины, откуда появляются подобные кожные явления.
Изначально безобидный синдром – мокнущие пятна на коже за ушами и достаточно смазанные симптомы могут быть спровоцированы тяжелыми аллергическими реакциями и хроническими инфекционными заболеваниями, вплоть до туберкулеза и ВИЧ. Инфекционный фактор может привести к глубоким поражениям кровеносной системы, суставов, лимфатических узлов, центральной нервной системы и мозга.
Провоцирующие патологии – золотуха, гнейс
Среди многочисленных инфекционных заболеваний, золотуху можно назвать одной из наиболее распространенных в различных возрастных группах пациентов.
В подавляющем большинстве случаев ей подвержены дети вследствие не полностью сформированного иммунитета. Но данная проблема не обходит взрослых, золотуха может появляться у молодых и пожилых, относительно совершенно здоровых и подверженных различным симптоматическим заболеваниям людей.
Причинами золотухи могут быть следующие факторы:
Если некоторые люди смотрят на появление столь неприятного явления, когда мокнет кожа за ушами как на безобидное дерматологическое расстройство, то по своей сути патология представляет весьма серьезное заболевание. Оно может одновременно поражать кровеносную систему, суставы, костную и хрящевую ткань, что в значительной мере усложняет течение заболевания.
Традиционно, в легких случаях золотуху можно вылечить дома, выполняя рекомендации лечащего врача, более сложные случаи лечения золотухи требуют госпитализации в лечебное учреждение.
Не менее часто провоцирует развитие состояния, когда мокнет за ушами, нарушение обменных функций наследственно типа – гнейс. Обычно оно проявляется в виде мокнущих пятен на голове и коже за ушами.
На сегодня специалисты определяют главный комплекс причин появления гнейса. Это последствия плохого питания, нецелесообразного образа, режима жизни, психоэмоциональное перенапряжение, стрессы и нервный срыв.
Методы лечения причин мокнущих пятен на коже за ушами
Лечение мокнущих пятен за ушами назначается исключительно доктором после проведения полноценной диагностики. Комплекс терапии экземы ушей включает следующие мероприятия:
Полное исключение каких-либо водных процедур, в частности, противопоказаны ванны, баня, посещение бассейна. Не стоит отвергать применение рецептов народной медицины. В традиционный комплекс терапии могут быть включены отвары и настои трав:
Хороший успокаивающий эффект помогут получить настой валерианы, пустырника, другие седативные фитопрепараты.
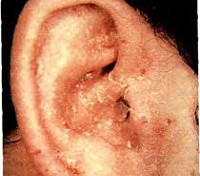
Экзема наружного уха
Экзема наружного уха – это хроническое рецидивирующее аллергическое заболевание кожных покровов, обусловленное серозным воспалением эпидермиса и дермы. Основные клинические симптомы: сильный зуд, жжение, гиперемия, отечность, папуло-везикулезная сыпь, сменяющаяся мокнущими эрозиями, корками, шелушением и лихенификациями. Диагноз основывается на результатах внешнего осмотра и дерматоскопии, которые при необходимости дополняются аллергопробами и биопсией. В процессе лечении используются противоаллергические и гипосенсибилизирующие препараты, антибиотики, НПВП, глюкокортикостероиды, анаболические гормоны, кортикостероидные мази, иглотерапия.
МКБ-10
Общие сведения
Экзема наружного уха – одно из самых распространенных дерматологических заболеваний этой локализации. В общей сложности данная патология составляет порядка 35% от всех поражений кожных покровов лор-органов. Ее распространенность колеблется в пределах 2,5-6 случаев на 1 000 населения. Заболевание встречается во всех возрастных группах – от 4 месяцев до 75 лет с пиком заболеваемости в 35-45 лет. За исключением себорейной формы, которой чаще страдают мужчины, это болезнь с одинаковой частотой диагностируется у представителей обеих полов. Осложнения наблюдаются относительно редко – не более чем в 15% случаев.
Причины
Патология относится к ряду полиэтиологических. Наибольшую значимость в процессе ее развития отводят дисфункции нервной системы, нарушению работы эндокринных желез, гиперчувствительности организма и генетическим аномалиям. Склонность к этому заболеванию наблюдается у детей с экссудативно-катаральным диатезом. Провоцирующими факторами могут стать экзогенные или эндогенные влияния либо их сочетание. К самым распространенным из них относятся:
Патогенез
В современной медицине экзематозные процессы трактуются как аномальная иммунная реакция IV типа по Джейлу и Кумбсу, которая приводит к воспалительным изменениям, склонности к вторичному инфицированию. В основе этого явления лежат четыре основных фактора: недостаточность иммунитета, повышенная чувствительность организма к тем или иным веществам, нарушение работы ЦНС и наследственная склонность. Имеющаяся недостаточность защитных сил организма заключается в дисфункции простагландинов и циклических нуклеотидов, что приводит к уменьшению активности нейтрофилов, Т-хелперов и неспецифических защитных факторов, в том числе – фагоцитоза.
Кроме того, наблюдается изменение соотношения иммуноглобулинов в крови – недостаток IgM и чрезмерный синтез IgG, IgE. Генетический компонент заболевания заключается в наличии в хромосомах специфического гена В-22 по системе HLA. Нарушение работы нервной системы сопровождается повышением сосудистой проницаемости и чрезмерной чувствительностью гладкомышечных волокон к воспалению за счет гипертонуса парасимпатической части периферической НС и дисрегуляции гипоталамуса. Травматическое повреждение региональных нервных волокон также способствует развитию этой патологии. На фоне проникновения инфекции в таких условиях происходит синтез аутоантител, поддерживающих хроническое воспаление в тканях уха.
Классификация
В зависимости от этиопатогенетических и клинических особенностей можно выделить несколько форм экземы наружного уха. Это позволяет более детально дифференцировать патологию с другими нозологическими единицами, правильно подбирать терапевтические схемы. Таким образом, классификация экзематозного процесса ушной локализации включает в себя следующие варианты:
Симптомы экземы наружного уха
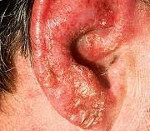
Несмотря на наличие разных форм заболевания, у всех вариантов патологии прослеживается типичная последовательность развития клинических симптомов, включающая следующие стадии: эритематозную папуло-везикулезную, мокнущую и корковую. Начало, как правило, острое. Первичными проявлениями становятся выраженная гиперемия, отечность, невыносимый зуд, жжение, редко – боль.
Со временем на их фоне возникает кожная сыпь в виде папул и везикул, заполненных серозной жидкостью. Вскрывшись, они оставляют после себя небольшие мокнущие эрозии по типу «серозного колодца» – наиболее характерный симптом экземы. В процессе заживления образуются корки серо-желтого цвета, появляется шелушение, экскориации и лихенификации, постепенно стихает зуд. Далее процесс переходит из острого в хронический, что без должного лечения может длиться годами.
Истинная экзема наружного уха характеризуется симметричностью, отсутствием четких границ гиперемии и формированием вторичных депигментированных пятен на коже. Клинические особенности микробной экземы – возникновение зудящего участка покраснения и отека, обладающего четким, ярко выраженным контуром; отторжение рогового слоя кожи на периферии; формирование большого количества гнойных корок, полностью покрывающих здоровую кожу и мелких пустул на рядом расположенных участках. При микробном варианте сочетаются классические признаки грибкового заболевания и экзематозного процесса. Себорейная форма проявляется бляшками, милиарными папулами желтоватого или бурого цвета, сливающихся между собой в форме кольца или «гирлянды».
Осложнения
Наиболее распространенное осложнение экземы наружного уха связано с вторичным присоединением бактериальной флоры путем инфицирования расчесов или эрозий. Это приводит к развитию импетиго или фурункулеза, сопровождающихся общим интоксикационным синдромом. Реже возникают эритродермия, регионарный лимфаденит и лимфангит. При поражении слухового прохода может происходить сужение его просвета с формированием стриктуры или полной атрезии. При длительном, часто рецидивирующем течении заболевание способно трансформироваться в нейродермит.
Диагностика
Диагностика экземы наружного уха не представляет сложностей для опытного специалиста. Диагноз устанавливается лечащим отоларингологом или дерматовенерологом на основании анамнестических сведений, жалоб и специфической клинической картины. При опросе особое внимание уделяется сопутствующим эндокринным патологиям, дефициту иммунитета, условиям труда и наличию аллергических заболеваний. Определяется последовательность развития имеющихся симптомов, ранее проводимое лечение. Дальнейшая диагностическая программа включает следующие методы обследования:
Лечение экземы наружного уха
Лечение заболевания комплексное, зависит от формы и степени тяжести, обычно состоит из системной и местной терапии. Основную роль играют фармакологические средства, реже используются физиотерапевтические процедуры, курортотерапия. Параллельно проводится лечение сопутствующих патологий, способствующих развитию экземы. При экзематозном поражении кожных покровов наружного уха показаны следующие терапевтические мероприятия:
Прогноз и профилактика
Прогноз для жизни благоприятный, для выздоровления – во многом зависит от возможности устранить влияние этиологических факторов и провести коррекцию нарушений работы внутренних органов и систем. При современно начатом, правильно подобранном лечении острой формы заболевания полное выздоровление наступает на 20-25 сутки. Исключение составляет идиопатическая экзема, терапия которой затруднительна. К профилактическим мероприятиям относится соблюдение правил личной гигиены, ограничение контакта с аллергенами (продуктами питания или химическими веществами), раннее лечение пиодермий, коррекция имеющихся системных патологий и иммунодефицитных состояний.