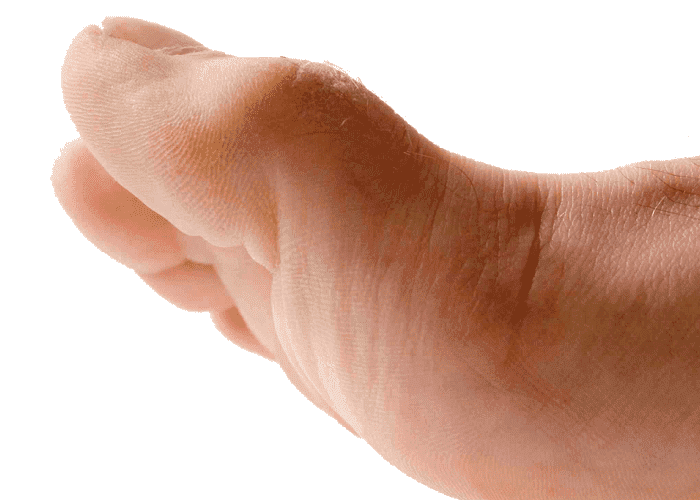
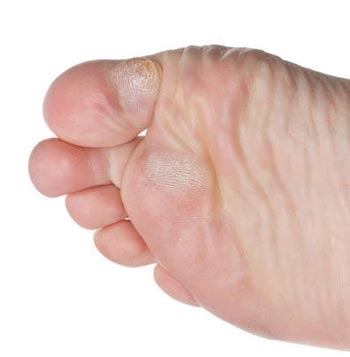
Мозоли и натоптыши у детей
Маленькие вены просвечивают. При этом она весьма прочная, а одна из главных её функций — защитная. Однако при этом такой ресурс не вечен, ему тоже нужна защита. И когда мозг понимает, что какой-то участок «прохудился», он посылает сигнал бедствия — у малышей появляются мозоли и натоптыши. Почему так бывает и что с ними делать, сейчас расскажем.
Говорим по понятиям
В начале рассказа разберемся в понятиях и классификации подобных поражений.
Дерматологи делят мозоли на несколько типов. Самая распространенная — водяная мозоль. Мы все её когда-либо видели — такое круглое воспаление, под которым скапливается жидкость.
Не менее редко у детей и взрослых встречаются сухие мозоли — внешне они похожи на кусочек ороговевшей кожи. Обычно они желтоватого цвета с серым центром-стержнем. Отсюда идёт и второе их название — стержневые. Такие мозоли обычно больнее, т.к. стержень может врастать в мягкие ткани и даже задевать нервные окончания. Тогда каждый шаг или другое движение вызывают такую боль, что аж
звездочки над головой плывут.
Натоптыши — загрубевшая кожа на ступнях, большое скопление омертвевших клеток. Чаще всего они локализуются на пятках или больших пальцах.
Откуда они берутся
Когда мы видим мозоль, в голове обычно царит только одна мысль: «Ну как так? Откуда взялась эта гадость?»
Перечислим основные причины:
Как лечить мозоли
Мы считаем, что перед любыми манипуляциями важно объяснить ребенку, что такое мозоль и как её убрать. Попробуйте подобрать какое-то знакомое ребенку сравнение. Наша задача здесь — успокоить ребенка и показать, что это дело житейское.
Если мозоль у ребенка водянистая, но при этом не мешает, достаточно залепить её пластырем, чтобы ограничить дальнейшее трение. На ночь пластырь лучше снять, чтобы дать коже подышать.
Если пузырь большой и мешает, проколите его тонкой иглой. Скопившуюся жидкость аккуратно выдавите. Процесс этот слегка болезненный, поэтому рекомендуем предварительно «умаслить» малыша мультиками или чем-то вкусным.
Больное место смажьте мазью с антимикробным компонентом и залепите пластырем с марлевой прокладкой. Края самого пузыря срезать или обрывать нельзя — это мешает заживлению мозоли.
По сухим мозолям рекомендуем обратиться к врачу — он исключит вероятность подошвенных бородавок и назначит для лечения компрессы.
Как лечить натоптыши
Натоптыши у детей обычно возникают из-за ношения неправильной обуви или анатомического строения стопы. Поэтому первым делом убираем раздражающий фактор — меняем или подбираем хорошие ботиночки.
Далее делаем ванночки — детская кожа хорошо впитывает в себя вещества, и проблема должна уйти быстро. Самые популярные — с хозяйственным мылом и содой или с травами. Тут главное придумать повод и удержать ребенка 20 минут в тазике с водой. Хороший способ — накидать в воду пластиковых крышечек и попросить ловить их пальчиками ног. Так от процедуры двойная польза будет — и ванночку сделаете, и моторику потренируете.
После обработайте эти места пемзой или пилкой для ногтей с мелкой шлифовкой. Движения должны быть легкими. Сразу после насухо вытрите ножки и нанесите поверх натоптышей жирный крем. Потом надеваем носочки — и в кровать засыпать под мамину сказку. Ну а что — герой, заслужил!
При желании ванночку можно совместить с купанием. Только растворы при этом должны быть травяные.
Чем отличается подошвенная бородавка от мозоли?
Что такое подошвенная бородавка?
Бородавки на теле, в том числе и на стопах, появляются из-за наличия вируса папилломы человека в крови пациента. Заразиться таким вирусом легко, он может передаваться через общие предметы быта и гигиены, в общественных местах (бассейнах, банях, саунах, массажных кабинетах и т.д.), в некоторых случаях простое рукопожатие может стать причиной заражения.
Бородавки могут появиться на любом участке тела. Подошвенные бородавки выглядят как плотные твердые бугорки, белого или телесного цвета. Их можно обнаружить на тех участках стопы, которые больше всего подвержены трению. Именно поэтому их легко спутать с мозолью. При пальпации, они также болят, как мозоли, и могут кровоточить. При ходьбе доставляют дискомфорт. Сверху нарост покрыт толстым слоем огрубевшей кожи, из-за этого невозможно рассмотреть структуру и точно определить, что же это такое.
Опытный специалист знает, что нужно сделать в таком случае. Необходимо снять верхний слой кожи, для того чтобы увидеть есть ли там небольшие розовые папулы, плотно расположенные друг к другу. А также черные точки, которые сразу выдают бородавку. Новообразование имеет корень, который уходит вглубь кожи. После того, как точно поставлен диагноз, необходимо удалить бородавку.
Как выглядят подошвенные бородавки смотрите на фотоподборке ниже.


Что такое мозоль?
Кожная мозоль появляется в результате длительного трения и внешнего давления, к примеру, тесной обувью или твердым предметом. Различают мокрую и сухую мозоль. Каждому знаком водянистый пузырь, наполненный лимфой, который появляется при натирании – это и есть мокрая мозоль.
Сухая или стержневая мозоль появляется из-за сильного повреждения или трения кожи. Чаще всего причиной становится неправильно подобранная обувь. Внешне нарост выглядит как ороговевший участок кожи, белого или желтоватого цвета. В середине небольшое углубление с черной точкой – это и есть стержень. При надавливании и ходьбе вызывает боль. Именно поэтому ее сложно отличить от бородавки.
Что из себя представляет стержневая мозоль на ноге смотрите на фотоподборке ниже.


Очевидно, что мозоли и бородавки имеют схожую симптоматику, внешний вид и локализацию.
Как отличить стержневую мозоль от подошвенной бородавки?
1. Узнать что это за образование можно при помощи простого распаривания кожи стоп, эту процедуру проводят большинство врачей. Аккуратно очистив верхний слой кожи, покрывающий нарост, можно увидеть гладкую или немного бугристую поверхность, без кровотечений, с одной черной точкой посередине – это мозоль. В том случае если под кожей оказались маленькие розовые сосочки, обильное покраснение и небольшие кровоизлияния – это бородавка.
2. Еще один способ узнать, что перед нами, это сильно нажать пальцем около образования и проанализировать свои ощущения. Если вы ничего не почувствовали, то это скорее всего мозоль. Если же вас поразила сильная боль, то это подошвенная бородавка.
3. Несмотря на, всю схожесть, есть небольшие внешние различия между двумя наростами. Так бородавку можно определить по дочерним отросткам, внимательно посмотрите на стопу, возможно рядом с основной бородавкой вы можете заметить и другие маленькие точки. В свою очередь мозоль можно выявить по небольшому углублению в середине и одной черной точке.
Однако все эти методы не могут дать 100% гарантии на определение вида новообразования. Самый надежный метод – это обратиться к специалисту дерматологу. С помощью специального соскоба и УЗИ можно поставить точный диагноз и начать правильное лечение.
Удаление мозолей и бородавок
При определении вида нароста на стопе, его категории сложности и разрастанию врач выбирает методы лечения. Справиться с сухой мозолью, если она небольшая и появилась недавно, помогут консервативные методы, например, мази, скрабы, пластыри, специальные процедуры, ванночки с лекарственными препаратами.
Если мозоль достаточно большая и доставляет сильный дискомфорт пациенту, назначают удаление. Сегодня, специалисты в основном рекомендуют удалять сухие мозоли и подошвенные бородавки с помощью лазера. Это наиболее эффективный и надежный метод лечения.
Лазер выжигает патологические клетки образования полностью, насколько бы глубоко под кожу не уходил корень или стержень. Но при этом здоровая кожа не травмируется, именно поэтому и заживление происходит достаточно быстро.
Что делать после процедуры?
После удаления врач накладывает повязку на рану. Снять ее можно будет уже через несколько часов. Для того чтобы ранка быстрее зажила и при этом не возникло никаких осложнений, необходимо соблюдать несколько простых рекомендаций:
Мозоль у ребенка на ноге

Механизм возникновения мозоли
Каждый день наша кожа подвергается воздействию разных предметов: одежды, обуви и т.д. Если трение слишком сильное, включается защитный механизм организма: роговой слой в опасном месте начинает утолщаться, кожа становится более грубой. Так образуется мозоль. Внутри нее накапливается жидкость, которая служит амортизатором при внешнем давлении на кожу. Со временем влага вытекает наружу или рассасывается прямо под слоем кожи.
В появлении мозолей нет ничего удивительного. Натертости на ступнях появляются, если человек много времени проводит на ногах. Другой пример: работа, связанная с постоянным использованием каких-либо инструментов (ножниц и т.д.). В этом случае наросты появляются на пальцах, ладонях.
Маленькие детишки из-за своей неуемной энергии постоянно двигаются. Во время бега, ходьбы ножки постоянно соприкасаются с обувью. Поэтому у деток мозоли возникают очень часто. Ситуация усугубляется тем, что кожица у малышей, нежная, привередливая. Крошечной неровности на внутренней поверхности ботинка достаточно, чтобы натереть ногу. А ведь карапуз не может остановиться из-за небольшого дискомфорта. Он продолжает скакать и носиться как угорелый. В результате больное место натирается еще сильнее.
Из-за чего у детей появляются мозоли, натоптыши
Основные факторы образования мозолей у маленьких детей:
Как помочь ребенку и вылечить мозоль?
Лечение зависит от вида мозоли, от того, насколько сильный она доставляет дискомфорт и нет ли осложнений. Рассмотрим возможные варианты в порядке увеличения сложности:
Обычная небольшая мозоль с жидкостью внутри не требует специального лечения. Достаточно заклеить ее бактерицидным лейкопластырем перед тем, как надеть обувь. На ночь пластырь снимают, чтобы дать коже подышать.
Если водянистая мозоль большая и мешает ходить, можно проколоть пузырь иголкой, которую предварительно дезинфицируют спиртовой жидкостью. Влагу из мозоли аккуратно выдавливают. Важно не повредить кожу пузыря. Ее не нужно обрезать, отрывать. Это помешает быстрому заживлению мозоли. Достаточно намазать больное место мазью с противомикробным эффектом. Сверху – положить вату или марлю и заклеить пластырем.
Если кожица с водяного пузыря все-таки содрана (например, мозоль сама лопнула или ребенок расковырял из-за незнания), следует обработать ранку заживляющей мазью и наложить повязку с бактерицидным лейкопластырем.
Сухая мозоль у ребенка: как лечить

Помочь может одно из следующих средств:
При малейшем покраснении кожицы необходимо сразу принять меры: наложить пластырь, сменить носочки, носить некоторое время другую обувь. Нужно стараться сделать все возможное, чтобы ничто не мешало малышу активно двигаться и познавать мир.
Сухая мозоль
Сухая мозоль представляет собой ограниченный ороговевший участок кожи, вызывающий неприятные ощущения вследствие давления на нервные окончания во время контакта с ней. Образование формируется из-за продолжительного механического воздействия на кожу, приобретает хроническое течение. Омозоление может наблюдаться на ступнях, руках, выглядит весьма непривлекательно и требует лечения.
Причины появления
Сухие мозоли не формируются моментально, им предшествует стадия влажного пузыря (влажная мозоль). Когда на кожу длительное время воздействуют раздражающие грубые факторы, поверхностные слои тканей отмирают, постепенно замещаясь ороговевшими пластами.
Предрасполагающие факторы:
Очень часто мозоли имеются у работников тяжелого физического труда, так как кожа постоянно подвержена механическому воздействию.
Особенности сухих мозолей
Этот дефект захватывает небольшую площадь кожи, видна четкая граница между пораженной и здоровой кожей. Сухая мозоль может быть со стержнем — это корень мозоли, уходящий вглубь кожи. Снаружи это выглядит как небольшое отверстие посередине мозоли. Стержневые мозоли характерны для женщин из-за ношения ими обуви на каблуках. Сильной боли они не вызывают, но при нажатии чувствуются неприятные ощущения и дискомфорт. Длительно существующие мозоли довольно болезненны, ухудшают эстетику стопы, не позволяют носить красивую обувь. Чем дольше существует мозоль, тем глубже проникает ее стержень, разрастаясь в глубоких слоях кожи. Огрубевшие ткани с трудом поддаются размягчению обычными кремами, для полного удаления омозолелости требуется аппаратное лечение. То же самое касается инфицированных мозолей с прогрессирующим воспалительным процессом.
Как избавиться от сухих мозолей?
Хорошей профилактикой разрастания мозолей является медицинский педикюр — небольшие ороговевшие участки быстро удаляются специальными насадками абсолютно безболезненно. Если образование расположено в глубоких слоях кожи, его высверливают инструментами с последующей обработкой противовоспалительными средствами. Также в лечении мозолей применяются: криодеструкция, хирургическое иссечение, лазер. Последний хорошо зарекомендовал себя по причине выраженного антибактериального эффекта и атравматичности процедуры. После удаления мозолей следует избегать ношения тесной обуви и регулярно смягчать кожу ног посредством ванночек, нанесения увлажняющих средств, профилактики появления огрубелых участков. Необходимо тщательно соблюдать личную гигиену, пользоваться индивидуальными пемзами для ног, своевременно лечить грибок стоп.
Когда нужно обратиться к врачу?
Поводом для обращения к врачу-косметологу за решением проблемы сухой мозоли обычно служит такое ее состояние, когда терпение пациента подходит к концу и он не видит возможности справиться с этим своими силами. Интенсивные воспалительные процессы, мучительная боль при ходьбе, постоянно рецидивирующее возникновение мозолей, несмотря на принимаемые меры, приводят к пониманию и принятию того факта, что без квалифицированной медицинской помощи уже не обойтись. Мы готовы оказать такую помощь в нашей клинике, поскольку имеем медицинскую лицензию.
Штат клиники состоит из специалистов с медицинским образованием. Мы составим для вас детальный план лечения, в результате исполнения которого вы позабудете о мозолях навсегда.
При этом рекомендуем вам не дожидаться наступления острых состояний и обращаться за помощью заблаговременно. Тем самым вы сильно облегчите себе процесс избавления от сухих мозолей и сэкономите деньги.
Как избежать появления новых мозолей
Вы можете бесконечно бороться с мозолями и много раз проходить цикл их появления, роста и удаления, но это – ложный и даже абсурдный путь. Ведь существуют несложные меры, приняв которые, вы предотвратите их появление.
Носите удобную обувь. Красивая обувь может быть удобной. Ради красоты не стоит идти на какие-либо компромиссы, отдавая приоритет внешнему виду обуви над удобством ее длительного ношения.
Если новая обувь, казавшаяся комфортной, вдруг стала натирать, используйте специальные пластыри для облегчения адаптации стопы к непривычным условиям. Носите носки из натуральных материалов для зимней и демисезонной обуви. Купите, если требуется, хорошие стельки.
Будьте осторожны, посещая общественные места с повышенным риском заражения грибковой инфекцией: бани, бассейны, душевые фитнес-центров. Используйте индивидуальную обувь и обрабатывайте стопы противогрибковыми средствами.
Устраивайте для своих ног приятные спа-процедуры, пользуйтесь специальными кремами для ног.
В случае появления ранок в области стоп, немедленно обрабатывайте их антисептическими средствами и закрывайте бактерицидным пластырем. При всей элементарности этих мер, они очень эффективны. Вызывает удивление тот факт, что не все ими пользуются.
Если мозоли доставляют вам устойчивые неприятности, обращайтесь к нам, в клинику Evolution. Решение для вас всегда найдется.
Наиболее часто встречающиеся дерматиты у детей: особенности диагностики и терапии
По данным зарубежных исследователей, примерно 25% всех обращений к врачам составляют жалобы на патологию кожи [1]. Среди них у детей наиболее часто встречаются дерматиты: себорейный, контактный (пеленочный) и атопический.
По данным зарубежных исследователей, примерно 25% всех обращений к врачам составляют жалобы на патологию кожи [1]. Среди них у детей наиболее часто встречаются дерматиты: себорейный, контактный (пеленочный) и атопический. В последние годы ученые отмечают увеличение частоты этих кожных заболеваний в общей практике. Так, в Нидерландах за период 1987–2001 годы у детей в возрасте 0–17 лет врачи наиболее часто диагностировали грибковые (дерматофитозы), атопические, бактериальные (импетиго) и контактные дерматиты, которые составили 57% от всех случаев кожных заболеваний [2].
Себорейный дерматит. Возможным этиологическим фактором себорейного дерматита рассматривают гриб Malassezia furfur. Эти микроорганизмы обычно колонизируют здоровую кожу, однако им отводят важную роль также в этиологии и/или обострении фолликулита, себорейного и атопического дерматитов.
Различают две клинические формы болезни: себорейный дерматит грудных детей и себорейный дерматит взрослых.
Себорейным дерматитом страдают 10% мальчиков и 9,5% девочек; чаще — дети в возрасте первых 3 мес жизни, затем заболеваемость слегка снижается (к 2 годам она обычно проходит или сохраняется до 4-летнего возраста). У взрослых себорейный дерматит диагностируют в любом возрасте: сыпь представлена красными зудящими папулами, покрытыми чешуйками, на волосистой части она напоминает перхоть.
У младенцев, страдающих себорейным дерматитом, уже на 2–3-й неделе жизни на коже волосистой части головы (в меньшей степени лба, щек, в заушных складках) появляются скопления жирных, сальных чешуек (гнейс), а при поражении крупных складок кожи туловища и конечностей — пятнисто-папулезная сыпь, также покрытая чешуйками на периферии. Сыпь может локализоваться также в области наружного слухового прохода и грудины, на шее, в подмышечной и паховых областях. Зуд умеренный или отсутствует [3]. При локализации сыпи в пеленочной области возможно присоединение бактериальной инфекции, что иногда сильно затрудняет лечение. В отсутствие лечения сыпь может распространиться на другие участки туловища, приобретая генерализованный характер. На фоне себорейного дерматита или после его исчезновения у некоторых детей возникает другой дерматит — атопический, в этиопатогенезе которого (особенно тяжелой формы заболевания) также весьма существенную роль отводят Malassezia furfur.
Важными отличительными признаками себорейного дерматита является отсутствие зуда кожи, а также преимущественное поражение волосистой части головы и пеленочной области у детей, страдающих себорейным дерматитом. Для атопического дерматита характерна экссудация кожи, тогда как для себорейного — более раннее начало и отсутствие наследственной отягощенности атопией (табл. 1).
Лечение себорейного дерматита не представляет особых сложностей. Проявления заболевания в волосистой части головы у новорожденных (молочные корочки) могут самопроизвольно пройти к 6–8-й неделе жизни (или же таким детям достаточно назначить ежедневное мытье головы специальным шампунем с последующим нанесением минерального или оливкового масел). Также проводят очищение раздраженной кожи с участками гиперсебореи, особенно в проблемных зонах. С этой целью показано использование очищающего геля «Биодерма Сенсибио D. S.», «Cафорель», также рекомендован «Топикрем», гель-пенка для душа — для кожи, склонной к микозам, «Фридерм цинк» (при шелушении кожи головы).
После предварительного очищения кожу подсушивают и на проблемные места (у новорожденных и детей — кожа головы, лоб, ягодицы; у взрослых — крылья носа, брови, подбородок) наносят дерматологический крем (например, «Биодерма Сенсибио D. S.»).
Из дерматологических шампуней, специально разработанных для лечения себорейного дерматита у детей и взрослых, широко используют шампунь «Низорал», содержащий 2%-ный кетоконазол. Однако такое же клиническое улучшение при сравнительном исследовании отмечено при применении шампуня «Келюаль D. S.», который обладает фунгицидным, фунгистатическим, противовоспалительным и кераторегулирующим действиями благодаря содержанию в нем противогрибкового препарата неимидазолового ряда циклопироксоламина (D. Shuttleworth et al., 1998). Циклопироксоламин имеет высокий коэффициент фунгистатического действия (подавление пролиферации грибков Malassezia); кроме того, он обладает уникальным противовоспалительным действием, сравнимым даже с действием кортикостероида легкой активности (K. Gupta, 1998). В состав шампуня «Келюаль D. S.» входит также другой противогрибковый препарат — пиритион цинка 1%-ный, который обладает фунгистатическим и кераторедуцирующим действием. Сочетание двух противогрибковых активных компонентов оказывает синергичное действие по подавлению пролиферации грибков Malassezia, что выражается в высоком коэффициенте фунгистатического действия у шампуня «Келюаль D. S.», превосходящем, как показало исследование, ингибирующую активность кетоконазола. Дополнительно в состав шампуня «Келюаль D. S.» входит келюамид, оказывающий механическое дисперсионное действие, обеспечивающий быстрое устранение сквамов (кератолитический эффект).
При образовании себорейных корок на голове и выраженном шелушении кожи можно также использовать шампунь «Фридерм деготь», «Мустела Стелакер крем» (его наносят на себорейные корочки у детей, оставляют на ночь и затем смывают «Мустела Бебе Пенка-шампунем» для новорожденных).
Обычно лечебные шампуни применяют 2 раза в неделю, курс лечения составляет 6 нед.
Для детей старшего возраста и подростков могут быть полезны также другие нефармакологические подходы (например, ограничение использования спреев и гелей для волос, воздействия солнечных лучей).
При себорейном дерматите следует избегать применения топических кортикостероидов в качестве препаратов первой линии [4]. Недавно появилось сообщение о высокой терапевтической активности сочетанного применения противогрибкового шампуня (кетоконазол) и топического ингибитора кальциневрина такролимуса (в настоящее время в России этот ряд нестероидных противовоспалительных средств представлен только кремом Элидел (пимекролимус 1%)) [5].
В последние годы Malassezia furfur рассматривают не только как триггерный фактор атопического дерматита у детей и взрослых, но и как одну из причин тяжелого рецидивирующего течения заболевания, рефрактерного к традиционной терапии. Также эти микроорганизмы чаще выявляются при таком варианте атопического дерматита, когда кожный процесс локализован на голове, шее и в области грудной клетки (в англоязычной литературе так называемый head and neck dermatitis — «дерматит шеи и головы»).
Атопический дерматит. Spergel и Paller приводят следующие клинические критерии атопического дерматита [6].
Обязательные критерии:
Важные особенности в пользу данного диагноза (встречаются не у всех пациентов):
Диагноз атопического дерматита может ставиться после исключения таких заболеваний, как чесотка, аллергический контактный дерматит, себорейный дерматит, псориаз и ихтиоз.
Как показывает практика, для атопического дерматита характерен клинический полиморфизм. Достаточно сказать, что в литературе описано более 26 отдельных мест локализации кожного процесса на участках тела и девять типичных признаков заболевания, главными из которых в сочетании с сухостью кожи являются три: зуд, эритема, папулы. Вместе с тем локализация кожных повреждений часто зависит от возраста. Так, в младенческом возрасте (возникновение заболевания до 2 лет) поражаются щеки, лицо, шея, наружная поверхность конечностей. В возрастном периоде от 2 до 10 лет высыпания обычно локализуются в локтевых и подколенных складках, на спине, задней поверхности шеи, боковых поверхностях туловища. Для подростков и взрослых характерно поражение лица (в основном периорбитально или по типу атопического хейлита), тыльных поверхностей кистей, в области локтевых и коленных сгибов. Зудящие папулы располагаются на фоне лихенизированной и сухой кожи, нередко с выраженным шелушением.
На сегодняшний день наиболее важной, патогенетически обоснованной и абсолютно необходимой для каждого пациента с атопическим дерматитом признается наружная терапия, которая включает правильный уход за кожей (очищение/увлажнение/смягчение) с последующим нанесением на нее противовоспалительных препаратов. По мнению американского проф. D. Leung, «увлажнение и смягчение кожи являются ключевым в терапии атопического дерматита» [7]. Причем из-за нарушения барьерной функции и сухости кожи увлажняющие/смягчающие средства следует использовать даже в те периоды заболевания, когда его симптомы отсутствуют [7, 8]. Такой подход основан на научных данных: в частности, у больных атопическим дерматитом в непораженных участках кожи находят те же воспалительные клетки, которые инфильтрируют очаги поражения; кроме того, ничем не отличаются проявления гиперреактивности кожи и ксероза в различных местах кожи [7, 8]. Из-за своей гиперреактивности атопическая кожа обладает способностью изменяться в зависимости от колебаний температуры воздуха, стрессовых ситуаций, после принятия определенной пищи или по другим неизвестным причинам. Состояние кожи меняется также после нанесения наружных лекарственных средств; иногда такие симптомы, как жжение, усиление зуда, гиперемии сами пациенты или врачи могут связать с применяемым наружным средством, что нередко влечет за собой отмену препарата. На самом деле причиной могут быть вышеперечисленные экзогенные факторы. В случае необходимости врач проводит пациенту тест на переносимость препарата. Описаны редкие случаи развития аллергического контактного дерматита даже на основные противовоспалительные средства терапии атопического дерматита (топические кортикостероиды или топические ингибиторы кальциневрина). Еще одна особенность атопической кожи в том, что ее сухость, сопровождаемая трансэпидермальной потерей воды, способствует повышению системной абсорбции наружных гормональных средств и, следовательно, их побочных действий [9].
Соответственно, эффективное воздействие на сухость и зуд кожи может способствовать повышению результатов терапии при атопическом дерматите. Однако повлиять на такие причины возникновения сухости кожи, как изменения в роговом слое, нарушения кератинизиации, состава баланса и количества внутриклеточных липидов, метаболизм трансэпидермальной воды, изменения рН кожи и т. п., невозможно простым нанесением на кожу увлажняющих и/или смягчающих средств. Это очень сложные физико-химические, биохимические и патофизиологические процессы, которые по-разному протекают при кожных заболеваниях. В последнее время сухую кожу при атопии ученые рассматривают с точки зрения единой патофизиологической концепции «atopy, dry skin and the environment» [10, 11]. С признанием важности такого подхода созданы дерматокосметические линии «А-Дерма», «Дарди Липо Лайн», а также новый уникальный эмолиент, с большим успехом использующийся при лечении атопического дерматита за рубежом — «MAS063D» (Atopiclair) [12, 13]. Так, по данным Abramovits et al., у 94% больных с легкой и средней степенью тяжести атопического дерматита полностью исчезла потребность в топических кортикостероидах уже через 50 дней после применения нестероидного гидролипидного крема «MAS063D» (Atopiclair) [13].
В уникальной линии средств «А-Дерма» («Эгзомега») использованы исключительные качества экстракта овса сорта Реальба: входящие в состав «Эгзомега» амилоза, амилопектин и β-гликаны, вступая в контакт с водой, образуют на поверхности эпидермиса увлажняющую и защитную пленку. Кроме того, они способствуют удержанию липидов, полифенолов и протеинов, образуя мицеллу-«резервуар», который высвобождает действующие вещества по мере необходимости и обеспечивает пролонгированное действие; протеины обладают противовоспалительным действием; фосфолипиды и гликолипиды питают и увлажняют кожу; полифенолы обладают антирадикальным и противовоспалительным действием; магний, железо, медь, цинк, марганец являются кофакторами протеинов. В состав средств «Эгзомега» также входят основные жирные кислоты омега-6 и витамин B3, что обеспечивает восстановление структуры и барьерной функции кожи.
Для ухода за кожей больных атопическим дерматитом широко используют также другие средства лечебно-косметической серии типа «Авен», «Мустела Стелатопия», «Урьяж», «Виши» и т.п.
Прежде чем использовать смягчающие/увлажняющие средства, пациенту с атопическим дерматитом следует соблюсти определенные условия ухода за кожей (очищение с применением специальных моющих средств гигиены, использование дехлорированной воды и т.п.). Увлажняющие/смягчающие средства наносят после предварительного очищения кожи с применением лечебных средств ухода за кожей — обычно той же линии лечебной косметики («Топикрем Бодижель», «БиоЭколией»; «Мустела Стелатопия», крем для мытья; «Эгзомега» — очищающее масло для душа для атопичной кожи и т.п.).
При упорно рецидивирующем течении, а также средней и тяжелой формах атопического дерматита больным показано использование средств лечебной косметики, имеющих в своем составе дополнительно противовоспалительные (например, альфабисаболол, аллантоин, декспантенол и т.п.) или противогрибковые вещества (например, «Топикрем» гель-пенка для кожи тела, склонной к микозам, в состав которого входит пироктон оламин 1%).
В частности, рекомендуется применение косметической линии «Топикрем» (табл. 2).
В состав лечебных средств линии «Дардиа Липо Лайн» включены природные гидрофильные вещества — лактат, мочевина и глицерин, а цетеарилэтилгексаноат и смесь среднецепочечных триглицеридов поддерживают липидный баланс кожи. Сочетание этих компонентов приводит к достижению наилучшего результата при поддерживающей терапии аллергодерматозов, профилактическом уходе за кожей после применения топических кортикостероидов, химиотерапии и облучения, а также при ежедневном уходе за кожей. Водно-жировые и безводные формы продуктов этой линии идеально подходят для сухой и очень сухой кожи, легко впитываются и равномерно распределяются по коже (табл. 3).
Доказано, что эффективность увлажняющих/смягчающих средств зависит от дозы (их следует применять регулярно в достаточном количестве), рН кожи, а также от комплаентности больных [7, 8, 12, 13]. Особенно важно их применение перед нанесением на кожу противовоспалительных препаратов (топические кортикостероиды, топические ингибиторы кальциневрина). В литературе описаны даже случаи эквивалентной эффективности увлажняющих средств и топических кортикостероидов у пациентов с атопическим дерматитом. В целом гидратация кожи и увлажняющие средства значительно повышают эффективность комплексной терапии атопического дерматита и качество жизни таких больных. Кроме того, увлажняющие препараты оказывают своеобразный превентивный эффект еще до появления выраженных симптомов обострения заболевания и позволяют заметно сократить объем медикаментозной терапии. В то же время они не заменяют топические препараты, обладающие противовоспалительным действием.
Современная практика показывает, что значимость использования увлажняющих средств в терапии атопического дерматита существенно занижена во всем мире. Так, недавно проведенный опрос показал, что из 77% детей, страдающих атопическим дерматитом, которым специалисты назначили смягчающие мази, лишь 21% использовали их сразу после мытья [14].
Задача лечащего врача и медсестер — инструктировать пациентов с атопическим дерматитом и ухаживающих за ними лиц по регулярному очищению и гидратации кожи с последующим нанесением в случае необходимости противовоспалительного препарата.
Иногда у детей до года диагностика атопического дерматита представляет определенные трудности, особенно если кожные проявления локализуются в пеленочной области. Пеленочный дерматит практически всегда возникает в области ягодиц. Заболевание связывают с такими факторами, как незрелость защитных механизмов кожи ребенка, ее механическое повреждение (трение о подгузники) и химическое раздражение мочой и калом. В зависимости от степени тяжести клинические проявления пеленочного дерматита могут варьировать от незначительно выраженной эритемы кожи различной распространенности до появления папул, эрозий и инфильтратов в кожных складках. Тяжелая степень пеленочного дерматита характеризуется возникновением фликтен, затем эрозий и корочек на поверхности папул.
У некоторых детей, страдающих пеленочным или себорейным дерматитом, одновременно можно обнаружить также признаки атопического дерматита.
В лечении пеленочного дерматита обосновано применение лечебных средств гигиены («Бепантен», «Топикрем» ультраувлажняющая эмульсия, «Мустела Стелактив крем под подгузник» и т. п.), которые наносят лишь после предварительного очищения кожи специальными средствами гигиены. Важное значение придают воздушным ваннам. Необоснованным является назначение топических кортикостероидов в лечении пеленочного дерматита. Кроме того, назначая топический комбинированный препарат, врач должен быть уверен в его необходимости, т. е. правильно определить показания к его применению. Так, по данным американских исследователей, в случае наличия у ребенка пеленочного дерматита большинство врачей считало более целесообразным применение комбинированного препарата, состоящего из топического кортикостероида сильного класса (Бетаметазона валерат) и антифунгицида (клотримазол), объясняя это тем, что основу пеленочного дерматита составляют кандидозный и воспалительный механизмы [15]. При этом врачи забывали о том, что данный топический кортикостероид противопоказан для применения у детей в возрасте до 12 лет. Более того, как показало другое исследование, каждый второй педиатр (56%) назначал подобный препарат детям в возрасте от 0 до 4 лет [16].
Международная группа экспертов по атопическому дерматиту (2006) напоминает о том, что у взрослых больных атопическим дерматитом может наблюдаться сочетание атопического, контактного и ирритативного дерматитов, а атопический дерматит с поражением кистей и стоп следует дифференцировать от псориаза ладоней и подошв и грибкового поражения кожи [8]. Необходимо помнить и о таких редких патологиях у детей, как генодерматоз — синдром Нефертона; у взрослых и детей — дефицит витаминов, злокачественные опухоли кожи. Так, грибовидный микоз по характеру поражения кожи и наличию интенсивного зуда может иметь сходство с распространенной формой атопического дерматита, однако грибовидный микоз появляется в юношеском и взрослом возрасте [7, 8].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва