Лечение и профилактика оспы у индюков
Оспа индюков — распространенное заболевание домашней птицы. Наносит большой урон фермерским хозяйствам: падеж птичьего поголовья достигает 90%. Лечить инфекцию в большинстве случаев бессмысленно. Против возбудителя выведена вакцина, которая является единственной действенной мерой.
Лечение и профилактика оспы у индюков
Возбудитель и причины
Этиология оспы носит вирусный характер.
Заболевшая особь выступает источником заражения в течение 2 месяцев.
Основные причины распространения инфекции:
Переносчиками возбудителя служат насекомые, в т.ч. клещи, мухи и клопы, а также грызуны, декоративные и дикие птицы и содержащиеся в хозяйстве домашние животные.
В группе риска по оспе — неокрепший молодняк. Смертность взрослого поголовья составляет порядка 60-70%, у молодых особей достигает 90-100%.
Последствия: индюшка утрачивает яичную продуктивность, а индюки — мясную, показатели яйценоскости снижаются до 5-ти раз. Вероятность оплодотворения переболевших особей сводится к минимуму.
Инкубационный материал от такой птицы в целях разведения не используют, т.к. зародыши развиваются с патологиями, индюшата рождаются со слабым иммунитетом, гибнут в первые дни жизни либо сильно отстают в развитии.
Пик заболеваемости приходится на весну и осень, когда организм индюков ослаблен.
Вирус не опасен для человека. В неблагоприятных по заболеванию фермерских хозяйствах устанавливают карантин с запретом на ввоз домашней птицы и реализацию индюшачьего мяса. Продажа яиц допустима после дезинфицирующих мероприятий.
Симптоматика
Инкубационный период длится до 3-6 недель. Первые признаки проявляются на кожном покрове и слизистых верхних дыхательных путей в виде оспин и узловых фрагментов, а также желтых пятне, которые со временем приобретают красноту.
Дополнительным симптомом развивающейся болезни служат небольших размеров лимфоидные образования.
По мере развития инфекции в местах появления пятнистости образуются подвижные на ощупь, схожие с акне, новообразования с серозным экссудатом внутри и с сухой корочкой снаружи. При механическом повреждении оспины начинают кровоточить. Новая волна высыпаний приходится на 2-3 неделю с формированием свежих узелков.
Также у заболевших особей:
Оспа имеет схожие признаки с аспергиллезом, синуситом и респираторным микоплазмозом. При диагностике выявляют воспаление и увеличение внутренних органов, кровоизлияние в пищеводе и кишечнике и отечность легочных тканей.
Болезнь может погубить птицу
Различают несколько видов вирусной инфекции.
Лечение
Лечить оспу у индюков рекомендовано только в целях сохранения ценных пород. Предпринять меры незамедлительно при обнаружении первых признаков вирусной инфекции:
Длительность лечения составляет порядка 7 суток. В отсутствии улучшения по истечении этого периода больная особь гибнет.
В остальных случаях, особенно при массовом поражении птичьего поголовья, лечить взрослых индюков и молодых индюшат не имеет смысла. Их уничтожают.
Превентивные меры
Заболевшие особи становятся носителями возбудителя болезни и подвергают опасности здоровое поголовье. Чаще зараженных оспой птиц умерщвляют. Во избежание распространения инфекции и падежа организуют превентивные меры.
Основная профилактика оспы у домашней птицы — вакцинация. Прививка вакциной на основе вытяжки из куриного эмбриона снижает процент смертности птичьего поголовья до 15-20% (погибают только сильно ослабленные особи).
Вакцинацию проводят дома по ветеринарному календарю в возрасте 1,5 месяцев. Инъекцию делают однократно. В неблагополучных по оспе районах спустя 60 дней организуют ревакцинацию тем же препаратом.
Продолжительность иммунитета к оспе сохраняется на протяжении до полугода.
Для прививки используют:
Об успешном вакцинировании подскажет образование в месте инъекции небольших размеров опухоли (оспины).
В числе дополнительных профилактических мер, позволяющих снизить риск появлении распространения вирусного заболевания:
Ряд химических веществ оказывает губительное воздействие на вирус. Эти средства рекомендованы для дезинфицирующих обработок птичников для снижения риска распространения возбудителя:
Оспа у индюков
Оспа у индюков развивается вследствие поражения организма вирусом семейства Poxviridae. Возбудитель опасной болезни обладает высокой жизнестойкостью в окружающей среде.
Источники заражения
Возбудитель болезни – ДНК-содержащий вирус размером до 350 нм. Чаще всего у птиц она диагностируется в возрасте от четырех месяцев до года. Инкубационный период занимает от четырех дней до двух недель. У взрослых индеек заболевание протекает в хронической форме.
Источником инфекции становятся переболевшие или больные птицы. В организме индеек вирус сохраняется около шестнадцати месяцев. Распространяется он с пометом, выделениями из глаз и носа, отмершими частицами эпителия.
Вирус проникает в организм через слизистую, поврежденную кожу, а также при вдыхании высохших частиц выделений. Основные переносчики:
Формы и клинические признаки
Оспа у индеек проявляется в разных формах – бывает:
В соответствии с этим отличаются и симптомы. Кожная форма дает о себе знать появлением на открытых участках головы бледно-желтых, постепенно краснеющих пятнышек. Со временем они превращаются в бородавчатые эпителиомы (опухоли). После вскрытия сыпи образуются оспины. На участках, где они присутствуют, утолщается и деформируется кожа. Поражение глаз приводит к развитию кератита и конъюнктивита.
Дифтеритическая форма проявляется сыпью на слизистой желудочно-кишечного тракта и органов дыхания. Она выглядит как непрозрачные беловатые выпуклые узелки. Поражение носовой полости и дыхательной системы приводит к появлению гнойных выделений, развитию ринита, кашля, удушья. При поражении ротовой полости и зоба возникают трудности с приемом пищи. Возможна диарея.
При смешанной форме появляются признаки кожной и дифтеритической болезни. Смертность повышается до 50%. Атипичная форма считается самой тяжелой – поражаются внутренние органы и глаза. Выжившие птицы слепнут.
Общие признаки заболевания:
Точный диагноз ставит ветеринар, опираясь на клинические симптомы, лабораторные анализы и результаты вскрытия павших птиц. При патоморфологическом обследовании обнаруживаются:
Комплексная диагностика позволяет отличить оспу у индюков от других заболеваний со сходной симптоматикой: аспергиллеза, респираторного микоплазмоза, синусита.
Возможные последствия
Летальность среди взрослых особей – до 40-50%, у птенцов этот показатель может достигать 90-100%. У выздоровевших особей падает яичная продуктивность. У самцов снижается способность к оплодотворению. Потомство от переболевших птиц часто оказывается нежизнеспособным. Вкусовые качества мяса индюка, заболевшего оспой и выздоровевшего, ухудшаются.
Карантин
Признанное неблагополучным по оспе хозяйство закрывают на карантин. Продукцию не реализуют. Условно здоровых птиц не вывозят за пределы хозяйства, больных уничтожают. Новое поголовье не ввозят. Яйца не используют для инкубации.
Надеваемую при уходе за птицей спецодежду и обувь после посещения птичника дезинфицируют, чтобы предотвратить распространение вируса (используют трехпроцентный раствор хлорамина). Снимают карантин через 2 месяца после завершения вспышки и полной дезинфекции.
Лечение оспы у индеек
Оспа не поддается лечению. Поскольку у выздоровевших птиц падает продуктивность и ухудшается качество продукции, целесообразно уничтожить больных. Если фермер хочет спасти ценных особей, то он может провести симптоматическое лечение – оно облегчает состояние индеек. Если иммунная система справится с вирусом, то наступит выздоровление. У переболевших формируется иммунитет.
Перед тем как лечить оспу у индюков, больных и условно здоровых особей разделяют. Их переселяют в отдельные помещения – предварительно проводят дезинфекцию птичников раствором формалина (0.5%) или уксусной кислоты (1%).
Лечение оспы индюков заключается в обработке пораженных участков кожи глицерином и прижигании йодом или хлорамином (3%). Носоглотку промывают кипяченой водой и орошают раствором борной кислоты (3%). Глаза обрабатывают таким же образом. Это облегчает состояние больных, дает толчок к выздоровлению. Результат зависит от силы иммунной системы.
Чем именно пропоить индюков от оспы, скажет ветеринар. Для увеличения шансов на излечение дают альбувир или другой противовирусный препарат (0.09 мл/1 кг живого веса). При подозрении на присоединение бактериальной инфекции назначаются антибиотики (обычно – тетрациклин). Лечение проводят в течение недели. Здоровых индюков для профилактики оспы также пропаивают противовирусным лекарством. Для скорейшего восстановления дают витамины.
Профилактика болезни
Вакцина от оспы – главный способ профилактики для индюков. В неблагополучных хозяйствах иммунизацию осуществляют ежегодно в течение двух лет. В дальнейшем, если заболевание больше не выявляется, процедура становится необязательной.
Вакцинация индюков от оспы проводится с использованием живой вакцины – рекомендована скарификация бедра (ослабленный вирус проникает через насечку на коже). Иммунизацию проводят на четырнадцатой неделе жизни. Через неделю должна появиться местная реакция (оспина) – это говорит о правильности выполнения процедуры. Через 2-3 недели реакция исчезает.
Другие меры профилактики:
Использование продукции
Решение о том, можно ли есть мясо индюков, заболевших оспой, принимается индивидуально. Заболевание птицы не опасно для человека, но если туша сильно поражена, то ее уничтожают (сжигают). В остальных случаях после удаления головы и продолжительной термической обработки мясо считается пригодным в пищу. Продукцию используют внутри хозяйства, в продажу не пускают. Яйца, полученные от переболевших птиц, после дезинфекции и термообработки могут использоваться в пищевых целях.
Заключение
Зная, как выглядит оспа у индюков, удается своевременно отреагировать на появившиеся симптомы и предотвратить распространение болезни в стаде. Это снижает потери. При массовом поражении объявляют карантин – индюков не ввозят и не вывозят, яйца не используют для инкубации. Лечение кожной оспы нецелесообразно. Если принято решение в пользу спасения птиц, проводят симптоматическую терапию – пораженные участки обрабатывают. При присоединении бактериальной инфекции дают антибиотики. В дальнейшем, чтобы уменьшить риск появления болезни в хозяйстве, уделяют внимание мерам профилактики. Птиц своевременно иммунизируют.
Оспа (POX) у птицы
Оспа птиц — контагиозное вирусное заболевание, проявляется развитием оспенной экзантемы на неоперенных участках кожи, а также образованием дифтероидных поражений на слизистой ротовой полости, органов дыхания и глаз.
Клинические признаки. Инкубационный период болезни у кур составляет 4-14 дней. Проявляется в кожной, дифтеритической, смешанной и атипичной (с поражением внутренних органов) формах. При кожной форме поражения на бесперьевых участках тела в области клюва, век, на гребне, сережках в виде круглых, сначала бледно-желтых, а затем красноватых пятнышек, превращающихся в бородавчатые эпителиомы. В участках локализации оспин меняется форма гребня и сережек, сильно утолщается кожа. Поражение век сопровождается их деформацией, развивается конъюнктивит, кератит и панофтальмия.
При дифтеритической форме на слизистой оболочке органов дыхания и желудочно-кишечного тракта образуется сыпь в виде беловатых, непрозрачных и несколько приподнятых узелков. При локализации патологии в носовой полости развивается ринит, сопровождающийся серозными и затем гнойными истечениями. Поражение ротовой полости сопровождается трудностями в приеме корма, а локализация патологического процесса в дыхательной системе — кашлем, приступами удушья. Уровень смертности варьирует от 1 до 40%.
У индеек поражается желудочно-кишечный тракт, в большей степени зоб и железистый желудок, в меньшей — кишечник, патология которого сопровождается профузной диареей.
Диагностика. На основании клинико-эпизоотических, патологоанатомических данных и результатов лабораторных исследований (обнаружение телец включения в микропрепаратах, выделение и идентификация вируса в ПЦР, выявление титров антител в ИФА). Дифференцируют от инфекционного ларинготрахеита, кандидамикоза, аспергиллеза, инфекционного бронхита кур.
Профилактика. В неблагополучных хозяйствах проводят вакцинопрофилактику в течение двух лет. Если новых случаев заболевания не отмечается, то дальнейшие прививки не обязательны.
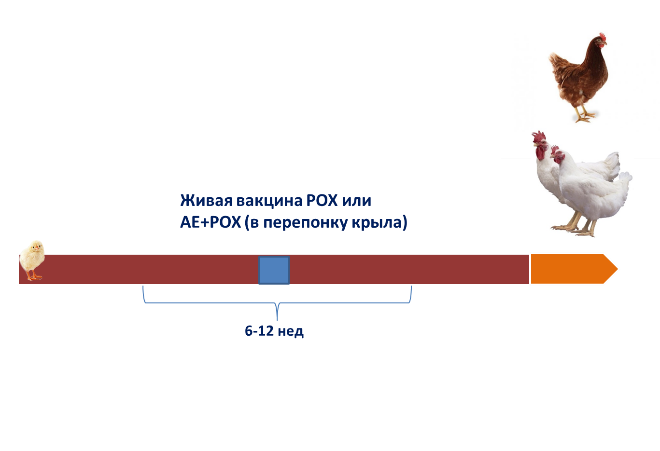
Для специфической профилактики применяют аттенуированные живые вакцины. Вакцинация осуществляется методом пункции в подкрыльевую перепонку. Кур вакцинируют однократно в возрасте между 6-й и 12-й неделями; бройлеров обычно не прививают. Племенных индеек вакцинируют путем скарификации бедра в 14-недельном возрасте. Появление местной реакции на месте введения спустя 7-10 дней после проведения вакцинации показывает, что птица была правильно иммунизирована. Реакция исчезает в течение следующих 2-3 недель.
Схема вакцинопрофилактики против POX ремонтного молодняка
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
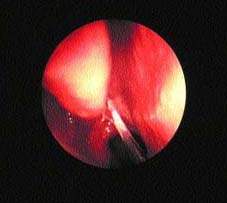
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
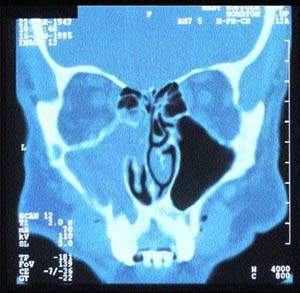 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
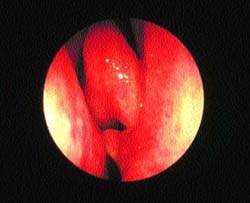 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.