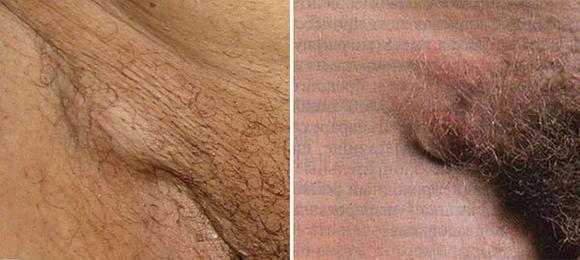
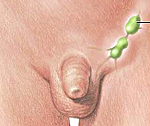
Воспаление лимфоузлов в паховой области
Воспаление лимфоузлов в паховой области называется паховый лимфаденит.
Этот процесс практически всегда сигнализирует об остром воспалении в районе наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
Он в большинстве случаев он является следствием патологического процесса в области наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
С целью выявления причин и последующего эффективного лечения, направленного на устранение воздействия основного этиологического фактора.
Основные причины воспаление паховых лимфоузлов
Лимфатические узлы представлены лимфоидной тканью, которая содержит клетки иммунной системы.
Они выполняют защитную функцию, собирая и очищая лимфу, которая по лимфатическим сосудам оттекает от определенных областей тела.
То есть эти важные органы лимфатической системы служат чем-то вроде фильтров, которые не дают патогенным агентам распространяться по органам и системам тела.
Воспаление паховых лимфоузлов развивается вследствие наличия чужеродных агентов (бактерии, вирусы, простейшие одноклеточные микроорганизмы, раковые клетки) или токсинов в лимфе, отток которой происходит из:
Частой причиной воспалительного патологического процесса тканей и органов такой локализации является инфекция с половым путем передачи.
Очаг заражения может находиться на любом участке половых органов, в прямой кишке, в области паха, бедер.
Воспаление паховых лимфоузлов может быть вызвана несколькими группами возбудителей венерических инфекций:
Особенностью этих болезнетворных микроорганизмов является их локализация в структурах урогенитального тракта.
Кроме таких микробов, воспаление в паху вызывается и неспецифической флорой – стрепто и стафилококками, кишечной и синегнойной палочками, клебсиеллой, протеем и другими.
В процессе их жизнедеятельности токсины, а также сами микроорганизмы, могут с током лимфы попадать в паховые лимфатические узлы, вызывая их воспаление.
Паховый лимфаденит может быть результатом инфекционного процесса, вызванного неспецифической бактериальной инфекцией (стафилококки, стрептококки, кишечная палочка).
Которая не имеет строгой специфичности в отношении органов мочеполовой системы.
Иногда воспаление лимфатических узлов развивается вследствие онкологического процесса (формирование злокачественного новообразования) в органах урогенитального тракта.
Клинические проявления
Паховый лимфаденит, как правило, протекает остро. Процесс может быть одно и двусторонним.
При этом воспаление лимфоузлов сопровождается такими симптомами:
При тяжелом течении воспаление приводит к тому, что эти иммунные фильтры спаиваются между собой в крупные конгломераты.
Затем следует их абсцедирование и формирование полостей, заполненных гноем.
Иногда воспаление паховых лимфоузлов отмечается раньше, чем появляются признаки самой инфекции, такое характерно для сифилиса и герпеса.
Но чаще все происходит наоборот – в области паха, промежности или бедер возникает очаг инфекции, который затем приводит к развитию пахового лимфаденита.
Венерические инфекции
Это – наиболее частая причина появления описанных выше симптомов.
Паховые лимфоузлы воспаляются при таких венерологических заболеваниях:
Неспецифические инфекции
Область паха далеко не стерильна.
Поэтому воспаление лимфоузлов в этом районе может вызываться «обычной» гноеродной флорой.
Паховый лимфаденит сопровождает:
Нельзя забывать о неспецифических инфекциях половых органов.
Гноеродная флора у женщин приводит к воспалению желез преддверия влагалища (бартолиниту), у мужчин – вызывает инфекционные поражения крайней плоти, венечной борозды.
Для неспецифических инфекций практически всегда характерно, что симптомы воспаления паховых лимфоузлов появляются уже после или одновременно с развитием острого процесса – ранки, язвы, гнойника.
Неинфекционные процессы
Иногда в паху появляются увеличенные подкожные образования без видимой внешне причины, более того – часто отсутствуют болевые или воспалительные явления.
Такое бывает при патологических состояниях, которые не связаны с активным инфекционным процессом:
Каждая из этих патологий – очень серьезная и требует немедленной врачебной консультации.
Опухоли проявляют себя одно или двусторонним лимфаденитом, лимфаденопатией.
Воспаление паховых лимфоузлов на фоне болезней крови сопровождается подобными симптомами и в других областях – в подмышечной впадине, на шее.
Паховая грыжа отличается тем, что появляется одномоментно, может вправляться. Всегда является единичным образованием, хотя бывает и двухсторонней.
Спутать ее с воспалением лимфоузла можно при ущемлении – когда возникает резкая боль и отек.
В таких случаях нужна экстренная помощь.
Так же настороженно нужно относиться к тромбозам паховых вен.
При облитерации этих сосудов возникают симптомы, схожие с воспалением паховых лимфоузлов.
А лечение необходимо совершенно особое.
О том что такое воспаление
паховых лимфоузлов рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
Диагностика воспаления паховых лимфоузлов
В большинстве случаев поставить первичный диагноз несложно, так как опытный врач венеролог быстро обнаруживает очаг инфекции, который послужил причиной воспаления паховых лимфоузлов.
Но более точная и достоверная диагностика причин воспаления паховых лимфатических узлов проводится при помощи объективных методов.
Они включают лабораторные и инструментальные методики.
При помощи, которого выявляется и идентифицируется возбудитель инфекционного процесса.
Для этого проводится:
В некоторых случаях проводится пункция (прокол) воспаленного лимфоузла с последующим исследованием его содержимого.
Так подтверждают диагнозы болезней крови, опухолей и некоторых инфекций (туберкулеза лимфатических узлов).
По результатам анализов устанавливается конкретная причина и возбудитель инфекции, которые вызвали воспаление паховых лимфоузлов.
Затем врач разрабатывает план лечения пациента.
Затягивать с обращением к медикам не следует, так как активное острое воспаление лимфатических узлов паха может привести к разлитым гнойным процессам подкожной и тазовой жировой клетчатки.
Это очень серьезные процессы, которые могут приводить к тяжелейшим осложнениям.
Воспаление паховых лимфоузлов – лечение
При обращении на ранних стадиях заболевания, основой лечения является терапевтический подход – таблетки, уколы и местное лечение.
Для этого применяются те препараты, которые признаны наиболее эффективными в отношении причины воспаления:
Опытный врач дерматовенеролог также может проводить несложные вмешательства для того, чтоб помочь быстрее вылечиться от симптомов воспаления паховых лимфоузлов:
В таком комбинировании местного и адекватного, патогенетически обоснованного системного лечения заключается эффективность терапии.
Если же процесс не имеет отношения к венерологии, врач поможет найти профильного специалиста – хирурга, онколога, гематолога.
Учитывая, что воспаление паховых лимфоузлов может служить маской для очень серьезных и опасных патологий, категорически не рекомендуется самостоятельное лечение.
Так как это может привести к развитию осложнений, в частности – формированию разлитого гнойного процесса, диссеминации инфекции и ее хронизации, ущемлению грыжи, прогрессированию пролиферативных процессов.
А так же дальнейшему распространению инфекции или ее хронизации.
При появлении воспаления паховых лимфоузлов, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Увеличение паховых лимфоузлов
Увеличение паховых лимфоузлов (паховая лимфаденопатия) — это разрастание лимфоидной ткани в паху с формированием пальпируемых узлов более 1 см в диаметре. Симптом возникает при различных мочеполовых инфекциях, воспалительных заболеваниях половых органов, злокачественных новообразованиях. Для уточнения причины паховой лимфаденопатии проводят ультразвуковое исследование и биопсию лимфоузлов, лабораторные анализы. С целью уменьшения болезненных ощущений назначают анальгетики, противовоспалительные препараты.
Причины увеличения паховых лимфоузлов
Инфекции мочеполовой системы
Лимфаденопатия при инфекционных заболеваниях обусловлена повышенной стимуляцией паховых узлов, усиленной дифференцировкой лимфоцитов. Увеличение лимфоузлов определяется в начале болезни как реактивная реакция. Иногда больные сами выявляют «шишки» или узлы в паху, болезненные при пальпации. Лимфоидные образования имеют эластическую консистенцию, не спаяны между собой и не прикреплены к коже. Над лимфоузлами определяется покраснение кожи, повышение местной температуры. Чаще всего лимфаденопатию вызывают:
Болезни женской половой системы
Высокая частота воспалительных процессов у женщин обусловлена анатомическими особенностями половых органов, близостью входа во влагалище и уретру, что способствует распространению патогенных микроорганизмов. Обострение воспаления провоцируется переохлаждением, стрессами, несоблюдением личной гигиены. Увеличение паховых лимфоузлов происходит как реакция лимфоидной ткани на воспалительный процесс, в результате чего усиливается продукция зрелых Т- и В-лимфоцитов в антигензависимых зонах фолликулов. Паховую лимфаденопатию у женщин вызывают:
Заболевания мужских половых органов
Воспалительные процессы половой системы встречаются у мужчин разных возрастов и имеют большое значение, поскольку без лечения вызывают тяжелые осложнения, нарушают качество интимной жизни. Паховая лимфаденопатия является типичным симптомом андрологической патологии, регионарные лимфоузлы увеличиваются вследствие антигенной стимуляции паракортикальных и фолликулярных зон. Гиперплазия паховых узлов встречается при таких заболеваниях, как:
Паховый лимфаденит
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Паховый лимфаденит – это заболевание, что характеризуется воспалением лимфатических узлов в области паха. Причин для его появления существует большое количество, но доминирующими среди них остаются инфекционные заболевания ( в особенности те, что передаются половым путем).

Код по МКБ-10
Причины пахового лимфаденита
Причин для появления пахового лимфаденита существует множество, в любом случае все они связаны с какой-либо первичной инфекцией, что сопровождается воспалением. Самой распространенной служит грибковая, бактериальная и вирусная инфекция. Реже возможна паразитарная и хламидийная инфекция. Это могут быть инфекции что передаются половым путем, инфекции нижних конечностей, лимфомы, онкологические заболевания в тазовой области, воспалительные заболевания половых органов, нагноение фурункулов, трофических язв, абсцессов нижних конечностей, но чаще всего причиной есть инфекции внутренних и наружных половых органов (например сифилис, гонорея, трихомониаз, токсоплазмоз). Поражаться может как один так и несколько лимфатических узлов. Иногда паховый лимфаденит появляется вследствие приема некоторых лекарственных препаратов. К отдельной категории причин пахового лимфаденита относят онкологические злокачественные и доброкачественные заболевания органов таза, они также могут стать причиной воспалительных процессов в лимфатических узлах.

Симптомы пахового лимфаденита
Функцией лимфатической системы есть задержка и уничтожение всевозможных инфекционных факторов, которые могут попадать в лимфоузлы с током лимфы а также с током крови, поэтому при попадании инфекции в лимфоузел, он может прийти в состояние раздражения и воспаления, вследствие чего и возникает лимфаденит. Паховый лимфаденит является одной из разновидностей воспаления лимфоузлов. Появление лимфаденита свидетельствует о появлении какого-либо заболевания инфекционной или же неинфекционной этиологии. Также увеличение лимфоузлов паховой области могут свидетельствовать о наличие злокачественных процессов в тазу или брюшной полости. По своей анатомической природе лимфатические узлы, что находятся в паховой области, способствуют поступлению и оттоку лимфатической жидкости к ягодицам, нижней части брюшной стенки, анальному каналу, нижним конечностям, половым органам женщины и мужчины. Поэтому появление лимфаденита в большинстве случаев говорит о развитии заболеваний вышеперечисленных частей и органов нашего тела.
Лимфаденит паховых лимфоузлов
В паховой зоне выделяют 3 группы лимфатических узлов:
Паховый лимфаденит подразделяют на два вида:
Относительно формы заболевания выделяют простой катаральный лимфаденит, который протекает без некротических и гнойных процессов и гнойный лимфаденит, который характеризуется усиленным интенсивным воспалением лимфоузла, частичным омертвением его тканей и в дальнейшем появлением абсцесса (нагноения). Данное состояние грозит задержкой оттока лимфы, перерастяжением и расширением лимфатических сосудов, отеками тазовых органов и нижних конечностей.

Симптомы пахового лимфаденита
Основными и доминирующими симптомами пахового лимфаденита есть увеличение лимфатических узлов, их болезненность при пальпации и в состоянии покоя. Также можно отметить боль и дискомфорт в нижней части живота во время физических нагрузок и ходьбы. Сопутствующими симптомами может быть повышение температуры тела, общее недомогание, озноб. Симптоматика более сложных форм лимфаденита характеризируется покраснением и отечностью кожных покровов в месте локализации лимфоузла. Данный симптом может говорить о гнойном процессе в лимфоузле, который нужно незамедлительно лечить, так как отсутствие лечения может привести к разрыву лимфоузла с последующим попаданием гноя в межмышечное пространство, также может появится некроз (омертвение) лимфоузла и окружающих тканей или же болезнь может распространиться на лимфатическую систему всего организма. Однако стоит также не игнорировать тот факт, что злокачественные образования тазовых органов могут давать метастазы в паховые лимфоузлы и тем самым вызывать их болезненность и увеличение. В этом случае необходимо прибегнуть к дополнительным методам диагностики.
При появлении любого из вышеперечисленных симптомов, даже самых незначительных, нужно в обязательном порядке обратится к врачу, так как паховый лимфаденит и его осложнения могут привести к критическому состоянию всего организма.
Острый паховый лимфаденит
Острых паховый лимфаденит характеризуется острым воспалительным процессом в лимфоузле. Причиной тому может стать какая-либо присутствующая в организме инфекция (напр. стафилококковая). К примеру наличие гнойной раны на ноге может спровоцировать попадание инфекции в лимфатический узел посредством лимфы. Также острый лимфаденит может возникнуть на фоне запущенного хронического пахового лимфаденита, который не поддавался лечению. Основными симптомами острого лимфаденита есть резко-болезненные увеличенные лимфоузлы, покраснение кожи в зоне лимфоузла, общее недомогание, повышенная температура тела. При отсутствии лечения узел начинает нагнаиваться, появляется абсцесс, который при разрыве переходит в флегмону и в дальнейшем соответственно появляется некроз (омертвение) тканей. Иногда острый гнойный лимфаденит может распространиться одновременно на нескольких лимфоузлах, поэтому подобные состояния требуют неотложной медицинской помощи, так как есть угроза заражения крови.

Паховый лимфаденит у женщин
У женщин паховый лимфаденит в основном может появиться по причине наличия ряда причин, свойственных именно женщинам, это: кистозные образования внутренних половых органов, различные инфекционные и грибковые заболевания, злокачественные образования в тазовых органах. Протекает лимфаденит у женщин также как и у мужчин, с той же самой симптоматикой. Единственным отличием пахового лимфаденита у женщин и у мужчин есть его первопричина, в особенности тесная взаимосвязь заболеваний половых органов с заболеваниями паховых лимфатических узлов. Стоить заметить, что паховый лимфаденит у женщин может перейти в лимфогранулематоз, который обладает более серьезными последствиями. Поэтому своевременная диагностика и лечение может предотвратить женский организм от данного тяжелого состояния.
Паховый лимфаденит у мужчин
Паховый лимфаденит у мужчин часто возникает по причине метастазирования злокачественных опухолей внутренних и внешних половых органов непосредственно в сам лимфатический узел, а также по причине наличия венерических и инфекционных заболеваний. Течение и симптоматика болезни у мужчин такая же, как и у женщин. Если причиной пахового лимфаденита у мужчин есть метастазы злокачественных опухолей, то необходимо немедленно прибегать к консервативным или же к оперативным методам терапии, так как метастазирование опухолей в лимфатические узлы имеет свойство распространяться с большой скоростью и метастазы могут поразить целую группу как паховых лимфоузлов, так и внутренних тазовых лимфатических узлов.
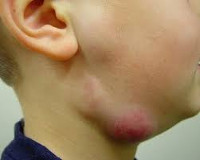
Паховый лимфаденит у детей
Паховый лимфаденит у детей случается намного реже, нежели у взрослой части населения, по той причине, что дети не так подвержены инфицированию венерическими заболеваниями и среди детей практически не случается случаев онкологических заболеваний половых органов. Стоить также обратить внимание на возраст ребенка – если это подросток, то в обязательном порядке необходима консультация венеролога, но если это новорожденный или совсем малый ребенок, то причиной могут послужить внутриутробное инфицирование, иммунные проблемы, врожденные нарушения оттока лимфы. Очень часто причиной пахового лимфаденита у детей есть инфекционные заболевания которые случаются по причине травм и микротравм окружающих тканей и половых органов, мацерация кожи у новорожденных и т.п. Своевременная диагностика и лечения лимфаденита у детей очень важно, так как развитие болезни может стать фатальным для ребенка и в дальнейшем привести к массе сопутствующих заболеваний.
Диагностика пахового лимфаденита
В норме у здорового человека паховые лимфатические узлы не прощупываются, не выступают над уровнем кожи, не вызывают болезненности и неприятных ощущений. В первую очередь для диагностики пахового лимфаденита проводят наружный осмотр паха и лимфатических узлов, устанавливают выраженные симптомы лимфаденита и назначают дальнейшие способы диагностики в виде лабораторных или инструментальных методов исследования. В норме необходимо сделать общий и биохимический анализ крови для определения типичного возбудителя болезни. В некоторых более тяжелых случаях заболевания проводят биопсию лимфатического узла с целью проведения гистологического анализа обнаружения каких-либо патологически измененных клеток. Этот анализ необходим для того, чтобы подтвердить наличие или же отсутствие в лимфоузле злокачественных метастазов других органов. Чтобы диагностика была максимально точной, необходимо проконсультироваться в нескольких медицинских специалистов разных областей одновременно. Это позволит более тщательно исследовать каждую систему организма и в целом прийти к единственному выводу, который укажет на первопричину заболевания и поможет в точности диагностировать паховый лимфаденит.

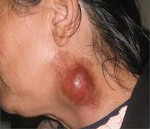
Гнойный лимфаденит
Гнойный лимфаденит – это форма острого воспаления лимфатических узлов неспецифической или специфической этиологии, сопровождающаяся образованием гнойного экссудата. Характеризуется увеличением, уплотнением, болезненностью пораженной области, покраснением кожи, появлением симптома флюктуации, лихорадкой и другими признаками интоксикации организма. Диагностика осуществляется с помощью клинического обследования, лабораторных и инструментальных методик (УЗДГ, КТ лимфоузлов, пункция). Лечение комплексное – хирургическое вскрытие и санация очага, медикаментозная терапия, физиопроцедуры.
МКБ-10
Общие сведения
Среди патологии мягких тканей острым лимфаденитам отводится одно из первых мест. Встречаемость гнойных форм составляет 20–35% от общего числа воспалительных заболеваний челюстно-лицевой области. До 46,5% детей поступают на стационарное лечение с осложненным течением лимфаденита, что обусловлено структурно-функциональной незрелостью лимфатической системы и ошибками диагностики. Неспецифическому процессу свойственна осенне-зимняя и весенняя сезонность. Распространение ряда специфических лимфаденитов (при чуме, туляремии, клещевом энцефалите) имеет четкую географию (Дальний Восток, Средняя Азия, Китай, Африка).
Причины
Наиболее значимым возбудителем (94% случаев) является стафилококк (золотистый, эпидермальный) – в виде монокультуры или в сочетании со стрептококками, кишечной палочкой, анаэробами. Этиологическая характеристика болезни постоянно меняется, что связано с появлением новых штаммов, нарастанием резистентности к антибиотикам. Более детальное исследование содержимого лимфоузлов позволяет выявить вирусы (Эпштейна-Барр, цитомегаловирус), хламидии. Специфические варианты протекают с участием микобактерий, бледной трепонемы, токсоплазмы, грибковой флоры.
Гнойный лимфаденит практически всегда имеет вторичный характер, возникая в результате распространения инфекционных агентов из первичного очага по лимфатическим или кровеносным сосудам. Источником воспалительной реакции выступают патологические состояния различной локализации:
У детей прослеживается связь гнойного воспаления с ОРВИ, скарлатиной, мононуклеозом. У ряда пациентов причиной становится специфическая инфекция: туберкулез, сифилис, токсоплазмоз. Лимфоузлы поражаются на фоне туляремии, чумы, актиномикоза и ряда других болезней. По сравнению с инфекционными, роль травматических факторов незначительна – если микробы проникают непосредственно в узел через открытую рану, то констатируют первичный лимфаденит. Риск абсцедирования возрастает у лиц с ослаблением общей реактивности организма (переохлаждение, частые и длительные стрессы, иммунодефициты, хронические заболевания).
Патогенез
Воспаление является свидетельством барьерной (защитной) функции узлов. Сначала процесс имеет реактивный или серозный характер, сопровождаясь отеком, полнокровием сосудов, задержкой лимфы. Дальнейшее развитие инфекции ведет к проникновению возбудителя в лимфоидные структуры. Наблюдается пролиферация клеточных элементов: увеличивается количество лимфоцитов (в основном незрелых), нейтрофилов и макрофагов. Микробы и экзотоксины стимулируют хемотаксис лейкоцитов и их гибель (в том числе при фагоцитозе), что сопровождается образованием гноя. Обычно морфологические изменения ограничены капсулой, но существует риск деструктивных форм с вовлечением окружающих участков под влиянием протеолитических ферментов.
Классификация
Классификация острого гнойного лимфаденита, используемая в практической хирургии, призвана отразить характер патологического состояния в клиническом диагнозе. Чтобы получить исчерпывающую информацию о происходящих изменениях, учитывают следующие критерии:
Заболевание проходит несколько клинико-морфологических стадий развития. Сначала возникает простой (серозный) лимфаденит, затем воспаление приобретает гнойный характер (абсцедирующий). Без адекватного лечения развивается аденофлегмона.
Симптомы гнойного лимфаденита
Гнойный процесс является продолжением серозного, что наблюдается при снижении резистентности организма, несвоевременном обращении, запоздалой диагностике или неправильно подобранной терапии. Заболевание проявляется нарушением общего самочувствия с повышением температуры до фебрильных цифр (39°С), ознобом, недомоганием, ломотой в теле, снижением аппетита. Об интоксикации у ребенка также свидетельствуют бледность, сухость кожи и слизистых оболочек, вялость, адинамия, нарушение сна.
Осмотр пораженного участка выявляет припухлость без четких границ, приводящую к видимой асимметрии. Кожа над воспаленным очагом гиперемирована, напряжена, не собирается в складку. Пальпаторно узлы болезненны, приобретают плотноэластическую консистенцию, становятся ограниченно подвижными из-за периаденита. Расплавление тканей (абсцедирование) определяют по феномену флюктуации в центре припухлости – колебанию экссудата при толчкообразных движениях. С кожей и окружающими тканями лимфоузлы обычно не спаиваются.
В ряде случаев среди локальных изменений удается выявить и признаки воспалительного поражения лимфатических сосудов (лимфангита). Тогда можно заметить, что к увеличенному узлу от входных ворот инфекции идет плотный болезненный тяж, определяемый снаружи по линейному покраснению (узкой полосе на коже). Активная воспалительная реакция в зоне первичных нарушений дополняет клиническую картину рядом сопутствующих симптомов (со стороны полости рта, горла, урогенитального тракта и пр.).
Осложнения
Если острое воспаление вовремя не прервать, то происходит расплавление капсулы с прорывом гноя в окружающую клетчатку. В этом случае наблюдается разлитой процесс, называемый аденофлегмоной. Локализация в шейной области сопровождается бурным течением с быстрым распространением гноя по межфасциальным пространствам. Прорыв экссудата в другие анатомические зоны (органы, полости) приводит к образованию свищей, абсцессов, медиастинита. Инфекция может перейти на венозные сосуды (тромбофлебит) или проникнуть в кровоток с развитием септикопиемии.
Диагностика
Предварительный диагноз устанавливается на основании клинических данных – опроса (жалобы, анамнез болезни), осмотра и пальпации лимфоидных образований. Физикальному обследованию подлежит и область вероятного расположения первичной инфекции. Для уточнения причины и характера нарушений необходим комплекс лабораторно-инструментальных методов:
Для более детального исследования назначают УЗДГ лимфатических сосудов, лимфографию, лимфосцинтиграфию. Диагностика гнойных лимфаденитов, вызванных специфической флорой, требует использования дополнительных методик. Туберкулезную инфекцию подтверждают туберкулиновыми пробами (Манту, Коха, Пирке), а сифилис – серологическими реакциями (RW, РМП, ИФА, РПГА, РИБТ).
Диагностику осуществляет гнойный хирург с привлечением врачей смежных специальностей. Учитывая локализацию первичного процесса, может потребоваться консультация стоматолога, отоларинголога, дерматолога и др. При подозрении на специфическую этиологию пациенту стоит посетить инфекциониста, фтизиатра, венеролога. Дифференциальную диагностику проводят с хроническими формами, лимфаденопатиями при лимфолейкозе и лимфогранулематозе, метастазами злокачественных опухолей. Должны исключаться нагноившаяся атерома, абсцессы и флегмона.
Лечение гнойного лимфаденита
Эффективное лечение достигается лишь при комплексном воздействии на патологию с применением хирургических и консервативных методов. Абсцедирование или наличие аденофлегмоны является показанием для вскрытия очага, эвакуации гноя, промывания и дренирования раны. Некротизированные ткани и разрушенные узлы удаляют. Операция выполняется врачом-хирургом в условиях стационара под местной анестезией.
В послеоперационном периоде пациенту необходим постельный режим с ограничением движений в пораженном участке и легкоусвояемой диетой. Назначают антибактериальную и дезинтоксикационную терапию, нестероидные противовоспалительные, десенсибилизирующие средства. Проводят перевязки с гиперосмолярными и противомикробными мазями, обрабатывают кожу антисептиками. Восстановительный период предполагает использование некоторых физиопроцедур (УВЧ, электрофореза, гальвано- и магнитотерапии).
Прогноз и профилактика
Своевременная и комплексная коррекция абсцедирующего лимфаденита делает прогноз благоприятным – наступает полное выздоровление с восстановлением функции пораженного сегмента. Предотвратить развитие гнойного лимфаденита удается при активном лечении серозного воспаления, что уберегает от дальнейшего распространения процесса и осложнений. Мероприятия первичной профилактики включают санацию хронических очагов инфекции (кариес, тонзиллит), рациональную терапию острых состояний, предупреждение травматизма, ведение здорового образа жизни.