Парез гортани: классификация, причины, симптомы, лечение
Терапия ↑
Лечение патологии напрямую зависит от причины его развития. Соответственно главная задача лечения — устранить заболевание, которое стало предшественником пареза. Лечение может быть как медикаментозным, консервативным, так и заключаться в хирургическом вмешательстве.
Относительно медикаментозного лечения оно может быть разным:
Обратите внимание! Лечением должен заниматься только врач, поэтому выбор медикаментозных препаратов и их дозировка определяется им. Самостоятельное лечение способно привести лишь к ухудшению состояния.
Из хирургических вмешательств, они также зависят от причины развития патологии, может быть назначена:
Физиотерапевтические процедуры являются одним из методов при консервативном типе лечения. Зачастую назначают:
Помимо назначенного лечения, больному рекомендуют сохранять голосовой покой, придерживаться диеты, не употребляя слишком горячие, холодные, острые, солёные и кислые блюда. Так как они дополнительно способствуют раздражению слизистой гортани. Возможно, потребуются фонопедические занятия для восстановления работы голосовых связок.
Профилактика
С целью предупреждения пареза гортани следует:
Вернуться к оглавлению
Причины
Паралич гортани – серьезное распространенное заболевание, занимает второе место среди ЛОР-болезней.
Причины парезов различны. Чаще всего провоцирующими факторами выступают:
Вернуться к оглавлению
Консервативное лечение парезов и параличей гортани, в том числе послеоперационных
Тактика лечения рассматриваемого недуга будет напрямую зависеть от причины, что спровоцировала его развитие:
На начальных этапах лечения медики рекомендуют голосовой покой, чтобы не перегружать поврежденные связки.
На стадии выздоровления предлагается проводить ряд упражнений для восстановления функций речевого аппарата.
С данной целью, пациентам предоставляется фонопедическая помощь, включающая следующие мероприятия:
Комплексное лечение предусматривает применение следующих процедур:
Консервативное и хирургическое лечение
Начинать лечение пареза нужно сразу после подтверждения диагноза. Терапевтические мероприятия подбираются индивидуально, основная задача – устранить причины паралича гортани. В большинстве случаев пациенту требуется госпитализация.
Специалисты используют комплексную терапию, включающую следующие мероприятия:
Если медикаментозная терапия при остром воспалении не приносит результата, приходится прибегать к оперативным методам. Хирургическое вмешательство при парезе показано при рубцах и новообразованиях в гортани. Используются определенные методики:
Хирургическое вмешательство не всегда становится панацеей от пареза. Эффективность зависит от индивидуальных сил организма, давности заболевания, пользы от медикаментозного лечения и клинической картины.
После операции или консервативной терапии пациента ожидает длительная реабилитация. Для восстановления разделительной функции гортани и правильного голосоведения необходима дыхательная гимнастика и занятия по фонопедии. В зависимости от общей картины болезни, реабилитация после паралича гортани может занимать от трех до пяти месяцев.
Народные средства
В качестве вспомогательных методов для терапии паралича гортани пациенты используют средства народной медицины. Полностью заменить ими основное медикаментозное лечение невозможно.
Эффективными при параличе гортани считаются следующие рецепты.
Перед использованием рецепта желательно предварительно получить одобрение лечащего врача. Необходимо учесть индивидуальные особенности организма: некоторые компоненты являются аллергенами. При появлении побочных симптомов от использования средства придется отказаться и подобрать другое лечение пареза.
Специальная гимнастика
Фонопедия и дыхательная гимнастика необходимы на всех этапах лечения. Тренировки увеличивают двигательную активность мышц гортани и голосовых связок. Рассказать о том, как правильно делать упражнения в домашних условиях, должен лечащий врач.
Пациенту, страдающему парезом, рекомендуются следующие упражнения:
Дополнительную пользу принесут движения, укрепляющие мышцы шеи.
Фонопедия состоит из пения, дыхательных упражнений и похожих терапевтических мероприятий. Пациенту они необходимы для восстановления контроля над дыханием и голосовыми связками при параличе гортани. Это позволит защитить дыхательные пути, восстановит глотательную функцию и предотвратит перенапряжение мышц в районе проблемной связки.
Любые голосовые занятия проводит врач-фониатр. Он должен скорректировать произношение звуков и слов, чтобы полностью восстановить нормальную работу голосовых связок после болезни.
Парезы гортани
Парезы гортани — уменьшение двигательной активности мышц гортани, приводящее к нарушению голосообразования и дыхательной функции. Парезы гортани могут быть связаны с патологией гортанных мышц, поражением иннервирующих их нервов или функциональными нарушениями в коре головного мозга. Клинически парезы гортани проявляются слабостью, охриплостью или осиплостью голоса, иногда полной афонией; различной степенью затруднения дыхания вплоть до асфиксии. Диагностика парезов гортани основывается на ларингоскопии, КТ и рентгенографии гортани, бакпосеве мазка из зева, электромиографии, исследовании фонации, по показаниям проводится обследование органов грудной полости, щитовидной железы и головного мозга. Лечение парезов гортани в основном сводится к устранению вызвавшей их причины и восстановлению голосовой функции.
Общие сведения
Парезы гортани могут наблюдаться у лиц обоих полов и любого возраста. Множественность причин, приводящих к появлению парезов гортани, обуславливает большой перечень клинических дисциплин, которые занимаются диагностикой и лечением данной патологии. Это отоларингология, неврология, нейрохирургия, эндокринология, пульмонология, кардиология, торакальная хирургия, психология и психиатрия.
Причины
Парезы гортани являются полиэтиологической патологией и часто развиваются на фоне других заболеваний. Так, парезы гортани могут наблюдаться при воспалительных заболеваниях гортани (ларингит, ларинготрахеит), инфекциях (ОРВИ, грипп, туберкулез, сыпной и брюшной тиф, сифилис, ботулизм, полиомиелит), миастении, полимиозите, черепно-мозговой травме, сирингомиелии, опухолях и сосудистых нарушениях (атеросклероз, геморрагический инсульт, ишемический инсульт) головного мозга, травмах гортани.
Развитие парезов гортани может быть связано с повреждением ветвей блуждающего нерва — возвратных нервов, подходящих к гортани из грудной полости и на своем пути контактирующих с сердцем, дугой аорты, легкими, средостением, щитовидной железой и пищеводом. К патологическим изменениям этих органов, в результате которых может происходить сдавление или повреждение возвратного нерва, относятся: аневризма аорты, перикардит, плеврит, опухоли и увеличение лифоузлов средостения, дивертикулы и опухоли пищевода, рак пищевода, шейный лимфаденит, рак щитовидной железы и ее заболевания, протекающие с образованием зоба (аутоиммунный тиреоидит, йододефицитные заболевания, диффузный токсический зоб).
Парезы гортани могут быть спровоцированы повышенной голосовой нагрузкой и вдыханием во время разговора холодного, запыленного или задымленного воздуха, что часто связано с профессиональной деятельностью у актеров, певцов, преподавателей, строевых командиров. Функциональные парезы гортани возникают как результат стресса и сильного психо-эмоционального переживания. Они могут развиваться на фоне психопатии, истерии и неврастении, вегето-сосудистой дистонии.
Классификация
Парезы гортани классифицируют в зависимости от их этиологии. Выделяют:
Парезы гортани могут быть одно- и двусторонними. Функциональные и корковые парезы гортани всегда имеют двусторонний характер.
Симптомы парезов гортани
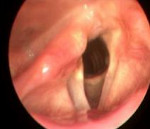
Клиническая картина парезов гортани складывается из нарушений голоса (дисфонии) и нарушений дыхания. Основными ее проявлениями являются: снижение звучности голоса, которое в редких случаях может доходить до полной афонии (отсутствия голоса); шепотная речь, потеря индивидуальной окраски (тембра) голоса; охриплость, дребезжание или осиплость голоса; утомляемость при голосовой нагрузке. Нарушения дыхания при парезах гортани связаны с затруднением поступления воздуха в дыхательные пути из-за сужения голосовой щели и могут быть выражены в различной степени, вплоть до асфиксии. В других случаях нарушения дыхания вызваны необходимостью совершения форсированного выдоха для осуществления фонации. В зависимости от вида пареза гортани его клинические проявления имеют некоторые особенности.
Миопатический парез гортани характеризуется двусторонним поражением. Он может проявляться нарушениями фонации (при парезе мышц-аддукторов гортани) или дыхательными нарушениями в виде асфиксии (при парезе мышц-расширителей гортани).
Нейропатический парез гортани часто бывает односторонним и отличается постепенным развитием слабости вначале в мышце, расширяющей голосовую щель, а затем и в аддукторах гортани. При этом через несколько месяцев заболевания происходит восстановление фонации за счет компенсаторного усиленного приведения голосовой связки на здоровой стороне. Двусторонний нейропатический парез гортани грозит асфиксией в первые 1-2 дня заболевания.
Функциональный парез гортани обычно наблюдается у лиц с лабильной нервной системой после перенесенной психо-эмоциональной нагрузки или респираторного заболевания. Для этого вида парезов гортани характерен приходящий характер нарушений фонации с достаточной звучностью голоса во время плача, кашля и смеха; наличие выраженных субъективных ощущений (першение, щекотание, скрежет, боль и пр.) в области глотки и гортани; невротический характер сопутствующих жалоб пациента: головная боль, раздражительность, утомляемость, нарушение сна, неуравновешенность, тревожность.
Диагностика парезов гортани
При диагностике парезов гортани зачастую требуется участие нескольких специалистов: отоларинголога, психоневролога, невролога, психиатра. Важное значение имеет сбор анамнеза, который может выявить основное заболевание, на фоне которого возник парез гортани, и склонность пациента к психогенным реакциям. Немаловажное значение имеет указание на перенесенные оперативные вмешательства на органах грудной клетки или щитовидной железе, в результате которых мог быть поврежден возвратный нерв.
Обследование пациентов с парезами гортани начинают с ларингоскопии, в ходе которой оценивают положение голосовых связок, расстояние между ними, состояние слизистой гортани, наличие воспалительных изменений или кровоизлияний. Также проводится рентгенография и МСКТ гортани. Оценка сократительной способности мышц гортани и нейро-мышечной передачи производится при помощи электромиографии и электронейрографии. Исследование голосовой функции при парезах гортани включает: определение времени максимальной фонации, стробоскопию, фонетографию, электроглоттографию.
При подозрении на периферический парез гортани дополнительно проводят КТ и обзорную рентгенографию органов грудной клетки, УЗИ щитовидной железы, УЗИ сердца, КТ средостения, рентгенографию пищевода. Для исключения центрального (бульбарного или коркового) паралича гортани выполняют МРТ и КТ головного мозга, а также спиральную КТ. Отсутствие каких-либо морфологических изменений при проведении всестороннего обследования пациента говорит о наличие функционального пареза гортани. Для подтверждения последнего проводится психологическое тестирование пациента и его осмотр психиатром.
Дифференцировать парезы гортани необходимо с крупом (дифтерией и ложным крупом), подвывихом или артритом черпало-перстневидного сустава, врожденным стридором.
Лечение парезов гортани
Терапия парезов гортани напрямую зависит от их этиологии и заключается в первую очередь в устранении основного заболевания, явившегося причиной пареза. Лечение парезов гортани может проводиться как медикаментозно, так и хирургически.
К медикаментозным методам относятся: курс антибиотикотерапии или противовирусной терапии при инфекционно-воспалительной этиологии пареза гортани; нейропротекторы и витамины группы В при неврите возвратного нерва; биогенные стимуляторы и стимуляторы мышечной активности (неостигмин, алоэ, АТФ) при миопатическом характере пареза гортани; психотропные средства (нейролептики, антидепрессанты, седативные, транквилизаторы) при функциональном парезе гортани; сосудистые препараты и ноотропы при последствиях черепно-мозговой травмы или инсульта.
Из хирургических методов при парезах гортани по показаниям применяются: операция по натяжению голосовых связок, удаление дивертикулов и опухолей пищевода, удаление новообразований средостения, тиреоидэктомия или резекция щитовидной железы и пр. В неотложном порядке при развитии асфиксии производится трахеотомия и трахеостомия.
Физиотерапевтические методы лечения востребованы при любом виде пареза гортани. При нейропатическом и миопатическом парезах гортани применяются электростимуляция, лекарственный электрофорез, магнитотерапия, микроволновая терапия, ДДТ, при функциональном парезе гортани — массаж, водолечение, рефлексотерапия, электросон. При функциональном характере паралича также показана рациональная психотерапия.
В начальном периоде парезов гортани пациенту рекомендовано избегать голосовой нагрузки, соблюдать режим труда и отдыха. В период выздоровления для восстановления голосовой функции проводятся фонопедические занятия, включающие выработку навыков правильной фонации и фонационного дыхания, повышение работоспособности голосового аппарата. При необходимости пациент также посещает вокальные занятия.
Прогноз и профилактика
Прогноз пареза гортани зависит от его вида. При устранении этиологического фактора пареза и своевременно проведенном лечении обычно наблюдается полное восстановление голосовой функции, однако вокальные данные голоса часто оказываются безвозвратно утраченными. В случае функционального пареза может произойти внезапное самопроизвольное выздоровление пациента. Длительно существующий парез гортани приводит к необратимым атрофическим изменениям гортанных мышц с развитием стойких нарушений фонации.
Профилактикой парезов гортани является нормирование голосовой нагрузки; избегание переохлаждение гортани и длительного пребывания в запыленных помещениях; своевременное и адекватное лечение воспалительных заболеваний верхних дыхательных путей, инфекционных заболеваний, неврозов, заболеваний органов грудной клетки и щитовидной железы; соблюдение операционных техник при вмешательствах на щитовидной железе.
Чем лечить парез гортани
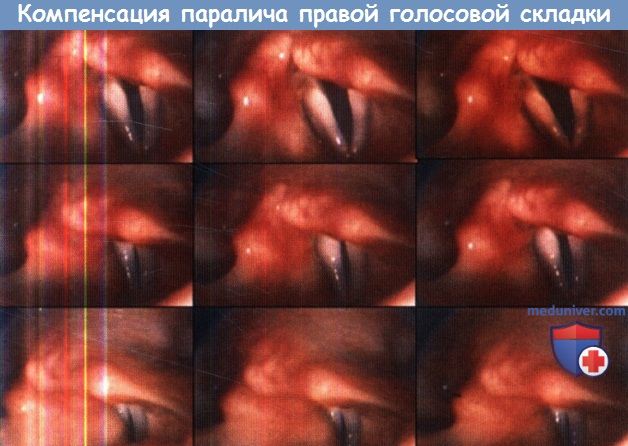
а) Лечение пареза голосовой складки без операции. Многие пациенты с односторонним ограничением подвижности голосовых складок способны достичь удовлетворительного закрытия голосовой щели как с использованием фонопедических упражнений, так и без них. Часто в подобных ситуациях отмечается увеличение в размерах противоположной голосовой складки, которая смещается к средней линии, чтобы способствовать полному закрытию голосовой щели.
Также, благодаря синкинетической иннервации неподвижная голосовая складка может иметь хороший тонус и занимать положение, близкое к средней линии. 30-50% пациентам хирургическое лечение не требуется. Фонопедические упражнения помогают многим пациентам разработать компенсаторные механизмы фонации.
б) Операция при парезе голосовой складки. Существует две основных методики хирургического лечения односторонних нарушений подвижности: инъекционная аугментация и медиализационная ларингопластика (тиропластика по Isshiki), которая может сочетаться с аддукцией черпаловидного хряща; у каждого из методов есть свои достоинства и недостатки. Инъекционная ларингопластика, которая может выполняться как в операционной, так и амбулаторно, представляет собой введение в толщу голосовой складки либо аллопластических материалов, либо аутогенной жировой ткани.
Хотя для выполнения медиализационной ларингопластики необходим наружный разрез кожи на шее, с помощью этой методики можно добиться стойкого восстановления голоса. К сожалению, подобные операции в настоящее время способны провести лишь отдельные хирурги.
Фиксация черпаловидного хряща после тупой или проникающей травмы встречается редко. Другими причинами может быть травматичная эндотрахеальная интубация или воспаление суставов типа ревматоидного артрита. До выполнения ЭМГ и оценки пассивной подвижности под анестезией отличить фиксацию перстнечерпаловидного сустава от паралича складки не представляется возможным.
И хотя некоторые ларингологи считают, что перстнечерпаловидный сустав может быть «вывихнут», а затем хирургически «вправлен» на место, авторы данной статьи, основываясь на анатомии перстнечерпаловидной области, не верят в то, что подобный «вывих» возможен и никогда не сталкивались с такими случаями. С другой стороны, травма сустава может привести к изменению положения хряща, что при условии подвижности допускает репозицию под контролем эндоскопа.
в) Выбор времени операции при парезе одной голосовой складки. Хирургическое лечение проводится у пациентов с достаточно выраженными симптомами и/или аспирацией. При паралитической дисфонии определение «достаточно» представляет особую важность, поскольку решение о проведении операции основывается не столько на тяжести дисфонии и/или аспирации, сколько на последствиях для пациента в случае неудачной операции.
В первую очередь лечение требуется пациентам с явной невозможностью смыкания голосовой щели, клиническими и рентгенологическими признаками аспирации, риском развития пневмонии. Выбор метода операции (или нескольких операций) зависит от тяжести симптомов, прогноза полного восстановления, общего состояния пациента. И хотя аспирация может угрожать жизни, при односторонних параличах она встречается лишь у 10% пациентов.
Прогноз в отношении аспирации, сочетающейся с параличом голосовой складки, ухудшается в следующих случаях:
(1) у пациентов, перенесших операцию на основании черепа, в ходе которой были повреждены несколько черепных нервов (особенно IX-XII пары);
(2) у пациентов с тяжелыми неврологическими заболеваниями, например, боковым амиотрофическим склерозом;
(3) у пациентов с нарушением мозгового кровообращения в анамнезе.
К оперативным вмешательствам, которые могут выполняться данным пациентам, относятся полная ларингэктомия, трахеотомия с последующим зондовым питанием, инъекционная аугментация, ларингопластика. У пациентов с умеренно выраженной аспирацией, даже возникшей после операций на основании черепа, переход на обычное пероральное питание возможен после ипсилатеральной медиализации голосовой складки с аддукцией перстнечерпаловидного сустава и, при необходимости, миотомии перстнеглоточной мышцы.
Обычно эта процедура выполняется через 1-2 недели после операции на основании черепа. Пациентам с тяжелой стойкой аспирацией показано выполнение еще более радикальных вмешательств: трахеотомии, разобщения гортани и трахеи (гортанно-трахеальная сепарация), ларингэктомии.
Наиболее важной задачей для ларинголога является определить верное время выполнения оперативного вмешательства, учитывая тяжесть дисфонии, голосовые потребности пациента и прогноз. Понятно, что пациентам с умеренной дисфонией и благоприятным прогнозом оперативное лечение не показано. Но как быть с 75-летним священником, страдающим от дисфонии вследствие одностороннего паралича? Такой пациент предпочтет, чтобы операция была выполнена как можно раньше. В данных ситуациях определиться с тактикой лечения помогает информация о прогнозе заболевания.
Если шансы на восстановление возвратного гортанного нерва невелики или вообще отсутствуют из-за необходимости пожертвовать им при тиреоидэктомии, достичь хороших функциональных результатов в короткие сроки можно выполнением медиализационной ларингопластики с аддукцией черпаловидного хряща (при открытой задней комиссуре и разном уровне расположения голосовых складок).
При менее однозначном прогнозе, полезно выполнить ЭМГ гортани. Если ЭМГ проводится в течение 2-6 месяцев после развития пареза, предсказать отсутствие восстановления подвижности можно с точностью до 95%. При таком результате ЭМГ оперативное вмешательство можно выполнять в ближайшее время. Прибегать к выжидательной тактике или использованию процедур, лишь временно облегчающих симптомы, было бы неразумно.
Если данные ЭМГ все еще не позволяют точно судить о прогнозе восстановления, в ожидании спонтанного восстановления можно прибегнуть к временным мерам устранения недостаточности голосовой щели. В арсенале ларингологов к настоящему времени появились методы инъекционной аугментации, различающиеся по тому, на какой период достигается клинический результат: временные, стойкие, перманентные (постоянные). Эффект от использования инъекционных препаратов стойкого действия длится от шести месяцев до двух лет.
Пока нет единого мнения о возможности постоянного эффекта после инъекционной ларингопластики. Тем не менее, наличие временных и стойких инъекционных материалов позволяет достичь удовлетворительной степени закрытия голосовой щели в тех случаях, когда окончательный прогноз неизвестен. Прибегать к выжидательной тактике следует только в том случае, если пациент по какой-то причине не хочет использовать временные методы лечения.
Существует пять различных техник выполнения инъекционной аугментации, и несколько видов материалов для инъекции. Процедура может выполняться либо под местной анестезией в амбулаторных или стационарных условиях, либо под общей анестезией в условиях операционной. Преимуществами выполнения аугментации под местной анестезией является неподвижное состояние пациента и возможность использования микроскопа. На практике менее 25% инъекционных аугментаций выполняются в условиях операционной.
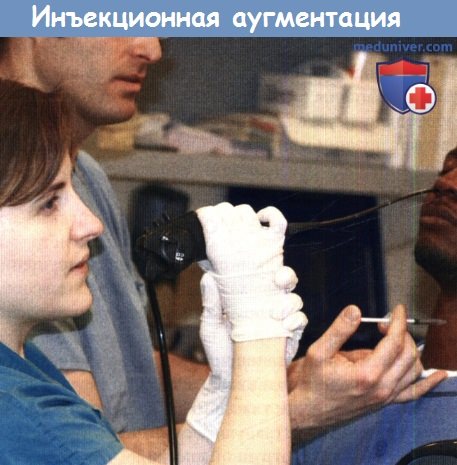
Выполнять операцию под общей анестезией желательно у пациентов, не готовых или не способных участвовать в состоянии бодрствования (выраженный рвотный рефлекс, атипичное анатомическое строение). Под наркозом можно достичь более точного введения препарата. Общая анестезия рекомендуется если в качестве имплантата используется аутожировая ткань (липоинъекция).
Большинству пациентов с выраженной дисфонией вследствие одностороннего нарушения подвижности голосовой складки и неясным прогнозом рекомендуется выполнение инъекционной аугментации в амбулаторных условиях, используя один из следующих временных или стойких материалов: Radiesse Voice Gel (Merz Aesthetics, San Mateo, CA); Cymetra (Life Cell, Branchburg, NJ); Radiesse Voice (Merz Aesthetics). Кроме того, в случае постоянного паралича с неопределенным прогнозом исхода аугментации, в качестве пробной терапии можно использовать аугментацию с временным препаратом.
Короткая продолжительность действия (до нескольких месяцев) является и недостатком, и преимуществом. Выполнение повторных процедур помогает пациентам с частичным ограничением подвижности переждать первичный период дисфонии.
Существует четыре техники выполнения инъекционной аугментации в амбулаторных условиях: (1) чрескожная аугментация снизу, через перстнещитовидную мембрану; (2) чрескожная аугментация через толщу щитовидного хряща; используется лишь у относительно молодых пациентов без выраженной кальцификации хрящей гортани; (3) чрескожная аугментация сверху, через вырезку щитовидного хряща; (4) пероральная. Все вышеперечисленные методики выполняются под трансназальным или трансоральным эндоскопическим контролем.
И хотя некоторые ларингологи хорошо владеют сразу несколькими методиками, чаще всего используется чрезскожная аугментация через щитоподъязычную мембрану с трансназальным эндоскопическим контролем. Данный метод имеет следующие преимущества:
1. Требуется минимальная анестезия.
2. Введение игры проводится под визуальным контролем.
3. Хорошо переносится пациентами.
4. Хирурги достаточно быстро обучаются выполнению операции.
Пациентам, у которых восстановление подвижности голосовой складки маловероятно (поражение возвратного гортанного нерва злокачественным новообразованием, пересечение возвратного гортанного нерва, прогностически неблагоприятный результат ЭМГ, паралич в течение 9-12 месяцев), могут быть предложены перманентные методы лечения. Перманентные инъекционные материалы также могут использоваться при небольшом зазоре либо в случаях короткой ожидаемой продолжительности жизни пациента.
Так возможно выполнение ларингопластики I типа, которая может сочетаться с аддукцией черпаловидного сустава, или реиннервации возвратного гортанного нерва через анастамоз с шейной петлей (ANSA-RLN, ansa cervicalis reinnervation procedure; recurrent laryngeal nerve). При выполнении операции ANSA-RLN частота успешной реиннервации достигает 95%; хотя восстановления подвижности складки добиться невозможно, в результате данной операции восстанавливаются ее тонус и объем.
Сроки реиннервации могут достигать 3-6 месяцев, в ожидании эффекта можно выполнить инъекционную ларингопластику с использованием временных материалов. Также операция ANSA-RLN является методом выбора у детей, т.к. в отличие от ларингопластики она может выполняться под общей анестезией, а не под седацией. Выполнить ANSA-RLN можно и в момент пересечения возвратного гортанного нерва, т. к. это избавит пациента от повторных оперативных вмешательств.
Ларингопластика I типа является операцией выбора у большинства пациентов с параличом голосовой складки, ее успешность достигает 96%, вероятность осложнений минимальна. 4% неудач чаще всего возникают из-за слишком высокого расположения имплантата и нарушения динамики слизистой волны. Ларингопластика проводится под внутривенной седацией, по мере выполнения операции пациент должен быть способен разговаривать с врачом. Также используется эндоскопический контроль. Чаще всего импланты изготавливаются из еПТФЭ (расширенный тефлон, Gore-Tex, W.L. Gore Associates, Flagsta, AZ) или силикона (Silastic; Dow Corning, Midland, MI).
Необходимая форма силиконовым имплантатам придается либо на производстве, либо непосредственно перед установкой. К осложнениям, помимо необходимости повторного вмешательства, также относится инфицирование имплантата, что бывает редко, но требует удаления.
Аддукция черпаловидного хряща может использоваться в качестве дополнения к ларингопластике I типа. В ходе данной операции доступ к отростку осуществляется посредством удаления задней части пластинки щитовидного хряща и медиализации грушевидного синуса. Мышечный отросток прошивается, затем шов проводится через окологолосовое пространство и выводится через переднюю стенку гортани. Натяжение нити смещает черпаловидный хрящ книзу и в медиальном направлении.
В результате корректируется асимметрия в высоте расположения голосовых складок, а также устраняется зазор между голосовыми складками в задних отделах голосовой щели (чего невозможно достичь одним лишь имплантатом). Решение о выполнении аддукции черпаловидного хряща принимается уже во время операции. Если после медиализации у пациента сохраняется охриплость голоса, либо голосовая щель все еще закрывается не полностью, скорее всего, присутствует зазор между задними отделами голосовых складок (подтвердить предположение о данных изменениях можно при выполнении эндоскопии гортани).
Частота выполнения аддукции черпаловидного хряща сильно разнится. Некоторые выполняют ее в 30-40% случаев, некоторые прибегают к ней достаточно редко; объяснить данную разницу непросто. Скорее всего, она связана с увеличением продолжительности операции, а также с тем, что не все хирурги в достаточной мере владеют данной методикой. Выполнение аддукции удлиняет операцию примерно на 30 минут. Также имеется небольшой риск перфорации глотки при выполнении медиализации грушевидного синуса; в послеоперационном периоде у пациентов могут отмечаться трудности при глотании. Но для тех пациентов, чья жизнь или работа напрямую зависят от качества голоса, преимущества аддукции черпаловидного хряща оправдывают небольшой риск и дискомфорт процедуры.
г) Ключевые моменты:
• В большинстве случаев одностороннее нарушение подвижности голосовых складок бывает идиопатическим. Некоторые из таких случаев, вероятно, вызваны вирусной нейропатией.
• Постепенное нарастание симптомов при одностороннем ограничении подвижности должно навести врача на мысль о наличии тяжелого заболевания (неврологические расстройства, злокачественные новообразования головы, шеи, грудной клетки).
• Электромиография гортани является исследованием, позволяющим наиболее достоверно уточнить прогноз заболевания и определить наличие нейропатии.
• При паралитической дисфонии улучшить качество голоса можно с помощью фонопедии, инъекционной аугментации, медиализационной ларингопластики (I типа по Isshiki), которая может сочетаться с аддукцией черпаловидного хряща.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021