Гидраденит
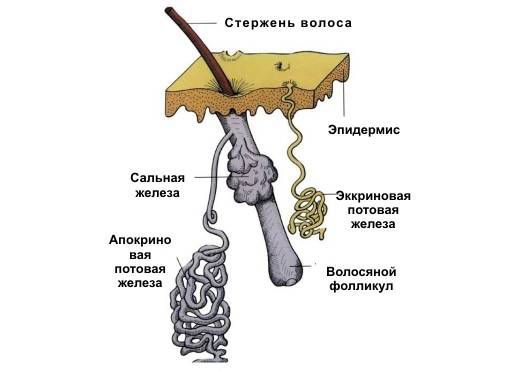
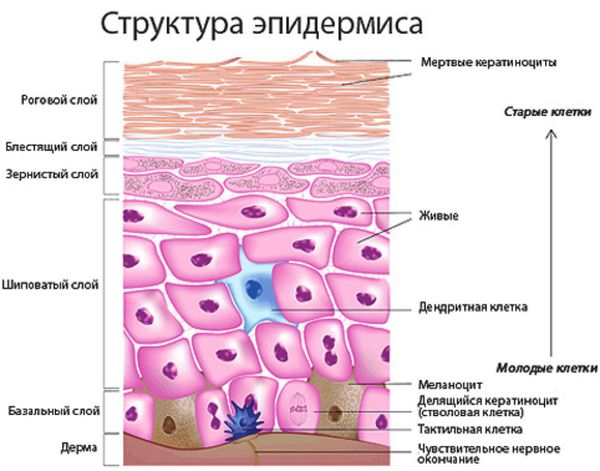
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Что такое потница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дудник К. Д., педиатра со стажем в 2 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Причины и факторы риска развития потницы
Причиной потницы является закупорка протоков эккринных желёз. Не всегда понятно, почему это происходит, но есть некоторые предрасполагающие внутренние и внешние факторы :
1. Потоотделение, которое может быть вызвано:
2. Незрелость эккринных протоков. Формирование эккринных желёз завершается только к 5-ти годам. С этим связано несовершенство потоотделения у детей до этого возраста. Незрелые эккринные протоки легко разрываются при потоотделении, и этот разрыв приводит к потнице.
3. Бактерии. Стафилококки могут вызвать потни цу. Эта бактерия безвредно живёт на коже, однако она выделяет липкое вещество, которое в сочетании с избыточным потом и омертвевшими клетками кожи может перекрыть потовые железы.
Распространённость
Диагноз «потница» внесён в МКБ-10:
Глубокая потница встречается редко и в большинстве случаев у взрослых. Это осложнение повторяющихся эпизодов красной потницы.
Симптомы потницы
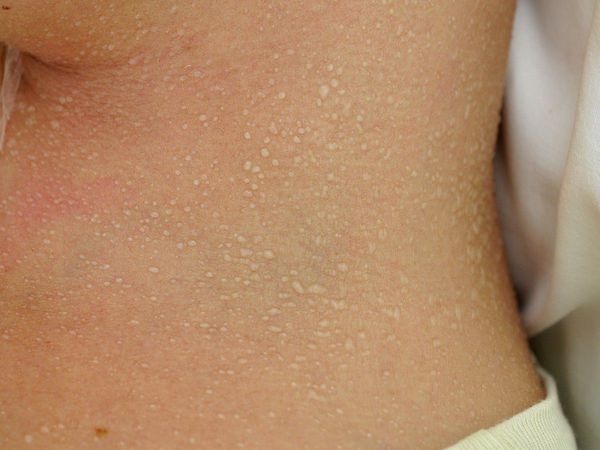
Кристаллическая потница характеризуется появлением прозрачных пузырей размером 1-2 мм, которые легко разрываются. Волдыри могут выглядеть как капли пота. Воспалений при этом типе не бывает, так как пузырьки возникают в поверхностном слое кожи. Волдыри обычно находятся на голове, шее и верхней части туловища. Сыпь проходит бесследно, когда прекращается действие провоцирующего фактора.
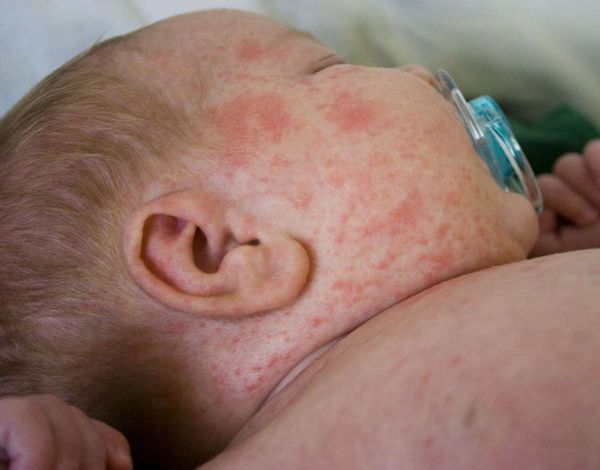
Красная потница затрагивает более глубокие слои кожи, поэтому сопровождается воспалением, что проявляется красной сыпью, болью и зудом. Часто присутствует фоновая эритема — ограниченное покраснение кожи. У детей потница поражает кожные складки шеи, подмышек или паха. У взрослых потница часто затрагивает верхнюю часть туловища, волосистую часть головы, шею и изгибы, особенно области трения кожи с одеждой.
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Классификация и стадии развития потницы
В зависимости от того, на каком уровне происходит закупорка протоков эккринных желёз, выделяют три типа потницы: кристаллическая, красная и глубокая.
Осложнения потницы
1. Везикулопустулёз (перипорит, остеопорит) — гнойное воспаление устьев эккринных потовых желёз. Возбудителем является золотистый стафилококк. Везикулопустулёз развивается как вторичная бактериальная инфекция на фоне потницы. Часто встречается у новорождённых.
Заболевание развивается с 3-5 суток жизни либо позднее, чаще к концу периода новорождённости (к концу 4-й недели). Вначале появляется красная потница в виде красных точечных пятен. Затем образуется множество гнойничков величиной до просяного зерна, хотя бывают и единичные высыпания. В следующие несколько дней на неизменённой коже могут возникать свежие высыпания. Затем они постепенно подсыхают в корочки, под которыми образуется новый слой кожи. Сыпь располагается преимущественно на туловище, в складках кожи и на волосистой части головы.
3. Гипергидроз (повышенное потоотделение) на участках, где нет закупорки протоков. Чтобы избежать перегревания, организм выделяет больше пота. Однако из-за непроходимости протоков, пот выходит на поверхность не по всему телу, а только на непоражённых участках кожи.
Диагностика потницы
Если на коже ребёнка появились любые высыпания, необходимо обратиться к педиатру или дерматологу.
Чтобы поставить правильный диагноз, нужно расспросить пациента. Если болен ребёнок, то задать вопросы родителям. Затем внимательно осмотреть поражённую кожу и оценить характер и расположение сыпи.
Сбор анамнеза
При сборе анамнеза нужно узнать:
Осмотр
При кристаллической потнице появляются прозрачные пузырьки размером 1-2 мм, которые заполнены жидкостью и похожи на каплю воды. Так как поражается самый поверхностный слой эпидермиса (роговой слой), у пузырьков очень тонкая стенка, поэтому они легко разрываются. Обычно сыпь расположена на верхней части туловища, шее и голове.
При глубокой потнице врач видит твёрдые высыпания телесного цвета. У взрослых сыпь чаще появляется на туловище, но также могут поражаться руки и ноги.
Потница диагностируется на основании типичных клинических проявлений. Лабораторные и инструментальные методы применяются редко.
Лабораторная диагностика
Лабораторные тесты, как правило, не проводятся, так как часто они неэффективны. При везикулопустулёзе может выполняться цитологическое исследование пустулёзного содержимого — лабораторная оценка морфологии клеток. При этом выявляются воспалительные клетки.
Инструментальная диагностика
Людям с тёмной кожей могут назначить дерматоскопию — исследование кожи с помощью специального прибора. В этом случае сыпь выглядит как большие белые шарики с окружающими их более тёмными ореолами.
Если есть сомнения в диагнозе, может применяться кожная пункционная биопсия. При кристаллической потнице под роговым слоем полученного участка кожи обнаруживаются пузырьки. Гистология красной потницы показывает скопление жидкости (пота) между клетками шиповатого слоя. Также видно пузырьки, заполненные потом, и воспаление вокруг протоков потовых желёз. Глубокая потница отличается от красной дальнейшим разрывом эккринных протоков и более значительным воспалением.
Дифференциальная диагностика
Потницу следует отличать от других заболеваний, протекающих с кожной сыпью: ветряной оспы, скарлатины, кори, сыпи при герпесе 6 типа (внезапная экзантема), опоясывающего лишая, крапивницы, грибковых инфекций кожи, акне или токсической эритемы новорождённых, атопического дерматита, укусов насекомых и т. д.
Лечение потницы
Обычно у потницы доброкачественное течение — она проходит самостоятельно за несколько дней.
Лечение нужно начинать с устранения главного фактора потницы — усиленного потоотделения. Для снижения потоотделения необходимо:
Медикаментозные методы лечения потницы подбирают в зависимости от её типа:
Прогноз. Профилактика
Чтобы не допустить развития потницы у ребёнка:
Как избавиться от раздражения подмышками?

Раздражение подмышками — это покраснение и высыпания в подмышечной впадине, вызванные влиянием на кожу внешних раздражителей. Нередко сопровождается зудом и болью. Неприятные ощущения могут быть следствием потливости, инфекции, аллергии. Существует много простых и эффективных средств, позволяющих быстро справиться с проблемой и устранить негативное явление.
Основные причины раздражения подмышками
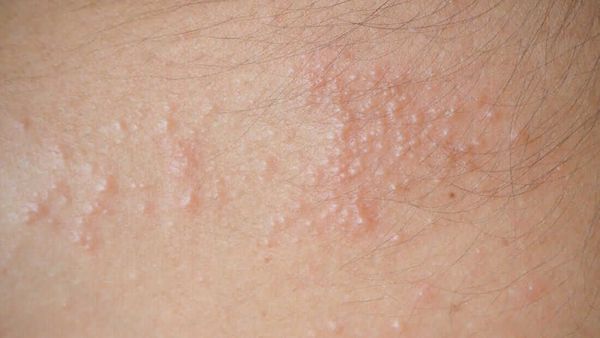
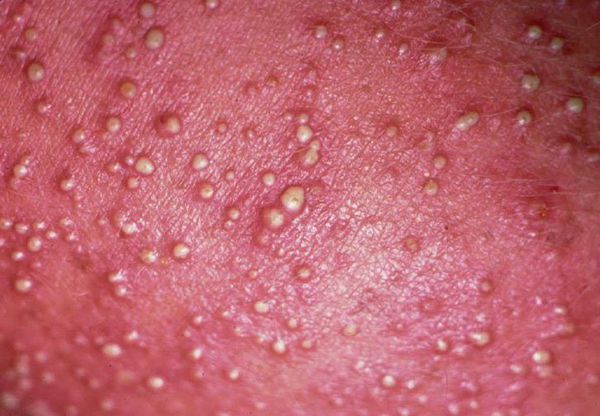
На фото раздражение подмышками
Сильное раздражение подмышек развивается вследствие влияния внешних факторов. Если не предпринять срочных мер, покраснения и высыпания приобретают хронический характер, и со временем избавиться от них становится труднее. Чтобы остановить развитие неприятного явления, нужно точно знать его причину.
Раздражение в зоне подмышек возникает в следующих случаях:
Каждая из причин требует особого подхода. Но общим для всех способом профилактики раздражения остается соблюдение гигиены и антисептическая обработка пораженных участков.
Как убрать раздражение подмышками?
Справиться с раздражением подмышками помогут различные способы — аптечные мази и народные средства. Травяные отвары, овощные соки, растительные экстракты обладают антисептическими и противовоспалительными свойствами. Далее наиболее эффективные методы, как убрать раздражение подмышки.
Мази от раздражения подмышками
На фото Вазелин от раздражения подмышками
Чтобы снять зуд и покраснения, воспользуйтесь наиболее действенными мазями, применяемыми для устранения кожных дефектов. Они подсушивают кожу, угнетают бактерии и грибки, препятствуя их размножению, снимают воспаление. Используйте средство дважды в день, нанося на очищенный кожный покров.
Самые популярные мази от раздражения подмышек:
Перед применением мази прочитайте инструкцию и противопоказания. Эти простые меры предосторожности помогут предотвратить нежелательные побочные эффекты.
Травяные настои от раздражения подмышками
Если не знаете, как избавиться от раздражения подмышками, обратите внимание на настои целебных трав. Для их приготовления используются растения, обладающие антисептическими и подсушивающими свойствами: ромашка, чистотел, кора дуба и другие.
Лучшие рецепты, как избавиться от раздражения после бритья подмышек:
Травы великолепно снимают раздражение и зуд подмышками. Перед применением отваром и настоев вымойте кожу с мылом. После обработки не смывайте средство.
Натуральные дезодоранты от раздражения подмышек
На фото подсолнечное масло от раздражения подмышками
Чтобы снять раздражение на коже подмышек, используйте природные средства для приготовления натуральных дезодорантов. Они помогут отрегулировать выделения сальных желез, продезинфицировать кожный покров, предупредить излишнее потоотделение.
Как избавиться от раздражения после бритья подмышек и усиленного потоотделения:
Компрессы от раздражения подмышками
Компрессы и примочки помогут снять воспаление, убрать красноту и зуд. Для приготовления средств используются только натуральные средства, не вызывающие аллергию.
Рецепты эффективных компрессов от раздражения подмышками:
Как избавиться от раздражения подмышками — смотрите на видео:
Народные средства приносят пользу только при регулярном применении. Повысить их эффективность поможет усиленная гигиена, частая смена белья, одежда из натуральных тканей. Соблюдая меры профилактики, ускорите выздоровление и быстрее избавитесь от дискомфорта.
Прыщи после бритья

Гладковыбритое лицо, независимо от моды, всегда располагает к себе. Но чтобы поддерживать кожу в идеальном состоянии, приходится брать в руки бритву чуть ли не каждый день. Такой ритуал имеет и свои минусы – появляется раздражение, зуд, прыщи.
Многие дамы в погоне за идеальной гладкостью кожи сталкиваются с аналогичной проблемой. Особенно в деликатных местах, например, в зоне бикини.
Чтобы этого не произошло, важно знать секреты правильного бритья. Эти тонкости защитят вас от порезов и раздражений.
Причины возникновения прыщей после бритья
В погоне за идеально гладкими частями тела мМы часто сталкиваемся с неприятными последствиями бритья – покраснениями и высыпаниями. Происходит это потому, что бритва травмирует верхний слой эпителия, из-за чего сальные железы и поры теряют естественную защиту.
Дерматологи выделяют ряд наиболее частых причин, способствующих появлению сыпи после бритья:
· Тупая бритва. Даже самый дорогой станок, который после множества применений затупляется, может повредить кожу. Вместо того, чтобы сбривать волоски одним движением руки, приходится проводить по одному и тому же месту 3-4 раза. В результате такого воздействия кожа начинает зудеть, краснеть и воспаляться.
· Бритье против направления роста волос. Такой техникой можно добиться максимально эффективных результатов, однако именно оно увеличивает риск появления раздражения.
· Использование грязной бритвы. Каждый раз, когда мы бреемся, на лезвие попадают волоски, себум, микрочастицы кожи. Поэтому если не убрать этот «биологический мусор», то порез в следующий сеанс может обернуться инфицированием. Тоже самое касается и бритья грязной, не очищенной кожи.
· Удаление волос насухо. Если не использовать гели для бритья, которые улучшают скольжение бритвы и создают защитный слой, появление раздражения практически гарантировано.
· Пренебрежение средствами после бритья. Косметика после бритья разработана не только для того, чтобы от вас приятно пахло. Она снимает воспаление, зуд и успокаивает кожу.
· Гиперчувствительность к средствам для бритья. Кожа на лице и в интимной зоне отличается повышенной чувствительность. Поэтому может случиться так, что кожа будет сильно реагировать на конкретный вид геля.
· Сухость кожи. Если ваша кожа склонна к зуду и шелушению, то каждое движение станка будет приводить к раздражению и покраснению.
После неправильно проведенной процедуры бритья в обработанной зоне можно заметить:
— Мелкие высыпания или их усиление;
— Нагноение отдельных прыщей;
Методы борьбы с раздражением
Правильная техника бритья имеет свои особенности.
Чтобы не навредить коже, нужно соблюдать следующие меры предосторожности:
1) Распарьте кожу теплой водой и очистите ее с помощью геля для душа.
2) Нанесите на область депилирования средство для бритья. Дерматологи утверждают, что лучше использовать гель, нежели пену, так как он будет очищать, тонизировать кожу, а также смягчать даже самые жесткие волоски.
3) Ополосните лезвие горячей водой и сбривайте волоски в направлении их роста, не забывая смывать сбритые волоски. Старайтесь проводить бритвой по одному участку не более двух раз.
4) Смойте остатки геля и увлажните кожу средством с антибактериальным эффектом, не содержащим ментола или спирта.
Если вы всё-таки допустили ошибку и прыщи появились в некоторых местах, то от них можно избавиться с помощью народных или косметологических средств. Если вы начнете их выдавливать, то высок риск развития воспалительных процессов.
Так как кожа после бритья раздражена, ее нужно успокоить. Сделать это можно с помощью уходовой косметики, содержащей увлажняющие (гиалуроновая кислота, глицерин, экстракт алоэ, термальная вода), успокаивающие (эперулин, аллантоин, пантенол) и восстанавливающие ингредиенты (липиды, керамиды, витамины А, Е, С).
Процесс заживление воспаления длится 2-4 дня, и в этот период категорически запрещено брить поврежденную область. Это вызовет еще больший дискомфорт и повреждение кожи.
На лице и шее
Кожа на лице и шее очень нежная, поэтому требует к себе максимально деликатных действий. Помимо классического трехступенчатого ухода (очищение, тонизирование, увлажнение) можно воспользоваться и народными методами. Они довольно просты и помогают убрать раздражение и покраснение, а также обогатят кожу полезными элементами.
Рецепт 1: Возьмите 2 столовые ложки сухой измельченной петрушки, залейте её 200 мл кипятка, дайте настояться 10 минут. Смочите в отваре ватный диск и наложите на пораженные места. Оставьте на 15 минут.
Рецепт 2: 50 г сметаны смешайте с 20 мл оливкового масла в подогретом виде. Нанесите на кожу на 15 минут, затем смойте.
Если прыщи после бритья не проходят долгое время даже с применением косметики, то за помощью можно обратиться к косметологу. Щадящие методы смогут не только устранить эстетические недостатки, но и улучшить общее состояние кожи.
Косметолог может порекомендовать вам:
— Срединный химический пилинг;
— Дарсонвализацию (физиотерапию с использованием импульсного тока). Аппарат доступен для приобретения в аптеках, поэтому процедуру можно проводить и в домашних условиях.
— Фототерапию (воздействие высокоинтенсивным световым потоком).
На ногах
Успокоить раздражение на ногах нам поможет ромашка. Она богата витаминами А, B1, В2, содержит калий, магний, кальций. Заливаем 1 чайный пакетик кипятком (200 мл). Даем настояться в течение 25 минут. Смачиваем диск в настое ромашки и бережно наносим на ноги.
Масло чайного дерева – один из сильнейших природных антиоксидантов. Обладает антисептическим, противовоспалительным, регенерирующим действием. Смешайте в дозаторе 300 мл холодной воды, добавьте 7-10 капель масла чайного дерева и нанесите на ноги.
Также можно воспользоваться более прогрессивными методами, например, фотоэпиляцией или лазерной эпиляцией. Основой фотоэпиляции является принцип отборного фототермолиза, в результате которого на пигмент меланин воздействует световой импульс. Чтобы полностью избавиться от волос, потребуется 7-8 процедур, которые проводятся с интервалом в три недели, а затем будет достаточно одного поддерживающего сеанса раз в полгода.
Суть лазерной эпиляции заключается в том, что лазер проникает в волосяную луковицу и разрушает её изнутри. Результат заметен сразу после первой процедуры: волосы растут заметно медленнее, а их количество намного уменьшается.
Зоны подмышек
Кожа в области подмышек очень тонкая, на ней очень быстро появляются волосы, поэтому здесь прыщики и покраснение появляются очень часто. У женщин среднего возраста в результате повышенной потливости, нарушений правил личной гигиены, грубого бритья может возникнуть гидраденит. Это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах.
Симптомы гидраденита: зуд, появление и резкое увеличение подкожных узелков, дискомфорт во время движения. При появлении этих признаков необходимо обратиться к дерматологу.
В интимных местах
В интимной зоне после бритья часто образуются микротрещины, в которые проникают микробы, бактерии, образуя прыщ.
Чтобы вернуть коже прежнюю гладкость и здоровье, можно воспользоваться народными рецептами. Например, таким:
Измельчите 1 столовую ложку геркулеса, добавьте 1 чайную ложку жидкого мёда и 3 капли эфирного масла красного вереска. Нанесите на 25 минут, смойте водой.
Народные методы можно сочетать с медикаментозными средствами: хлоргексидином, мирамистином, пантенолом. При сильных воспалениях может помочь аспирин. Измельчите 2-3 таблетки в порошок, добавьте каплю глицерина, размешайте до кашицеобразного состояние и нанесите на кожу на 30 минут.
Когда стоит обратиться к врачу
При снижении иммунитета, частых стрессах, а также из-за приема антибиотиков может нарушиться естественный бактериальный и кислотно-щелочной баланс, в результате чего возникает кандидоз (молочница) или бактериальный вагиноз.
В интимной зоне вы можете наблюдать прыщи, сильный зуд и густые выделения. Помочь избавиться от подобных нежелательных проблем поможет гинеколог. Во время приема он проведет осмотр, возьмет мазок и при необходимости даст направление на дополнительные анализы.
Обратиться к дерматологу стоит и при псевдофолликулите – заболевании, характеризующимся нарушением роста волос на различных участках тела. В этом случае волосяной стержень не выходит наружу, а остается внутри и начинает прорастать. Может быть как воспалительным (с гнойным содержимым внутри), так и не воспалительным.
Чтобы остановить воспалительный процесс, необходимо незамедлительно обратиться к дерматологу. С помощью стерильных инструментов он вскроет гнойник, уберёт его содержимое и проведет антисептическую обработку.
Как ухаживать за кожей после удаления волос
1. Чтобы успокоить кожу и предотвратить покраснение, приложите чистый пакет с кубиками льда на зону воздействия.
2. Кожа любит влагу, а после депиляции она нуждается в увлажнении еще больше. Поэтому после процедуры удаления волос нанесите легкое увлажняющее средство с успокаивающим эффектом (хорошо, если в его составе есть алоэ).
3. В течение суток после эпиляции не пользуйтесь косметическими средствами, содержащими отдушки и красители. В идеале стоит отказаться и от дезодоранта.
4. Носите свободную одежду, чтобы она не натирала и не вызывала раздражение.
5. Воздержитесь от похода в баню, на пляж, солярий. В течение 48 часов после бритья не следует подвергать себя агрессивному воздействию ультрафиолета.
6. Чтобы новые волоски прорастали легче, скрабируйте кожу. Первое скрабирование стоит сделать через 3 дня после эпиляции, а дальше повторяйте процедуру 1-2 раза в неделю.
Прыщи после бритья