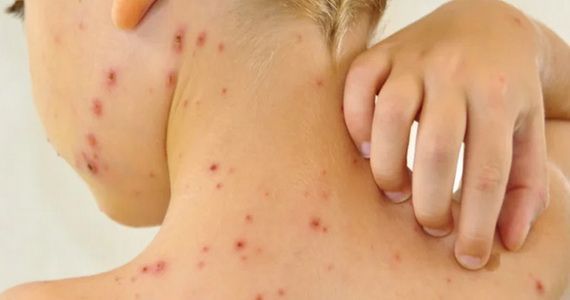
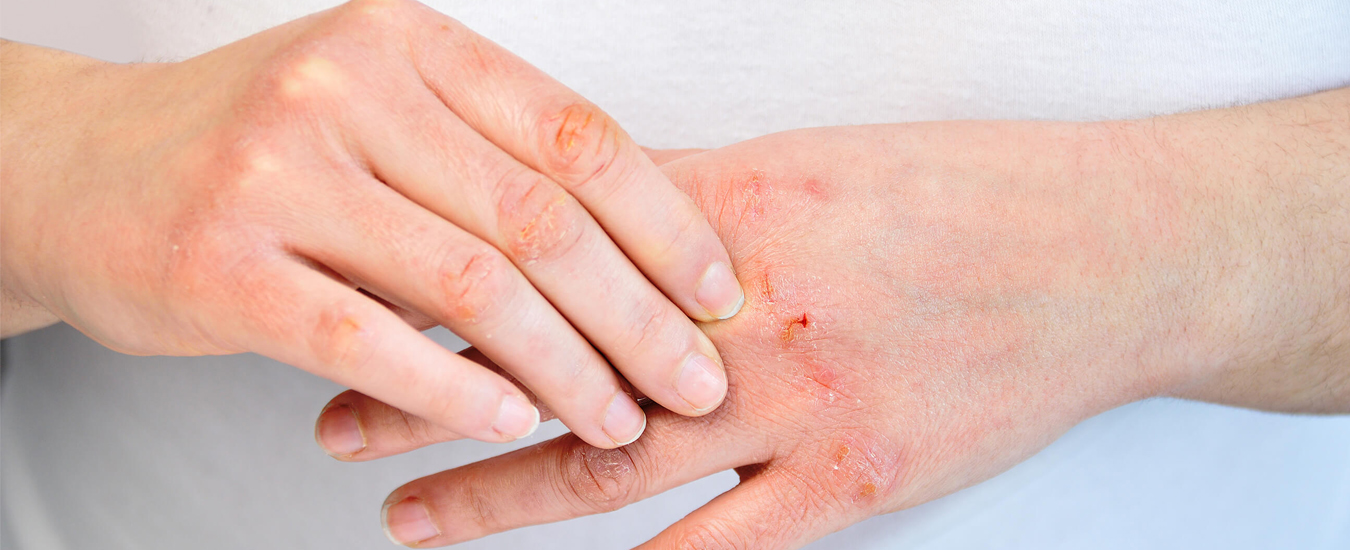
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
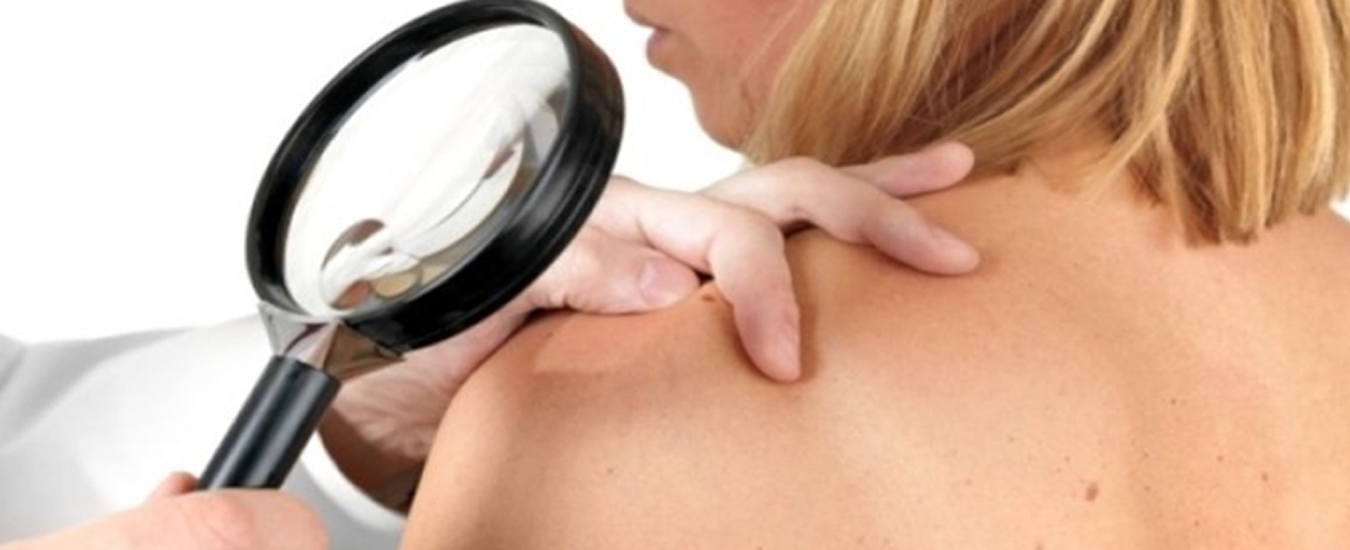
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Как избавиться от постакне: убираем рубцы и красные пятна средствами или у косметолога, эффективное лечение шрамов на лице
Угревая болезнь – распространенная проблема, с которой сталкиваются порядка 80% людей. И после избавления от воспалений на лице часто возникает вопрос, как избавиться от постакне. Рубцы, которые остаются на коже после прыщей, изменение пигмента, неровности рельефа – все это доставляет эстетический дискомфорт, снижает качество жизни и влияет на психологический настрой пациента. А значит, с проблемой надо бороться, в том числе с помощью врачей. Это связано с тем, что в ряде случаев самостоятельно проведенные процедуры по выравниванию рельефа или избавлению от пигментации могут дать противоположный эффект.
Что это такое
Этот термин предполагает симптомокомплекс вторичных высыпаний. Они появляются после различных форм кожных воспалений, прыщей, угревой болезни. Учитывая, что ее дебют обычно бывает в подростковом возрасте, оставшиеся следы представляют серьезную проблему для юношества, влияют на психологическое состояние молодых людей. В случае развития угревой болезни в более старшем возрасте пациент также может столкнуться с постакне, лечение в этом случае затрудняется общим состоянием кожи.
Последствия проявляются в следующих формах:
Лечение и последующее восстановление пациентов предполагает комплексный подход.

Причины появления
Кожа человека имеет сложное строение, помимо собственно клеток в ней есть волосяные фолликулы, потовые и сальные железы. При нарушении работы последних их протоки сужаются, выход секрета на поверхность затрудняется. Он скапливается внутри железы, создает идеальные условия для размножения бактерий и формирования воспаления.
Со временем в области прыща возникает отек, в этой зоне начинает активно вырабатываться коллаген. А значит, формируется более плотная ткань, поэтому запросы пациентов часто звучат так: «Как убрать рубцы постакне на лице?». Также происходит рост капиллярной сети и стимулируется работа пигментных клеток. Образуются более темные пятна, которые отличаются стойкостью.
Также факторами, провоцирующими негативные последствия угрей, являются:
Затяжная угревая сыпь
Постакне может быть следствием этого явления, с которой не получается справиться на протяжении длительного времени. Как правило, для решения этой проблемы рекомендуется сделать анализ на гормоны.
Дело в том, что рецепторы сальных желез, которые непосредственно включены в процесс формирования акне, чувствительны к мужским гормонам, андрогенам (они вырабатываются в организме и женщины, и мужчины). Увеличение их выработки приводит также к снижению содержания линолевой кислоты в сальном секрете, а вслед за этим – к надежности защитного барьера кожи.
Подобные ситуации, а значит и затяжное воспаление на поверхности эпидермиса, могут быть спровоцированы следующими факторами:
Механическое повреждение кожи
Чтобы не решать проблему, как быстро избавиться от шрамов постакне навсегда и убрать новообразования, в период обострения угревой сыпи рекомендуется избегать грубого воздействия. Выдавливание прыщей, а также механическое повреждение (часто возникающее в результате неосторожного ухода), приводит к тому, что на этом месте впоследствии формируются шрамы и пигментные пятна. Особенно это опасно для людей со смуглой кожей, а также если возраст пациента превышает 35 лет. Особенности работы желез внутренней секреции в этот период часто приводят к формированию рубцов после прыщей и угрей.
К механическому травмированию лица может приводить также неаккуратно выполненная чистка или глубокий пилинг. Эти процедуры в период обострения делать не рекомендуется.

Области локализации и как убрать постакне-пятна
Местом появления рубцов и шрамов может быть не только лицо, но и другие области тела:
Как бы то ни было, в большинстве случаев следы находятся на открытых участках тела, что ухудшает психологическое состояние пациентов. Неправильное лечение может привести к тому, что кожа сохранит неровный рельеф, на ней будут хорошо заметны места, где были воспаленные прыщи. Именно поэтому врачу важно дать исчерпывающие рекомендации, как быстро вылечить и убрать постакне на лице, как избавиться от пятен и на других частях тела, чтобы у пациента не снижалось качество жизни и нормализовался эмоциональный фон.
Последствия угревой болезни бывают нескольких типов:
Чтобы понять, как избавиться от постакне на лице и что хорошо их убирает, необходимо установить, к какому из основных видов относится именно ваша проблема. Только после этого можно составить эффективную программу комплексного лечения.
Рекомендуем
Расширенные поры
Дело в том, что это открывающиеся протоки сальных желез и проблема напрямую связана с акне. Они расширяются при гормональных сбоях, повышении жирности кожи, неправильном питании, использовании неподходящей косметики и других причинах. Дополнительным фактором, который стали выделять в последнее время, служит воздействие свободных радикалов, их содержание повышено в атмосфере больших городов. В поисках способа, как именно и можно ли вылечить постакне на лице, необходимо выяснить, по какой причине расширены поры.
Надо ли бороться с этой проблемой? Конечно. Они выглядят неэстетично, ухудшают дермальный рельеф, а кроме того, являются входными воротами для инфекций и закупориваются секретом сальных желез. Нарушаются процессы кожного дыхания и метаболизма.
Чтобы избежать расширенных пор и образования прыщей, можно вовремя проходить профессиональную чистку. Эта процедура стимулирует их сужение и нормализует работу сальных желез. С помощью нее вы перестанете думать о том, как избавиться от пятен постакне и убрать покраснения на лице с помощью косметолога.

Застойные следы
Их также называют эритемой. Они возникают в результате расширения капилляров. Как следствие, на коже формируются участки красного цвета. В некоторых случаях такие явления проходят сами, особенно если они возникают как ответ на механическое воздействие, из-за реакции на интенсивное солнце или такие же подобные факторы.
Но чаще всего с такой проблемой лучше обратиться к специалисту, так как обычно последствия такого рода стойкие и не поддаются удалению домашними средствами.
Гиперпигментация (коричневые пятна)
Образованию гиперпигментации обычно способствуют активное солнечное и механическое воздействие, например, при попытке выдавливания прыщей.
Белые угри
Проблема, как избавиться от постакне эффективно, чем можно вылечить последствия воспалений, особенно обостряется, если поражение кожи принимает вид белых угрей (милиумы).
Как правило, они локализуются в следующих областях лица:
Чаще всего милиумы появляются в периоды гормональной перестройки, в том числе в подростковом возрасте, а также во время беременности. Вторым фактором, влияющим на образование белых угрей, служит повышенная жирность.
Способы эффективно убрать рубцы постакне, как избавиться от них в этих ситуациях, должны включать изменение характера питания, грамотный подход к уходу за кожей, а также контроль гормонального фона и его своевременную коррекцию.
Рубцы
Они могут сформироваться на месте, где когда-то были прыщи. Проводились исследования, в ходе которых выяснилось, что от них страдают около 1% людей, перенесших угревую болезнь. Однако примерно седьмая часть рубцов носят обезображивающий характер, а значит, приводят к серьезным психологическим проблемам. Это состояние требует индивидуального подхода и тщательного изучения качества кожных покровов вокруг шрама. Также характер лечения зависит от стадии зрелости.
Способы избавления
Советуя, что хорошо помогает убрать следы постакне на лице, специалисты обращают внимание на необходимость комплексного подхода:
Что можно сделать дома
Чтобы избавиться от пятен, лучше всего воспользоваться советами специалистов, которые рекомендуют для домашнего ухода средства, предназначенные для рассасывания рубцов, например «Контрактубекс». Ферменты, содержащиеся в этих лекарствах, предназначены для расщепления плотных коллагеновых волокон, которые образуют ткань шрама.
А вот домашние пилинги и самостоятельная эксфолиация вряд ли дадут ожидаемый эффект. Они действуют на уровне эпидермиса, а акне – это глубинные изменения кожи, затрагивающие дерму. Именно поэтому рекомендуется обращаться к врачу для профессионального лечения постакне и выписывания нужных средств, которые должны быть рассчитаны на глубокий уход.
Какие методики лечения применяют в косметологии
Как быстро убрать постакне, пятна, рубцы и кисты? С таким запросом пациенты часто приходят к косметологу. Специалисты чаще всего рекомендуют следующие варианты лечения:
Как быстро осветлить или замаскировать
Это возможно только в том случае, если использовать эффективный комплексный подход. То есть здесь необходимо сочетать грамотный домашний уход и лечение постакне у косметолога, а также нужно принимать нужные меры профилактики.
Заметный положительный результат дают косметические и лечебные средства, включающие:
Однако применять их надо с осторожностью. Кожа с послеугревыми рубцами чувствительная, нуждается в деликатном и грамотном уходе, активные компоненты косметики могут только усугубить ситуацию. В частности, важно помнить, что ретинол чувствителен к воздействию ультрафиолета и его нельзя применять, если вы планируете выходить на солнце. Именно поэтому не рекомендуется избавляться от этой проблемы самостоятельно, а надо делать это под наблюдением и контролем врача.
Могут ли пятна пройти самостоятельно
Как быстро убрать следы постакне, и могут ли они исчезнуть без какой-либо помощи? Такой вопрос задают многие пациенты, которые впервые сталкиваются с этой проблемой. Важно помнить, что рубцовые и пигментные образования на коже нельзя оставлять без внимания, надо обязательно пройти лечение. Самостоятельно они не проходят, а без нужной терапии ситуация может только ухудшиться. Поэтому рекомендуем прийти на консультацию к дерматологу и в случае необходимости пройти обследование.
Кандидоз: симптомы и схема лечения
Кандидоз – инфекционное заболевание, вызванное дрожжеподобными грибами, принадлежащими к роду Candida. Кандида входит в нормальную микробную флору организма даже у совершенно здоровых людей и размножается, не причиняя никакого вреда. При появлении благоприятных условий грибок начинает размножаться и провоцирует развитие различных нарушений.
Кандидоз включает в себя различные типы инфекций, начиная от самого поверхностного и заканчивая системным уровнем. Поверхностные инфекции, вызванные Candida, ответственны за местное воспаление, которое часто связано с сильным дискомфортом. Редкие, но более опасные системные инфекции, которые могут стать причиной таких осложнений, как абсцессы легких, эндокардит или менингит.
Виды кандидоза
Защитные функции организма, естественная микрофлора кишечника и влагалища в норме ингибируют рост Candida albicans. Как правило, при этом не возникает неприятных симптомов, которые указывают на его присутствие в организме. Грибок активизируется, когда сопротивление организма снижается.
Таблица – Виды кандидоза, причины и симптомы
незащищенные половые акты;
использование полотенец или белья инфицированного человека;
дисбаланс вагинальной или кишечной бактериальной флоры;
мытье интимных мест агрессивными средствами;
использование слишком плотного или нейлонового нижнего белья;
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах.
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки.
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой.
признаки тяжелой интоксикации;
повышение температуры тела;
сильные боли в животе;
жидкий стул с примесями крови.
Диагностика кандидоза
Молочница во рту у взрослых и детей диагностируется только при сочетании характерных клинических проявлений и положительных дополнительных результатов обследования. При поражении гениталий проводятся соответствующие исследования в кабинете уролога и гинеколога.
Лечение кандидоза
Предлагаем список эффективных препаратов для лечения кандидоза. Рейтинг составлен на основе безопасности лекарственных средств и соотношения цена-качество. Предварительная консультация с врачом – залог скорейшего выздоровления.
№1 – «Флуконазол» (Озон ООО и Оболенское ФП, Россия).
Противогрибковый препарат, которое является селективным ингибитором образования стеролов в клеточных структурах возбудителя. Назначается для проведения системного лечения кандидоза у мужчин и женщин при тяжелых формах микозов.
Производитель: Оболенское ФП, Россия
№2 – «Мирамистин» (Инфамед, Россия).
Антисептический раствор для местного применения. Обладает широким спектром действия, подавляя госпитальные штаммы, устойчивые к антибиотикам. Выпускается во флаконах по 50, 150 и 500 мл.
Производитель: Инфамед ООО, Россия
№3 – «Пимафуцин» (Astellas Pharma Inc., Нидерланды).
Вагинальные суппозитории (макролидный антибиотик), обладающие противогрибковым действием. Назначается в гинекологии для местного применения.
Производитель: Astellas Pharma Inc. [Астеллас Фарма], Нидерланды
№4 – «Флюкостат» (Фармстандарт-Лексредства, Россия).
Противогрибковый препарат на основе флуконазола. Назначается при осложненных или генерализованных формах заболевания, преимущественно для лечения кандидоза кишечника. Выпускается в упаковке по 1, 2 и 7 (производитель: Вертекс, Россия) капсул.
Производитель: Фармстандарт-Лексредства, Россия
№5 – «Экзодерил» (Sandoz, Австрия).
Раствор для наружного применения на основе нафтифина гидрохлорида. Эффективен против грамположительных и грамотрицательных микроорганизмов, вызывающих бактериальные инфекции.
Производитель: Sandoz [Сандоз], Австрия
№6 – «Дифлюкан» (Pfizer, Франция).
Противогрибковые капсулы, разработанные на основе флуконазола. Триазольное средство обладает высокой активностью против большинства возбудителей грибковых инфекций.
Производитель: Pfizer [Пфайзер], Франция
№7 – «Микодерил» (ФармЛек, Россия).
Противогрибковый раствор, содержащий нафтифина гидрохлорид. Используется для лечения кандидоза кожи, слизистых и ротовой полости
Производитель: Фармстандарт-Лексредства, Россия
№8 – «Ламизил» (Novartis Pharma, Швейцария).
Крем для наружного применения на основе тербинафина гидрохлорида. Назначается при дрожжевых инфекциях кожи, паховых складок и разноцветного лишая.
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
Профилактика развития кандидоза
Воспаление лимфоузлов
Содержание статьи:
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
Причины патологии
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Источники статьи: