Чем лечить пурпура майокки
Синонимы синдрома Майокки. Пурпура Majocchi. Кольцевидная телеангиэктатическая пурпура (purpura teleangiektodes annularis). Кольцевидная фолликулярная телеангиоэктазия.
Определение синдрома Майокки. Редкая форма капилляро-эктатической пурпуры, относится к геморрагическим синдромам.
Автор. Majocchi Domenico — итальянский дерматолог, Болонья, 1849—1929. Заболевание было впервые описано в 1896 г.
Симптоматология синдрома Майокки:
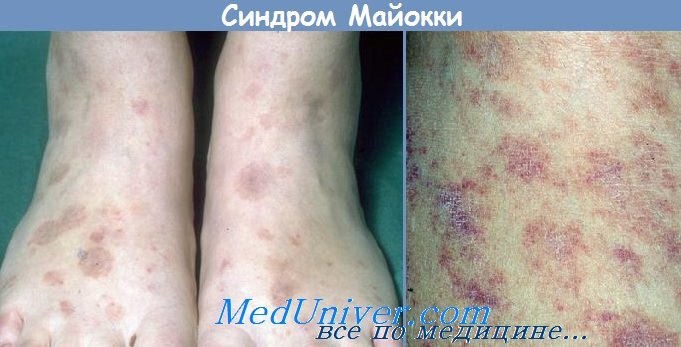
1. Точечные и кольцевидные, в основном симметрично расположенные капиллярные эктазии и телеангиэктазии розоватого цвета. Преимущественная локализация — голени, но могут поражаться и другие отделы кожного покрова.
2. Позднее в области капиллярных эктазий развиваются геморрагии и разрушение кровяного пигмента в тканях (отложения гемосидерина). Очаги поражения окрашены в цвет от красного до коричневого. Часто развиваются кольцевидная форма высыпаний и поверхностная атрофия в центре сыпного элемента.
Этиология и патогенез синдрома Майокки. Функциональные расстройства периферического кровообращения? Часто обнаруживают высокое артериальное давление и атеросклероз, функционально благоприятствующие сужению периферических кровеносных сосудов (Gottron). Разрешающими факторами могут быть все заболевания, приводящие к сужению малых периферических артерий. В основе синдрома может быть повышенная капиллярная проницаемость и ломкость капилляров.
Дифференциальный диагноз синдрома Майокки. S. Schamberg (см.). S. Werlhof (см.). S. Schoenlein—Henoch (см.). S. Waldenstrom I (см.). Септические кровоизлияния в кожу. Цинга. Гемофилия. Узелковый периартериит (S. Kussmaul— Meier, см.). Кровоизлияния в кожу и слизистые оболочки при инфекционных заболеваниях, септическом эндокардите, циррозе печени. S. Osier I (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
МАЙОККИ БОЛЕЗНЬ
МАЙОККИ БОЛЕЗНЬ (D. Majocchi, итал. дерматолог, 1849 —1929; син. кольцевидная телеангиэктатическая пурпура) — редкий дерматоз, относящийся к гемосидерозам кожи.
Описан Майокки в 1895 г.
Этиология неясна; придают значение сердечно-сосудистой патологии (гипертензия), инфекционно-токсическим факторам (хрон, тонзиллит, туберкулез), эндокринным нарушениям (сахарный диабет), нарушению обмена (подагра), травмам (давление, трение одеждой).
Патогистология
Эпидермис несколько истончен. В сосочковом слое дермы наблюдается появление значительного количества новообразованных капилляров, расширение их просвета, отечность стенок, пролиферация эндотелия, диапедез эритроцитов, отложение гемосидерина в периваскулярной ткани и гистиоцитах. Фибриноидные изменения соединительной ткани отсутствуют. При капилляроскопии обнаруживается аневризматическое расширение капиллярных петель и замедление в них кровотока.
Клиническая картина
Наблюдается преимущественно у мужчин молодого возраста. В развитии заболевания выделяют три стадии.
1. Стадия телеангиэктазий характеризуется возникновением вокруг волосяных фолликулов нескольких сгруппированных пятнышек величиной от точки до 0,5 см в диаметре, ярко красного цвета, обусловленных расширением капилляров, образованием телеангиэктазий и мельчайших геморрагий (при надавливании пятна полностью не бледнеют).
2. Геморрагически-пигментная стадия отличается образованием значительного числа точечных кровоизлияний. Очаги поражения увеличиваются за счет слияния этих кровоизлияний; одновременно они разрешаются в центре, приобретая характерную форму незамкнутого кольца, достигающего в диаметре нескольких сантиметров.
3. Стадия атрофии наиболее выражена в центре пятен, где кожа приобретает бледно-желтую окраску, становится блестящей, истонченной, отверстия волосяных фолликулов сглаживаются.
Один или несколько очагов поражения локализуются преимущественно на коже голеней, в области лодыжек, реже на ягодицах, пояснице; иногда процесс принимает распространенный характер. Субъективных ощущений в очагах поражения не отмечается. Течение М. б. обычно длительное, от нескольких месяцев до нескольких лет, с тенденцией к постепенному разрешению кожных проявлений; возможно подострое развитие дерматоза.
Диагноз ставится на основании данных клинической картины заболевания.
Дифференциальный диагноз следует проводить с другими формами гемосидероза кожи: с болезнью Шамберга (см. Шамберга болезнь). при к-рой кольцевидные очаги не образуются; с дугообразной телеангиэктатической пурпурой, отличающейся развитием замкнутого очага поражения; с гемосидерозом при варикозном расширении вен (см. Гемосидероз кожи); с лекарственными сыпями (см. Токсикодермии).
Лечение и Прогноз
Лечение. Проводится лечение основного заболевания. Показаны препараты кальция, витамины С, Р. При ограниченных формах заболевания рекомендуются повторные аппликации или массаж снегом угольной к-ты, орошение хлорэтилом, мази с кортикостероидами.
Библиография: Аствацатуров К. Р. и Казаков В. И. Purpura annularis te-leangiectodes Majochi и ее отношение к болезни Schamberg’a, Вен. и дерм.-, № 12, с. 1107, 1927, библиогр.; Шапошников О. К. и Деменкова Н.Б. Сосудистые поражения кожи, Л., 1974, библиогр.; М а j о с с h i D. Purpura annularis teleangiectodes «Teleangiectasia folli-cularis annulata», Arch. Derm. Syph (Berl.), Bd 43-44, S. 447, 1898.
Пурпура пигментная хроническая
Пурпура пигментная хроническая является хроническим дермальным капилляритом, поражающим сосочковые капилляры. В зависимости от клинических особенностей выделяют несколько типов.
Симптомы Пурпуры пигментной хронической:
Телеангиэктатический тип. В большинстве случаев накожные проявления заболевания представляют собой своеобразные пятна-медальоны. Они имеют такой вид за счет того, что их центр в основном образован из участков кистозных расширений капилляров небольших размеров, а по периферии расположены пятна кровоизлияний.
Лихеноидный тип. Назван так потому, что при этой разновидности заболевания на теле больного в большом количестве практически во всех местах расположены мелкие узелки, которые имеют блестящую поверхность и цвет практически здоровой кожи. Такие образования чаще всего присутствуют не в отдельности, а сочетаются с множественными участками мелких подкожных кровоизлияний, пятнами буровато-желтого цвета, содержащими гемосидерин, иногда могут возникать мелких размеров участки кистозно-расширенных капилляров.
Экзематоидный тип. По сути, при данной форме патологии очаги поражения на коже имеют тот же вид, что и при петехиальной разновидности: свежие участки кровоизлияний в сочетании со старыми, содержащими гемосидерин. Однако при экзематоидном типе эти очаги сочетаются с проявлениями, характерными для экземы: участки отеков, узелки, пузырьки, небольшие корочки. Все это сопровождается зудом кожи в области патологических образований, что в конечном итоге и приводит больного в клинику.
Диагностика Пурпуры пигментной хронической:
Местами сосудистая стенка отмирает, что хорошо видно при микроскопическом исследовании. Если образуются такие участки омертвения и язвы, то в этом случае всегда появляются и тромбы, так как целостность сосудистой стенки является основным фактором, препятствующим процессу тромбообразования. При этом в качестве своеобразной защитной реакцией является сильное разрастание уцелевшего внутреннего слоя сосудистой стенки. Оно может быть настолько выраженным, что полностью перекрывает просвет самого сосуда, значительно затрудняя кровоток.
Иногда на стенках сосудов могут образовываться и узелки, при этом микроскопическая картина значительно изменяется. Появляется большое количество различных клеток гигантских размеров.
Лечение Пурпуры пигментной хронической:
К каким докторам следует обращаться если у Вас Пурпура пигментная хроническая:
Грибковые инфекции кожи: диагностика и лечение
Грибковые инфекции кожи: диагностика и лечение
Эти микроскопические грибки вызывают наиболее распространенные грибковые инфекции кожи — грибок стопы (Tinea pedis), грибок стопы (Tinea cruris), грибок головы (Tinea capitis), грибок ногтей (Tinea unguium), грибок тела (Tinea unguium). Tinea corporis). Грибок тела появляется на паху, лице, волосистой части головы или бороде.
Чаще всего грибковая инфекция дерматофитов поражает поверхностный слой кожи, доходя только до эпидермиса. Иногда дерматофиты поражают также волосяные фолликулы, дерму, тогда эту инфекцию называют гранулемой Майокки. Грибковая инфекция головы и бороды повреждает волосы, но не их фолликулы.
Грибковая инфекция головы
Грибковая инфекция головы
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибковая-инфекция-головы.jpg?fit=450%2C253&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибковая-инфекция-головы.jpg?fit=900%2C506&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/%D0%93%D1%80%D0%B8%D0%B1%D0%BA%D0%BE%D0%B2%D0%B0%D1%8F-%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D1%8F-%D0%B3%D0%BE%D0%BB%D0%BE%D0%B2%D1%8B.jpg?resize=900%2C506&ssl=1″ alt=»Грибковая инфекция головы» width=»900″ height=»506″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибковая-инфекция-головы.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибковая-инфекция-головы.jpg?resize=450%2C253&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибковая-инфекция-головы.jpg?resize=768%2C432&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Грибковая инфекция головы
Грибковые инфекции, вызванные дерматофитами, можно заподозрить на основании клинических признаков, но для подтверждения диагноза также рекомендуются диагностические тесты, поскольку другие кожные заболевания могут вызывать очень похожие симптомы.
Инфекцию диагностируют с помощью гидроксида калия (КОН), культивирования грибковых культур или теста на дерматофиты. Если кожная дерматофитная инфекция не распознается и для начального лечения назначается кортикостероидная мазь, клинические симптомы меняются. Тогда бывает трудно распознать грибковую инфекцию, а сама болезнь продолжает прогрессировать и может достигать более глубоких слоев кожи, дермы, волосяных фолликулов. У больных появляется эритема, перхоть, исчезает сыпь.
Грибковые инфекции дерматофитов могут одновременно преобладать на нескольких участках (например, грибок стопы и паха, грибок стопы и ногтей). Пациента необходимо тщательно обследовать с головы до пят, кожу, волосы и ногти. Некоторые пациенты с грибковыми кожными инфекциями, вызванными дерматофитами, могут испытывать вторичную кожную реакцию вдали от очага инфекции. Это приводит к иммунологической реакции на грибковую инфекцию.
Для лечения используются противогрибковые препараты местного или системного действия:
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/%D0%93%D1%80%D0%B8%D0%B7%D0%B5%D0%BE%D1%84%D1%83%D0%BB%D1%8C%D0%B2%D0%B8%D0%BD.jpg?resize=900%2C600&ssl=1″ alt=»Гризеофульвин» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Гризеофульвин.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Гризеофульвин
Совместное применение противогрибковых препаратов с кортикостероидами средней и тяжелой степени может быть эффективным и может облегчить симптомы поверхностной дерматофитной инфекции кожи, но не рекомендуется, поскольку кортикостероиды не являются необходимыми для успешного лечения заболевания и могут вызывать атрофию кожи (2). Сообщалось, что такое лечение (противогрибковые препараты в сочетании с кортикостероидами) было совершенно неэффективным (3–5).
Иммуносупрессивные состояния являются одним из факторов риска развития грибковых инфекций, вызванных дерматофитами, что затрудняет их лечение и повторение инфекции после излечения. Пациента с трудноизлечимой дерматофитной инфекцией следует обследовать на иммунодефицитные заболевания.
В этой статье мы обсудим наиболее частые дерматофитные кожные инфекции, их симптомы, диагностику и лечение.
Грибок стопы: диагностика и лечение
Грибок стопы (Tinea pedis) — наиболее частая дерматофитная инфекция. Грибок стопы может возникать между пальцами ног, развиваться при гиперкератозе или везикобулезе, а в очень редких случаях может вызывать язвенное повреждение кожи.
Обычно грибок стопы преобладает между пальцами ног, часто грибок ногтя и стопы (паха) развивается вместе. Грибок стопы чаще всего диагностируется у взрослых (особенно у молодых мужчин). Подсчитано, что у 70% грибок стопы будет развиваться на протяжении всей жизни. человек. Грибок стопы вызывается дерматофитами Trichophyton rubrum, Trichophyton interdigitale и Epidermophyton floccosum. Заражение чаще всего происходит при ходьбе босиком в кабинках для переодевания, саунах или бассейнах при прямом контакте с патогенами.
Пациенты с грибком стопы между пальцами ног обычно жалуются на сильный зуд, перхоть между пальцами ног, покраснение кожи. Грибок чаще распространяется под подошвой, реже повреждается тыльная сторона стопы. В частности, между третьим и четвертым пальцами возникают трещины, которые могут быть очень болезненными. Менее распространенной формой заболевания является грибок ногтей на ногах вместе с язвами, когда следует подозревать вторичную бактериальную инфекцию.
Грибок гиперкератоза стопы (также называемый грибком мокасинового типа) проявляется в виде диффузного гиперкератоза подошв, латеральных и медиальных поверхностей стопы. Кожа чешуйчатая, всегда присутствует эритема.
Грибок гиперкератоза стопы
Грибок гиперкератоза стопы
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибок-гиперкератоза-стопы.jpg?fit=450%2C223&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибок-гиперкератоза-стопы.jpg?fit=900%2C446&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/%D0%93%D1%80%D0%B8%D0%B1%D0%BE%D0%BA-%D0%B3%D0%B8%D0%BF%D0%B5%D1%80%D0%BA%D0%B5%D1%80%D0%B0%D1%82%D0%BE%D0%B7%D0%B0-%D1%81%D1%82%D0%BE%D0%BF%D1%8B.jpg?resize=900%2C446&ssl=1″ alt=»Грибок гиперкератоза стопы» width=»900″ height=»446″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибок-гиперкератоза-стопы.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибок-гиперкератоза-стопы.jpg?resize=450%2C223&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Грибок-гиперкератоза-стопы.jpg?resize=768%2C381&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Грибок гиперкератоза стопы
Воспалительный или пузырчатый грибок стопы болезнен, проявляется сильным зудом, волдырями и волдырями на коже, которые могут лопнуть. Эти поражения сопровождаются выраженной эритемой. Чаще всего травмируется медиальная сторона стопы.
Основные методы диагностики — исследование царапин на коже после окрашивания КОН. Микроскопическое исследование царапин кожи, окрашенных KOH, на которых видны сегментированные гифы мицелиальных грибов, помогает отличить грибок стопы от негрибкового заболевания стопы, а в случае инфекции Candida виден кластерный грибок с псевдогифией.
При везикулярной болезни везикулы используют для микробиологических исследований (посев на специальной среде). В случае образования язв, трещин на коже следует взять мазок и исследовать культуру на вторичную бактериальную инфекцию.
Взятие мазка при грибке стопы
Взятие мазка при грибке стопы
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?fit=450%2C279&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?fit=887%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/%D0%92%D0%B7%D1%8F%D1%82%D0%B8%D0%B5-%D0%BC%D0%B0%D0%B7%D0%BA%D0%B0-%D0%BF%D1%80%D0%B8-%D0%B3%D1%80%D0%B8%D0%B1%D0%BA%D0%B5-%D1%81%D1%82%D0%BE%D0%BF%D1%8B.jpg?resize=900%2C558&ssl=1″ alt=»Взятие мазка при грибке стопы» width=»900″ height=»558″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?resize=450%2C279&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?resize=887%2C550&ssl=1 887w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Взятие-мазка-при-грибке-стопы.jpg?resize=768%2C476&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Взятие мазка при грибке стопы
В клинической практике грибок стопы можно заподозрить исключительно на основании признаков и типа поражения, но рекомендуется подтвердить диагноз клиническими испытаниями, поскольку симптомы грибковой инфекции могут быть аналогичны другим дерматологическим заболеваниям — кандидозной инфекции пальцев рук, атопическому дерматиту.
Основные цели лечения — облегчить симптомы (зуд и боль), снизить риск вторичных бактерий и остановить дальнейшее распространение грибковой инфекции как на пациента, так и на окружающих.
Противогрибковые препараты местного действия назначают 1-2 раза в день и продолжение лечения не менее 4 недель. Пациенты, нуждающиеся в системной терапии, получают итраконазол (250 мг 2 раза / сут в течение 1 недели) и тербинафин (250 мг 1 раз / сут в течение 1 недели) 2 недели) или флуконазол (150 мг 1 неделю в неделю в течение 2-6 недель).
Противогрибковые препараты местного действия
Противогрибковые препараты местного действия
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/%D0%9F%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%B3%D1%80%D0%B8%D0%B1%D0%BA%D0%BE%D0%B2%D1%8B%D0%B5-%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%80%D0%B0%D1%82%D1%8B-%D0%BC%D0%B5%D1%81%D1%82%D0%BD%D0%BE%D0%B3%D0%BE-%D0%B4%D0%B5%D0%B9%D1%81%D1%82%D0%B2%D0%B8%D1%8F.jpg?resize=900%2C599&ssl=1″ alt=»Противогрибковые препараты местного действия» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/09/Противогрибковые-препараты-местного-действия.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Противогрибковые препараты местного действия
Гризеофульвин также можно использовать для лечения грибка стопы, но он не так эффективен, как другие системные противогрибковые препараты, и требует более длительного лечения (1000 мг / день в течение 4-8 недель или 660 или 750 мг / день в течение 4-8 недель).
Помимо местных противогрибковых препаратов пациентам с гиперкератозом можно назначать слабые растворы салициловой кислоты (1). Повязку, смоченную этим продуктом, следует наложить на пораженные участки и удерживать в течение 2–0 минут, повторяя процедуру 2–3 раза в день.
Грибок тела: диагностика и лечение
Tinea corporis — дерматофитическая инфекция кожи
Tinea corporis — дерматофитическая инфекция кожи
Инфекция чаще всего возникает после прямого контакта кожи с больным грибком тела, может передаваться от животных или инфекция может распространяться на самого пациента из других мест, если у него есть грибок на голове, ногах или других областях. Взрослые могут заразиться грибком тела T.tonsurans от детей с грибком головы, который часто вызывается этим возбудителем. Инфекция M. canis передается от больных кошек или собак. Возможны вспышки грибка тела у юных спортсменов, много контактирующих с другими спортсменами (баскетболистами, борцами и т. д.),
Клиническими признаками грибка на теле являются зудящие, круглые или овальные, эритематозные, шелушащиеся бляшки, эксцентрично распространяющиеся. По мере прогрессирования болезни середина сыпи становится немного светлее, а края выступают вперед. Формируются круглые кольцевые пластины.
Эти бляшки могут сливаться и образовываться волдыри. Инфекции у животных, особенно у молодых котят и щенков, более тяжелые и преимущественно воспалительные. В случае широко распространенной сыпи следует учитывать возможность иммунодефицитного заболевания (например, ВИЧ-инфекции) или диабета.
Основной метод диагностики — исследование кожных царапин с помощью раствора КОН. Дерматофиты представляют собой сегментированные нитчатые гифы. Для анализа необходимо взять срезки кожи с наиболее активного очага заболевания — края круглой пластины.
Причина подострой красной волчанки идиопатическая, она может быть связана с системной красной волчанкой или с применением некоторых лекарственных препаратов. Заболевание проявляется на подверженных воздействию солнечных лучей участках тела в виде круговых эритематозных бляшек перхоти.
Круговая гранулем а — доброкачественный воспалительный дерматоз. Его клинические признаки — одна или несколько эритематозных кольцевых бляшек на конечностях, но перхоть отсутствует. Центробежная циркулярная эритема — воспалительное заболевание кожи неизвестной причины, также проявляющееся кольцевидными эритематозными бляшками.


