Рубец роговицы глаза и методы его лечения
Автор:

Клиническая картина
Развитие соединительнотканных рубцов является исходом практически всех кератитов и многих вышеперечисленных заболеваний и состояний.
Диагностика
Для диагностики рубца роговицы малой интенсивности, требуется проведение биомикроскопии, определение остроты зрения, тонометрия, УЗИ глаза. Интенсивные рубцы, образующие бельма, визуализируются при обычном офтальмологическом осмотре.
Лечение рубцов роговицы
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
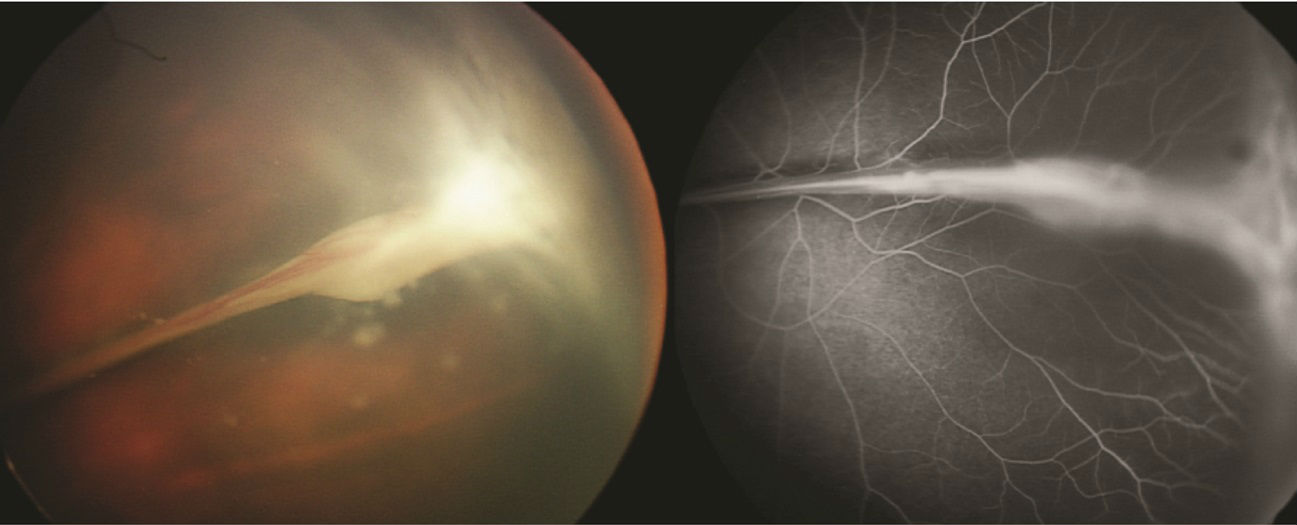
Пролиферативная витреоретинопатия является заболеванием, патологический процесс которого сопровождается разрастанием фиброзной ткани. Это образование рубцов, которое происходит на поверхности сетчатки и в ее толще, с вовлечением стекловидного тела.
Причины возникновения
Специалисты подразделяю пролиферативную витреоретинопатию на первичную, если признаки патологии выявляются без связи с какими-либо предрасполагающими болезнями или травмами глаз, и вторичную, которая возникла на фоте патологического состояния глаза. Особенно часто, вторичная пролиферативная витреоретинопатия развивается из-за разрывов или отслойки сетчатки, травм (обычно проникающих) глаза с повреждением сетчатки и стекловидного тела, а также серьезных и масштабных полостных офтальмологических хирургических вмешательств. Также причиной заболевания называют сахарный диабет и некоторые другие системные болезни.
Лазеркоагуляция абсолютно безболезненна, так как выполняется под локальной капельной анестезией. Проводится она амбулаторно, в положении сидя и продолжается всего 10-15 минут. Однако выполнение процедуры требует от пациента некоторых предварительных действий и последующего соблюдения ряда обязательных мер.
Проявления и симптомы
Процесс пролиферации сопровождается локальным утолщением ткани сетчатки, возникают фиброзные мембраны, которые со временем становятся морщинистыми, образуя складки сетчатки. Складки на сетчатке и непрекращающиеся тракции со стороны стекловидного тела, делают возможной отслойку сетчатой оболочки. А ее развитие, еще более усиливает процесс пролиферации.
Возникшие из-за пролиферативного процесса отслойки сетчатки, отличаются тяжестью и постоянным прогрессированием. Даже после хирургического лечения, не исчезает высокий риск рецидива. Но, если хирургическое лечение полностью отсутствует, заболевание может стать причиной полной слепоты и субатрофии глаза.
Субатрофия глазного яблока проявляется уменьшением его в объеме, непрекращающимися внутренними воспалительными реакциями. Ее наличие в глазу связано с высоким риском возникновения симпатической офтальмии, когда в патологический процесс вовлекается здоровый парный глаз.
В некоторых случаях фиброзные изменения локализуются в наружном слое сетчатки – на внутренней пограничной мембране. Вследствие этого, мембрана утолщается и также сокращается с течением времени. Данное состояние получило название эпиретинального фиброза. При соответствующих изменениях в центральной зоне сетчатки, развивается локальный отек, из-за чего острота зрения снижается, окружающие предметы видятся искаженными, перед глазом может возникать темное пятно.
Диагностика
Для выявления пролиферативной витреоретинопатии, требуется проведение полного офтальмологического осмотра. Особое внимание, при этом, врач обращает на состояние глазного дна. Для ранней диагностики заболевания, при подозрении на него, часто назначается оптическая когерентная томография. Она дает возможность оценить выраженность структурных изменений сетчатой оболочки, динамику процесса.
Лечение
Диагностика невыраженных пролиферативных изменений, локализованных в центральной зоне сетчатки требует длительного динамического наблюдения патологического процесса. Повторные офтальмологические осмотры желательно сопровождать ОКТ-исследованием.
Хирургическое лечение необходимо только в случае явного прогрессирования заболевания, при котором происходит серьезное снижение зрительных функций. В этом случае назначается операция витрэктомия, в ходе которой удаляется внутренняя пограничная мембрана. Ее удаление повышает риск послеоперационного усиления синдрома пролиферации с развитием рецидивов, большего снижения зрительных функций.
Если возникает отслойка сетчатки, витрэктомию выполняют с удалением измененного стекловидного тела и фиброзных мембран. Затем сетчатку расправляют, введением внутрь силиконового масла. Спустя месяц, масло из полости стекловидного тела удаляется, а на его место закачивается физиологический раствор.
После операции назначаются противовоспалительные препараты для снижения выраженности воспаления, устранения риска последующего рецидива.
Лечение пролиферативной витреоретинопатии требует большого клинического опыта врача и высокого мастерства офтальмохирурга. Ретинологами и хирургами нашей клиники накоплен огромный опыт успешного лечения данного заболевания. Благодаря наличию новейшей аппаратуры, у нас применяют самые передовые хирургические методы, позволяющие добиваться хороших результатов даже в самых трудных и запущенных случаях. А индивидуальный подход к каждому пациенту, гарантирует оказание медицинских услуг в соответствии с высокими мировыми и европейскими стандартами.
Патологии роговицы: причины, симптомы, лечение
Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Что делать, если поцарапал роговицу?
Царапина на роговице – одна из самых часто встречаемых травм глаза. Роговица представляет собой прозрачную переднюю поверхность глаза. При травмировании роговицы нарушается целостность эпителия роговицы – защитного внешнего слоя. Это самая настоящая открытая рана, куда может попасть инфекция. Именно по этой причине при подозрении на царапину роговицы важно сразу обратиться за медицинской помощью.
Как возникают царапины на роговице?
Повредить роговицу проще простого. Получить царапину можно от любого, даже мельчайшего предмета, или в процессе вполне безобидной деятельности. Можно поцарапаться о ветку куста, лист бумаги, кисточку для макияжа. Ваш глаз может пострадать во время спортивной игры, или игры с домашним животным, да и просто вы можете неудачно почесать глаз.
Это может быть даже ненастоящая травма: просто в глаз попал песок, пыль и прочие мелкие частицы. Попала песчинка в глаз, вы почесали – вот вам и ранка на роговице.
Вероятность получить царапину на роговице возрастает, если вы страдаете от сухости глаз. Особенно если вы регулярно просыпаетесь с ощущением сухости в глазах. Если глаза страдают от недостатка влажности во время сна, роговица может прилипнуть к веку. Поутру вы открываете глаза, и веки разрывают эпителий роговицы. Вот так запросто «на ровном месте» вы получаете болезненную ссадину.
Существует такая иллюзия, что контактные линзы защищают роговицу от различного рода травм. Но на самом деле контактные линзы даже могут спровоцировать повреждение нежного слоя, особенно если вы долго их носите и не соблюдаете правила ухода и эксплуатации.
Симптомы царапины на роговице
Роговицу можно смело назвать самой чувствительной частью организма, по этой причине даже маленькая ранка будет доставлять много боли. Вам будет казаться, что в глазу не просто соринка, а самое настоящее «бревно с сучками».
При травматизации роговицы вы ощутите резкий дискомфорт, глаза покраснеют и станут очень чувствительны к свету. Глаза начинают очень сильно слезиться, вас не будет покидать ощущение, что в глаз что-то попало. Некоторые люди жалуются на то, что у них начинает болеть голова или появляется тупая боль в глазу, и возникают проблемы со зрением. Может начаться нервный тик, ощущаться подташнивание.
Так что если вы подозреваете, что поранили роговицу и испытываете некоторые из этих симптомов – вам пора за срочной медицинской помощью.
Чем грозит царапина на роговице?
Если вы чувствуете, что в глаз что-то попало, вы инстинктивно начинаете тереть глаз, но делать так не стоит – вы усугубите проблему, если инородное тело все еще в глазу. В ранку попадают бактерии, и может начаться воспалительный процесс, возрастает риск получить инфекционное заболевание.
Еще один частый совет при попадании соринки в глаз – промыть глаза проточной или бутилированной водой. Но это совет из числа вредных и опасных для здоровья. В любой, в том числе бутилированной воде, живут микроорганизмы, например, такие как Acanthamoeba. Если эти амебы попадают в глаз, да еще и с поцарапанной роговицей, то может развиться очень серьезное заболевание с угрозой потери зрения. Так что лучше промывать глаза стерильным физиологическим раствором для промывания глаз или многоцелевым раствором для контактных линз.
Если вы промыли глаз, но симптомы не прошли, тогда стоит бежать за врачом, чтобы не усугубить состояние.
Для диагностирования царапины на роговице, врач закапает вам в глаза специальные обезболивающие капли, чтобы можно было провести диагностику на открытом глазу. Другой вид глазных капель поможет доктору оценить степень истирания при осмотре глаза синим светом и под особым микроскопом, который именуется щелевой лампой.
С глаза берется мазок на посев, чтобы выявить наличие инфекции.
Как лечить царапину на роговице?
Лечение зависит от тяжести травмы и причины. Если царапина мелкая, тогда врач выпишет вам смазывающие капли без консервантов. Такие капли увлажняют поверхность глаза и гарантируют комфорт в то время, как глаз будет заживать естественным путем.
Для лечения мелких царапин иногда рекомендуют использовать глазные капли с антибиотиками, чтобы во время заживления в глазу не распространилась инфекция. Если ранка на роговице неглубокая, она заживет быстро, на это уйдет всего пара-тройка дней.
В некоторых случаях придется прибегнуть к мази с антибиотиком, которую закладывают в глаз на некоторое время, иногда рекомендуют использовать стероид для уменьшения воспаления и что-то для облегчения боли и чувствительности к свету. Если царапина глубокая, то она может заживать достаточно длительное время, а кроме того может образоваться рубец, который может оказывать влияние на зрение.
В особых случаях используют бандажные контактные линзы. Такие линзы продаются только по рецепту и используются вместе с каплями. Эти линзы обеспечивают обезболивающий эффект и ускоряют процесс заживления.
Обычные контактные линзы в случае повреждения роговицы не помогут, и даже могут стать причиной развития инфекции, так что от них на некоторое время стоит отказаться. О том, когда можно надевать привычные контактные линзы, вам сообщит окулист. Повторный визит к офтальмологу обычно назначают спустя сутки после первичного обращения.
Если приступить к лечению царапины незамедлительно, то вполне возможно избежать серьезных проблем со зрением. Но если рана глубокая, да еще и в центре роговицы, тогда может остаться шрам, а острота зрения снизится.
Очень опасно оставить без своевременного лечения глубокую царапину – на ее месте может появится язва роговицы, которая может спровоцировать потерю зрения. Особенно опасны царапины вследствие травмирования органическими веществами. Они провоцируют изъязвление роговицы.
Всегда прислушивайтесь к советам вашего доктора и не пропускайте визиты. Может случиться так, что заживление идет не по плану и может появиться эрозия роговицы и прочие осложнения.
Как защитить роговицу глаза от появления царапин?
Бережное отношение к глазам – вот самая главная мера предосторожности, которая поможет уберечь роговицу от повреждения.
При проведении строительных, сварочных работ не забывайте надевать защитные очки или предохранительные очки. Если при проведении работ образуются мелкие частицы, или искры, глаза требуют особо тщательной защиты. Защитные очки могут пригодиться также при занятиях спортом, проведении работ на улице (стрижка травы), использовании электроинструментов.
Очень важно правильно пользоваться контактными линзами. Нужно знать, в течение какого периода времени их можно носить, как ухаживать, какие растворы использовать, а также как их утилизировать. Окулист даст вам необходимые советы по поводу того, как использовать линзы без вреда для здоровья.
В случае, когда роговица истирается вследствие сухости глаз, стоит получить консультацию офтальмолога. Он подскажет, как правильно и какими средствами стоит поддерживать увлажненность глаз.
Язва роговицы: симптомы, причины, лечение
Роговица — наружная оболочка глазного яблока, отделяющая его внутреннюю часть от внешней среды. Она чрезвычайно устойчива к влиянию химических веществ, высоких и низких температур, физических воздействий, но иногда подвергается локальному разрушению, в результате чего на ее поверхности формируется глубокая, проникающая глубже двух поверхностных слоев ранка. Именно она известна в офтальмологии как язва роговицы глаза. Чтобы понять, насколько опасна патология, стоит разобраться, что такое язва роговицы, каким образом поверхностное повреждение глазного яблока влияет на зрение.
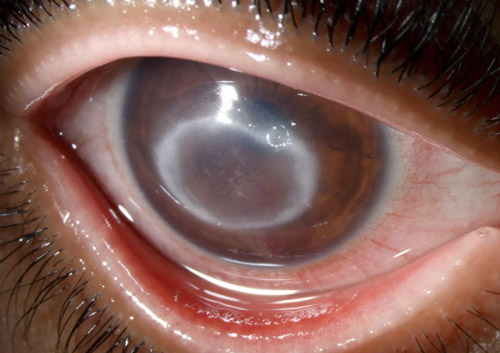
Что такое язва роговицы?
Структура роговицыглаза представлена пятью слоями, плотно спаянными друг с другом. Ближе к внутренней части органа располагается слой эндотелия, граничащего со стекловидным телом, затем идут десцеметовый слой, строма, боуменова оболочка и пласт, состоящий из нескольких слоев плоского эпителия. Вместе они образуют роговой слой — своеобразную «бронированную» ткань, свободно пропускающую кислород и лучи света, но блокирующую агрессивные химические соединения, тепловые и иные виды волн.
Под язвой роговицы в офтальмологии понимают локальный разрыв эпителиальной оболочки с распространением очага деструкции сквозь боуменову оболочку до стромы и глубже.
Более поверхностные разрушения, локализованные только в слое эпителия, относятся к эрозивным повреждениям. Так как роговица является первым «фильтром», который преломляет световой поток, попадающий внутрь глаза, язва существенно отражается на качестве зрения.
Несмотря на небольшие размеры, эпителизацияязвы роговой оболочки крайне затруднена. Эта разновидность деструктивногопроцесса редко распространяется вширь, но склонна к проникновению в глубокие структуры глаза вплоть до образования сквозного отверстия в роговице. Даже после успешного заживления больной испытывает негативные последствия язвы: на ее месте остается рубец (бельмо), имеющий непрозрачную структуру и стойко снижающий остроту зрения.
По клинической картине язва роговицы глаза схожа с менее опасной и простой в лечении эрозией. Чтобы не допустить ошибки в постановке диагноза, офтальмологам рекомендовано проводить углубленное обследование при симптомах, указывающих на язвы и эрозии роговицы.
Формы проявления
В офтальмологии разработана обширная классификация язвы роговицы, что позволяет врачам быстро подбирать подходящие схемы лечения. Заболевание делится на две группы:
Более обширная классификация затрагивает разновидности язвы роговицы, отличающиеся по степени и интенсивности распространения дефекта, ее проникновения вглубь и вширь, по количеству дефектов на роговице и т. д.
Исходя из этого офтальмологи различают следующие разновидности язвы роговицы у человека:
Независимо от формы проявления язва роговицы развивается стремительно и приводит к стойкому ухудшению зрения. Если вовремя не распознать болезнь и не начать ликвидацию дефекта, риск полной слепоты возрастает до критических показателей.
Симптомы
Даже если больной знает, что такое язва роговицы и в чем ее особенности, он может не идентифицировать заболевание, так как по клиническим проявлениям оно схоже с другими офтальмологическими патологиями. Независимо от того, по каким причинам язва роговицы появилась на глазу, она сопровождается стандартным набором симптомов:
В первые сутки после начала формирования язвы рассмотреть дефект на роговице без специального инструмента нельзя. Хорошо визуализируемый очаг наблюдается при гнойной и разъедающей форме патологии. В большинстве случаев у язвы роговицы симптомы схожи с конъюнктивитом, кератитом, эрозией поверхностной оболочкой глаза вследствие механической травмы.
По мере рубцевания язва роговицы причиняет меньшие физические страдания, однако проблема с остротой зрения сохраняется. Ее клиническими проявлениями на стадии эпителизации являются:
При формировании сквозного отверстия на роговице может наблюдаться выделение из глаза густой субстанции, сильные боли в глазнице, головные боли, головокружение и тошнота, полная потеря зрения на пораженном органе. При присоединении инфекции у больного повышается температура тела, наблюдается лихорадка.
При появлении симптомов язвы роговицы офтальмологи не советуют использовать капли в глаза и другие препараты местного действия. Лекарства могут смазать клинические проявления недуга или стимулировать углубление дефекта.
Причины
Наиболее распространенные причины возникновения язвы роговицы — попадание в глаза бактериальной инфекции. Это может быть синегнойная палочка, стафилококк, стрептококк, а также возбудители некоторых половых инфекций. Попасть на оболочку глазного яблока они могут несколькими путями:
Также язва роговицы может стать следствием системной инфекции, вызванной бактериями, вирусами, грибками и паразитирующими микроорганизмами.
Неинфекционные формы язвы роговицы возникают при истончении и обезвоживании оболочки глаза вследствие:
Спровоцировать появление дефекта может системное снижение иммунитета, врожденный или приобретенный иммунодефицит, паралич лицевого нерва и другие системные аномалии.
Диагностика
Основная цель диагностики патологии — найти причину появления дефектов на роговице и определить степень агрессивности язвы, особенности ее распространения и угрозу для целостности оболочки глаза. Начинается обследование с внешнего осмотра больного:
Затем врач проводит комплексное инструментальное обследование, в которое входит:
В обязательном порядке проводят лабораторные исследования материалов, взятых с поверхности роговичного слоя. Их отправляют на микроскопию, также проводят цитологию и бакпосев (при явных признаках бактериальной инфекции) с определением чувствительности микроорганизмов к антибиотикам. На основании полученных сведений офтальмолог назначает больному лечение.
Лечение
Основным методом лечения язвы роговицы считается медикаментозная терапия, направленная на подавление воспаления и уничтожение патогенной микрофлоры, ускорение регенерации роговой оболочки и защиту здоровых участков ткани от повреждений.
Для восстановления оболочки глаза и ускорения эпителизации язвы роговицы используют:
При инфекционном происхождении дефекта назначают антибиотики широкого спектра действия, противовирусные или противогрибковые препараты в зависимости от выявленного возбудителя. Также внутрь назначают повышенные дозы витамина С (не менее 1000 мг в сутки).
При агрессивном распространении язвы используются радикальные меры для ее сдерживания:
После заживления и устранения инфекции лечение язвы роговицы продолжается, так как на ее месте остается рубец. Его удаление проводят только при отсутствии самостоятельного выравнивания роговой оболочки. Для этого используют:
При своевременном обнаружении и лечении прогнозы благоприятные. Однако даже при качественной терапии возможны необратимые изменения роговицы, отражающиеся на качестве зрения.
Возможные осложнения
Наиболее опасными в плане осложнений считаются гнойные, герпетические и ползучие язвы роговой оболочки глаза. Они могут спровоцировать:
Чтобы не допустить этого, необходимо отказаться от самолечения и обратиться к офтальмологу сразу после появления неприятных симптомов.