Склерит глаза: причины, симптомы и лечение
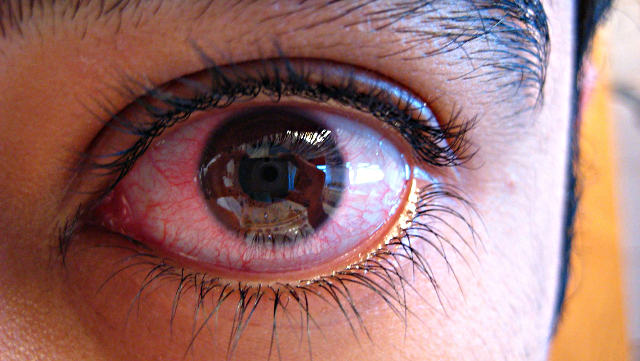
Склера – один из крупных структурных элементов глазного яблока. В норме склера практически белого цвета, непрозрачная, плотная, механически упругая; в совокупности эти свойства позволяют ей выполнять функции сферической защиты и опорного каркаса глазного яблока в целом. Основу склеры составляет соединительная ткань, в переднем отделе глаза она диффузно переходит в прозрачную ткань роговичной оболочки. Когда в просторечии говорится «покраснели белки глаз», на самом деле наблюдается кровоизлияние в склеру, переднюю камеру глаза, роговичную оболочку, либо же становится заметной вспухшая вследствие воспаления микрососудистая сетка конъюнктивы.
Среди множества глазных заболеваний к категории тяжелой, опасной для зрения патологии относят группу склеритов – воспалительных процессов, в силу различных причин поражающих склеру и чреватых серьезными осложнениями (например, кератитами, иридоциклитами и пр.), которые могут развиваться при распространении процесса на роговицу, радужную оболочку и другие смежные ткани.
Во многих источниках сообщается о статистической корреляции склерита с полом и возрастом: согласно этим исследованиям, зрелые и пожилые женщины страдают воспалениями склеры чаще других категорий населения. По вовлечению органов зрения склерит может быть как двусторонним, так и асимметричным, поражающим лишь один глаз; частота встречаемости, насколько можно судить по литературным данным, примерно одинакова.
Основные симптомы заболеваний
Симптоматика может до некоторой степени варьировать, поскольку зависит от причин и преимущественной локализации воспаления. Как правило, наблюдается красная сосудистая инъекция склеры, пациенты жалуются на боль в пораженному глазу (от терпимой до весьма резкой, «простреливающей»), на ощущения тяжести и общего раздражения глазного яблока; иногда отмечается обильное слезотечение, болезненная реакция на яркий свет.
Различают несколько клинических вариантов заболеваний.
Передний склерит может развиваться как остро, так и постепенно. Характеризуется интенсивной болью при прикосновении к глазному яблоку, явлениями общей ирритации (раздражения). Воспалительный процесс может радиально охватывать перикорнеальную область. Зачастую вовлекаются радужная и роговичная оболочки, может развиться вторичная глаукома, помутнение стекловидного тела, черные участки атрофии, заращение зрачка и другие тяжелые осложнения. В некоторых случаях наблюдается т.н. студенистый (мясистый) склерокератит, для которого характерны образование инфильтратов и неоваскуляризация (появление новых сосудистых сеток) в роговице.
Передние склериты обычно протекают длительно; инфильтраты иногда рассасываются годами.
Абсцесс склеры, или гнойный склерит, заключается в появлении болезненной припухлости с последующим развитием кистоидного пузырька, который постепенно размягчается и в конце концов спонтанно вскрывается. Исходом наиболее тяжелых случаев гнойного склерита является прорыв склеры и тотальное воспаление глаза (панофтальмит).
Задний склерит развивается, к счастью, редко, поскольку эта зона недоступна офтальмоскопии, а ранние проявления (например, отечность век) не являются высоко специфическими. Запущенный, длительно протекающий задневоспалительный процесс, однако, может результировать отеком и отслоением сетчатки, гнойным расплавлением склеры и другими тяжелейшими последствиями.
Патогенные и провоцирующие факторы (причины)
До половины всех случаев склерита развивается на почве тяжелой системной патологии – гранулематоза, ревматоидного артрита, полиартрита, коллагеноза – а также, по неясным пока причинам, вследствие хирургических операций, механических, химических или лучевых травм, аллергических реакций, аутоиммунных расстройств. Инфекционный фактор, впрочем, также широко представлен среди возможных причин склерита: это туберкулез, бруцеллез, сифилис и иные бактериальные инфекции – в основном, кокковые, но иногда трудноизлечимые и прогностически неблагоприятные псевдомонадные (синегнойная палочка); всевозможные патогенные вирусы, вкл. вирус герпеса, в редких случаях – грибковые культуры.
Лечение склерита
Этиологией (причинами), локализацией, выраженностью, особенностями протекания заболеваний определяется терапевтическая стратегия. Так, вирусная инфекция купируется посредством иммуностимуляции и иммуномодуляции, бактериальная – антибиотическими средствами, аллергическое воспаление – антигистаминными.
Широко применяют глюкокортикоидные препараты, кортикостероидные капли и мази местно, иногда внутрь нестероидные противовоспалительные препараты. На этапе выздоровления практически всегда назначаются физиотерапевтические процедуры.
В наиболее серьезных случаях, например, при абсцессах и/или риске прободения склеры, показано офтальмохирургическое вмешательство, в т.ч. по пересадке склеральной ткани.
Эписклерит глаза: причины, симптомы и лечение
Склера – внешний сферический «корпус» глаза из плотной соединительной ткани (более плотной, чем другие глазные ткани), который обеспечивает целостность сложной внутриглазной оптико-нейронной системы. Сам термин «склера» и на греческом, и на более поздней латыни означает нечто жесткое, твердое, ригидное – хотя плотность склеральной ткани, конечно, значительно уступает костной или даже хрящевой.
Если рассматривать склеру как защитный «скафандр», то это скафандр, скорее, мягкого, упругого типа: фиброзная, волокнистая структура склеры позволяет ей до определенной степени сжиматься и растягиваться (некоторые заболевания, напр., глаукома, приводят к патологическому растяжению). Кроме защитных функций, склера как наружная оболочка играет также роль своеобразного шасси для крепления глазодвигательных мышц, сопряжения с внешней, проводниковой частью зрительного нерва, и т.д.
Толщина склеры постепенно увеличивается с возрастом и, кроме того, зависит от конкретного сектора глазного яблока, но в норме, как правило, не превышает 1 мм. В передней, открытой сквозь веки внешнему миру области глаза склеральная ткань плавно переходит в прозрачную роговичную оболочку. Цвет здоровых склер приближается к белому; у детей, а также в случаях патологического истончения, он может приобретать небесно-синий оттенок, что усиливает внешнее впечатление «белоснежности».
Вообще, естественная чистота и яркость глазных белков, – т.е. видимой сквозь роговицу части склер, – в силу филогенетических особенностей человеческого восприятия кажется нам неоспоримым признаком здоровья их обладателя, тогда как мутность, тусклость, покраснение или желтизна – достоверным свидетельством неблагополучия (что и подтверждается в абсолютном большинстве случаев).
Склерит и эписклерит – в чем разница
В офтальмологии выделяют обширную группу воспалительных процессов в склеральной ткани, обозначаемых собирательным термином «склериты». Такие воспаления вызываются различными причинами и отличаются друг от друга клинически; чаще они встречаются у женщин в возрасте после 40 лет и представляют, в целом, достаточно серьезную проблему.
Специфика склеритов в сравнении с прочими воспалительными процессами состоит, во-первых, в меньшей статистической значимости острых инфекций: бактерии и вирусы, безусловно, также относятся к ведущим причинам воспаления, но нередко склерит развивается как «верхушка айсберга» на патологической почве, т.е. на фоне и вследствие тяжелых системных заболеваний, в частности, аутоиммунных.
Во-вторых, из-за определенного сходства симптоматики склерит легко принять, напр., за гораздо более распространенный конъюнктивит, в результате чего лечение может оказаться недостаточно эффективным или вовсе неадекватным, что, в свою очередь, приводит к хронификации процесса.
В-третьих, в силу сугубо геометрических причин задний (по локализации воспаления) склерит, особенно если он развивается медленно и поначалу бессимптомно, крайне затрудняет диагностику, т.к. воспалительный очаг недоступен офтальмоскопии; теряется время, и зачастую патология обнаруживается уже на критических этапах, при выраженном снижении зрения, угрозе отслоения сетчатки и/или гнойного расплавления склеры.
Наконец, склериты опасны осложнениями (иридоциклит, кератит и пр.), которые могут возникать при распространении процесса на смежные ткани.
Существуют различные классификации склеритов, однако в медицинском нозологическом глоссарии используется и отдельный термин «эписклерит», который, как можно интуитивно предполагать (с полным основанием), также имеет отношение к воспалительным процессам склеры.
Эписклерит глаза
Между склеральным «кожухом» глазного яблока и глазницей (как частью черепа) существует еще несколько прослоек. Ближайшей и непосредственно прилегающей к склере, словно упаковочная пленка, оболочкой является конъюнктива, – тонкий увлажняющий слизистый слой, воспаление которого хотя бы однажды переживал, видимо, любой человек. Если воспалительный процесс развивается «под» конъюнктивой, т.е. на какой-либо площади ее поверхностного соприкосновения со склерой, такое воспаление называют эписклеритом – по названию самого внешнего, относительно рыхлого склерального слоя, или эписклеры.
Все сказанное выше о склеритах применимо, в целом, и к эписклериту как к локальной разновидности; во многих публикациях, посвященных воспалениям склеры, эписклерит отдельно даже не упоминается. Вместе с тем, отличия есть – как гистологические, так и клинические.
Эписклера характеризуется, кроме рыхлости, богатой иннервацией и васкуляцией: в этом слое сосредоточены нервные волокна и разнокалиберные кровеносные сосуды. В такие участки всегда быстрее проникают болезнетворные факторы, однако с током крови легче транспортируется и иммунный отклик организма, и лекарственные соединения. Более чем в половине случаев (до 60%) эписклерит даже не нуждается в офтальмологическом вмешательстве, длится недолго, проходит без последствий, и при простом (см.ниже) типе эписклерита крайне редко процесс распространяется на более глубокие клеточные слои, превращаясь в «истинный» склерит.
Причины
Воспаление эписклеральных тканей может быть обусловлено широким спектром причин и патогенных условий: инфекции (вирусные и бактериальные, преимущественно кокковые); системные заболевания (коллагенозы, ревматизм, саркоидоз, и т.п.), аллергические реакции, нарушения биохимического состава крови, травмы глаза (химические, физические, механические).
Симптомы
Чаще всего эписклерит развивается стремительно, на видимой поверхности глаза, обычно ближе к уголкам. Классическими, наиболее распространенными признаками выступают резь, болевой синдром, гиперемия (причем цвет покраснения варьирует от светло-розового до алого, приобретая затем цианозный оттенок), усиленное слезотечение и светобоязнь. Из-за отечности и вспухания пораженный участок может казаться выпуклым, рельефным.
Различают два основных варианта эписклерита: простой (диффузный) и узелковый.
Простой встречается вчетверо чаще узелкового, обычно протекает быстрее и болезненней, лучше поддается терапии и гораздо реже рецидивирует.
При узелковом эписклерите более выражена тенденция к припуханию и воспалению сосудов, вследствие чего выпуклость воспаленного участка заметней и ощутимее («инородное тело»); образуются мелкие болезненные очажки 1-4 мм в диаметре, которые в некоторых случаях объединяются. Средняя продолжительность узелкового эписклерита составляет примерно 2 недели, хотя разброс достаточно велик – от нескольких дней до нескольких месяцев. Нередко встречаются хронически-рецидивирующие формы.
Иногда отдельно рассматривают также мигрирующий, скоротечный вариант эписклерита, для которого характерны болезненность, сопутствующий отек век, головная боль и самокупирование за 2-3 дня. Кроме того, при «розовой» угревой сыпи иногда возникает узелковый розацеа-эписклерит, однако этот вариант больше относится к кератитам: вовлекается роговичная оболочка, что является наиболее серьезным из осложнений эписклерита, поскольку нелеченный кератит значительно менее благоприятен в прогнозе и может привести к самым плачевным последствиям для зрительной системы в целом.
Лечение эписклеритов
Глазные капли и мази
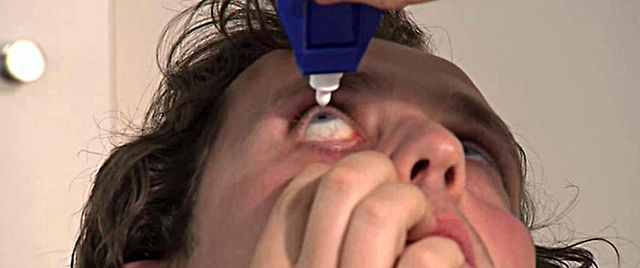
При интенсивном болевом синдроме, хроническом течении, частых рецидивах – назначают кортикостероидные глазные капли (напр., офтан-дексаметазон), гидрокортизоновую глазную мазь, или же нестероидные противовоспалительные препараты (например, глазные капли Индоколлир, Наклоф, Диклофенак и т.д.), которые при местной резистентности могут быть назначены перорально, в виде таблеток.
Народное лечение
Наиболее доступным и, вместе с тем, достаточно эффективным противовоспалительным средством в данном случае служат промывания глаза травяными отварами. С этой целью применяется чайная заварка, различные комбинации ромашки, корня лопуха, шалфея, василькового цвета. Однако, данные средства могут вызвать аллергическую реакцию, что необходимо учитывать.
Что такое склерит: причины возникновения у детей, симптомы и лечение
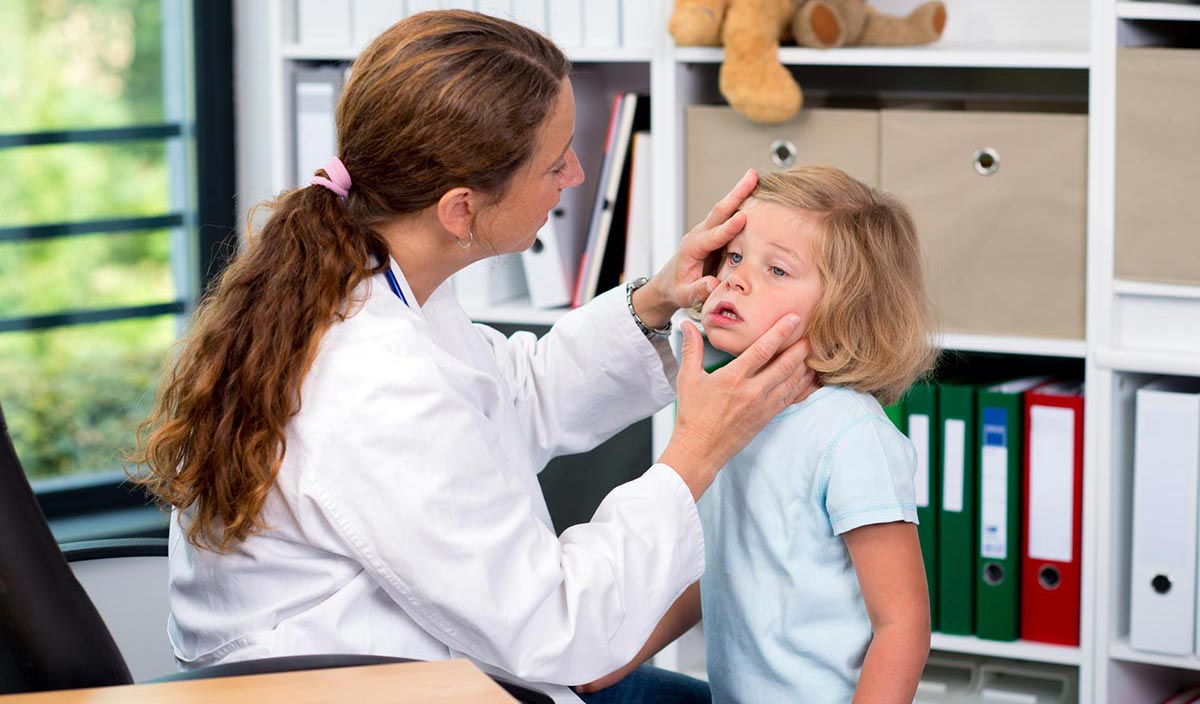
Склерит — это воспаление склеральной, или наружной оболочки глаза. Возникает оно зачастую у женщин. У детей его выявляют редко, но в детском возрасте оно принимает очень болезненную форму. Оставлять без лечения болезнь нельзя, потому что она может распространиться на конъюнктиву и роговицу. Есть риск частичной или полной потери зрения.
Склера — это белочная оболочка глазного яблока. Ее еще называют наружной, склеральной или просто белком глаза. Она выполняет опорную и защитную функции: служит опорой для внутренних глазных структур и защищает их от факторов внешней среды. Средняя толщина склеры составляет 0,3-1 мм. У детей она очень тонкая. Через нее просвечивает пигмент, который придает оболочке голубоватый оттенок. В детском возрасте эта часть глаза более уязвима, чем во взрослом. Даже небольшое воспаление приводит к сильному дискомфорту.
Что такое склерит?
В этой статье
Склерит — это офтальмологическая патология воспалительного характера. Для нее характерно медленно прогрессирующее течение. В 73% случаях ее диагностируют у женщин в возрасте 34-56 лет. У мужчин ее наблюдают в 1,6 раза, а у детей — в 2 раза реже.
Наружная оболочка состоит из нескольких слоев. Опасность склерита заключается в том, что он поражает склеру полностью. Кроме того, есть риск распространения воспаления на соседние оболочки глазного яблока: сосудистую, слизистую, радужную и роговую. Если болезнь затрагивает эти структуры, у человека ухудшается зрение. При тяжелом ее протекании и полном отсутствии лечения больной может ослепнуть.
Причины склерита
Склерит у детей и взрослых возникает главным образом из-за появления в глазу антител, которые организм выделяет для борьбы с определенными системными заболеваниями. Их можно считать располагающими к склериту факторами. В числе этих болезней:
Спровоцировать склерит могут и следующие причины:
Также есть такое понятие, как «постхирургический склерит», когда после оперативного лечения какой-либо офтальмологической патологии на склере развивается воспалительный процесс.
Более уязвимыми для этой болезни являются люди с сахарным диабетом, туберкулезом и сифилисом. Но у детей склерит возникает в основном из-за травм или несоблюдения гигиены, что становится причиной инфицирования глаза.
Симптомы склерита
При склерите симптомы могут быть разными в зависимости от его вида. Но есть и общие признаки, свойственные всем формам этого заболевания. Сначала склера краснеет и появляются болезненные ощущения. Постепенно они усиливаются, особенно при движении глазными яблоками. Боль охватывает не только глаза, но и надбровные дуги, лоб, челюсть. Обезболивающие средства практически не помогают.
Если склерит развивается у маленького ребенка, который не может пожаловаться на свое состояние, он все время плачет, отказывается от еды и почти не спит. Можно обратить внимание и на другие признаки, например, отечность век и конъюнктивы. У некоторых больных из-за нее развивается птоз. Если осмотреть глаз под офтальмоскопом, будут видны локальные отеки между экватором глазного яблока и лимбом. Они имеют темно-фиолетовый оттенок.
Зрение при склерите ухудшается не всегда. Обычно это случается при распространении воспалительного процесса со склеры на близлежащие ткани, а также при осложнениях со стороны роговой оболочки.
Ряд симптомов наблюдается практически всегда. К ним относятся:
Но возникают эти признаки не сразу, а по мере прогрессирования болезни.
Классификации склеритов
Классифицируется склерит по разным основаниям. Для каждого вида характерны свои специфические симптомы. По форме течения выделяют:
По локализации воспаления выделяют задний и передний склерит. Первый является самым редким. Он встречается только у 2% пациентов. Патологический очаг располагается позади склеральной оболочки, в самых глубоких ее слоях. На начальном этапе болезнь себя никак не проявляет. Но в этом и состоит ее опасность. Склерит прогрессирует и переходит с белочной оболочки на другие структуры. На запущенной стадии он может стать причиной отслоения сетчатки и отека зрительного нерва. Есть риск ухудшения зрения и даже полной его утраты.
Разновидности переднего склерита
Передний склерит регистрируется намного чаще — почти у 98% пациентов. Начинается он с покраснения склеры, что становится заметно уже на раннем этапе. Далее возможно развитие одного из двух видов патологии: некротизирующий и не некротизирующий. Первый может быть с воспалением и без. Некротизирующий склерит без воспалительного процесса проявляется в следующих симптомах:
Некротизирующая форма с воспалительным процессом считается самой сложной и опасной. Она приобретает двусторонний характер, то есть поражает оба глаза. Известно, что большинство пациентов с этой разновидностью склерита имеют проблемы сердечно-сосудистого характера. Основные симптомы некротизирующего воспаления склеры:
Повышение внутриглазного давления приводит к выпячиванию задней стенки склеры. При глаукоме, катаракте и патологиях макулы болезнь осложняется. Резко возрастает риск слепоты.
Не некротизирующий склерит бывает диффузным и узелковым. Для первого характерно возникновение отеков и выраженное расширение сосудов. Воспаление охватывает всю переднюю часть склеры. Узелковый склерит можно отличить по мелким красноватым узелкам, появляющимся на склере. На начальной стадии они могут никак не ощущаться и не сопровождаться болью.
Отличие от эписклерита
Иногда к одной из разновидностей склерита относят эписклерит — воспаление эписклеральной оболочки — одного из слоев наружной. Но эта патология не такая опасная. В большинстве случаев она проходит без лечения. При эписклерите также могут появляться узелки. Отличительная их особенность — мигрирующий характер. Они двигаются вместе с конъюнктивой. При склерите такого не бывает.
Виды склерита по распространенности воспаления
Рассматриваемая болезнь может быть односторонней и двусторонней. В первом случае воспаление охватывает левый или правый глаз. Возникает оно обычно вследствие механической травмы или инфицирования тканей. При двустороннем склерите наблюдается поражение обоих глазных яблок.
Виды склерита по этиологии
Исходя из причин, склерит разделяют еще на несколько разновидностей:
Иногда отдельно выделяют гнойный склерит, при котором из глаза выделяется экссудат с гнойным содержанием. Причиной его, как правило, становятся микробы, попавшие на склеру с другой структуры глазного яблока, из носа или внешней среды.
Из всех перечисленных разновидностей у детей обычно бывает передний узелковый склерит. Речь идет о новорожденных, иммунитет которых очень слабый. Заболевание проявляется сначала в виде небольшой точки на склеральной оболочке. Через некоторое время возникает еще одна и т.д. Малыша мучает сильная боль, поэтому он постоянно плачет, отказывается от груди и не спит. Все эти симптомы вызывают тревогу у матери.
Степени тяжести склерита
Склерит может прогрессировать медленно и быстро в зависимости от этиологии и формы протекания. Но можно выделить стадии заболевания, которые проходит любая его разновидность:
До последней стадии болезнь обычно доходит, если совсем не лечить склерит или при наличии сопутствующих глазных и системных недугов.
Как отличить склерит от других офтальмопатологий
Симптомы склерита можно спутать с признаками ирита, кератита, конъюнктивита и блефароконъюнктивита. Дифференцировать воспаление склеры от других заболеваний глаз можно следующим образом:
Но поставить точный диагноз может только врач. Такие симптомы склерита, как слезотечение, покраснение склеры, боль характерны и для обычной травмы глазного яблока. Поэтому заниматься самолечением противопоказано. Тем более стоит обратиться к офтальмологу, если вышеперечисленные признаки наблюдаются у ребенка. Он будет рефлекторно тереть глаза, что может привести к попаданию в них инфекции. Лечить болезнь придется дольше.
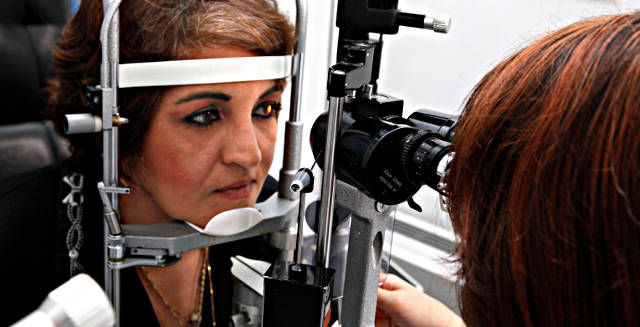
Диагностика склерита
Сначала нужно показать малыша офтальмологу. Если потребуется уточнить системную патологию, которая могла стать причиной склерита, он даст направление к другим специалистам. Во время первичной консультации окулист проведет физикальный и инструментальный осмотр. Необходимо дифференцировать данное заболевание от других болезней, определить его этиологию, установить степень, характер распространения и пр. Больному придется пройти ряд офтальмологических процедур:
При необходимости назначают КТ, УЗИ, МРТ, эхографию, берут анализы крови и мочи, проводят иммунологические и аллергические пробы, а также бактериологическое и вирусологическое исследования, делают соскоб конъюнктивы. На основании полученных данных ставят диагноз и назначают лечение.
Лечение склерита
Как и чем лечить склерит, зависит от его причин и вида. Лечение может включать в себя терапию лекарствами, физиопроцедуры и хирургическое вмешательство. Исходя из состояния больного, его возраста и медицинских показаний, врач назначает следующие виды лекарственных препаратов:
При склерите малыша нельзя выносить на открытое солнце. Одеть ребенку солнечные очки сложно, поэтому нужно предусмотреть другие средства защиты — головной убор или закрытую коляску. Нельзя держать ребенка вниз головой или наклонять его. В таком положении тела увеличивается давление на склеру. Она истончается и может прорваться.
Физиотерапевтическое лечение склерита
Если лекарственная терапия не помогает, болезнь затягивается или осложняется другими патологиями, назначают физиопроцедуры:
В некоторых случаях практикуется массаж глазных яблок. Не все эти методы лечения склерита подходят для младенцев. Но они применяются для терапии школьников и взрослых пациентов. Лечить болезнь народными средствами не рекомендуется. Если понадобится, врач сам назначит конкретный рецепт.
Хирургическое лечение склерита
Операция может потребоваться при серьезных поражениях склеры и других оболочек глаза, при перфорации, отслоении сетчатки, деформации роговицы или радужки. Также хирургическое лечение склерита необходимо при абсцессах. Вид процедуры определяют медицинские показания. Может быть проведена лазерная коагуляция. При сильном истончении склеральной или роговой оболочки требуется пересадка донорского материала.
Прогноз и осложнения
Все зависит от вида склерита. Зачастую он быстро вылечивается, но только после своевременного обращения к врачу. Если же откладывать визит или не соблюдать его рекомендации, могут возникнуть осложнения:
Некоторые из этих патологий способны вызвать слепоту. Последние две являются самыми опасными. Из-за них больной может умереть.
Профилактика
Специфической профилактики склерита не разработано, тем более для детей. Нужно укреплять иммунитет, тщательно следить за гигиеной, вовремя лечить все заболевания. Новорожденные должны находиться почти под постоянным наблюдением врачей, в том числе окулиста. Внимательно следите за малышом, его состоянием, аппетитом и сном. При появлении любых тревожных признаков покажите врачу.