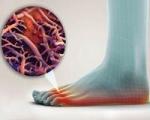
Онихомикозы
Рассмотрены этиология онихомикозов стоп, клиническая картина заболевания, типы поражений и стадии процесса, методы диагностики онихомикоза, подходы к лечению различных форм заболевания, критерии излеченности. Выделены особенности терапии онихомикоза у дет
Онихомикоз (греч. onyx, onychos — ноготь, mykes — гриб) — инфекционное поражение ногтевой пластинки, вызываемое патогенными или условно-патогенными грибами [1, 3, 8].
Этиология онихомикозов стоп (по данным зарубежной литературы) [11, 16]:
1) дерматомицеты рода Trichophyton — 76,9–91,3%;
2) Candida albicans — 0,7–8,3%;
3) плесени недерматомицетные — 8–14% (Scopulariopsis, Scytalidium, Acremonium, Fusarium);
4) прочие — 0,5%.
.jpg) |
| Рис. 1. Дистально-латеральный нормотрофический онихомикоз |
Этиология онихомикозов кистей:
1) дерматомицеты — 36,4%;
2) Candida spp. — 44,5%;
3) плесени — 16,5%;
4) прочие — 0,4%.
Частота ассоциаций возбудителей онихомикоза стоп [11, 16]:
1) два вида дерматомицетов — 38,1%;
2) дерматомицет + дрожжи — 13,5%;
3) дерматомицет + плесень — 12,3%;
4) дрожжи + плесень — 11,2%;
5) сочетание трех и более видов грибов — 8–10%.
.jpg) |
| Рис. 2. Онихолизис при нормотрофическом типе поражения |
Поражение ногтя одним видом гриба встречается в 75% случаев, двумя видами — в 15,8%, тремя видами — в 8,6%.
Клинически онихомикоз представлен следующими типами поражений, которые являются также и стадиями процесса [1, 3, 8]:
1) краевое поражение — самая ранняя стадия микоза при экзогенном заражении, когда имеются едва заметные поражения ногтей в области свободного края в виде узких желто-серых полосок и отдельных узур;
.jpg) |
| Рис. 3. Нормотрофический онихомикоз и тотальная лейконихия |
2) нормотрофический тип (рис. 1, 3) — представляется в виде полос и «секторов» поражения ногтевых пластинок без их утолщения и подногтевого гиперкератоза, с выраженной ломкостью, желто-серым цветом, иногда с онихолизисом, серозным отделяемым из-под ногтя. При поражении ногтя со свободного края говорят о дистальной форме поражения, при локализации в боковых отделах ногтевой пластинки — о латеральной;
3) гипертрофический тип (рис. 5) — возникает при длительном существовании нелеченного или плохо леченного онихомикоза; гипертрофируется в начале не сама ногтевая пластинка, а развивается подногтевой гиперкератоз (онихауксис); утолщение самого ногтя свидетельствует о многолетнем течении онихомикоза. В таких случаях утолщение ногтя может сохраняться еще в течение 1,5–2 лет после завершения полноценного лечения, элиминации грибов и разрешения подногтевого гиперкератоза; в пределах этого типа поражения мы можем наблюдать варианты: а) дистальный, с локализацией гиперкератоза только под свободным краем, б) латеральный, когда гиперкератоз распределяется по бокам ногтевого ложа, приводя к сильной деформации ногтевой пластинки, в) тотальный, с равномерным распределением роговых масс по всему ложу;
.jpg) | .jpg) |
| Рис. 4. Онихомикоз различной этиологии у одной больной: на одном пальце недерматомицетный (белая поверхностная форма), на другом — проксимальный кандидозный с паронихией | Рис. 5. Гипертрофический онихомикоз |
.jpg) |
| Рис. 6. Псевдомонадная онихия |
4) белая поверхностная форма с ее проксимальным, дистальным и смешанным вариантами — является свидетельством быстрого прогрессирования онихомикоза; она может появиться и после относительно успешного лечения онихомикоза системными препаратами, когда эффект в целом был получен, но курсовая доза антимикотика оказалась недостаточной. Кроме этого, белая поверхностная форма встречается при поражении ногтей грибами Trichophyton mentagrophytes var. interdigitale, недерматомицетными плесенями родов Fusarium, Acremonium (рис. 3, 8);
5) по-видимому, целесообразно выделять так называемый проксимально-деформирующий тип поражения ногтя, который часто наблюдается при кандидозной онихии: это поражение характеризуется волнообразной деформацией ногтевой пластинки, иногда по типу «стиральной доски»; при этом цвет ногтя на ранних стадиях почти не меняется (рис. 4);
.jpg) |
| Рис. 7. Онихомикоз у больной псориазом |
6) онихолитический тип поражения ногтя, вероятно, не следует выделять в самостоятельный, так как онихолизис, как симптом, может наблюдаться и при нормотрофическом, и при гипертрофическом типе поражения;
7) выделение атрофического типа онихомикоза, по-видимому, наиболее дискутабельно. А. М. Ариевич (1976) под атрофией ногтя понимал именно онихолизис [1]. Но, как мы уже отметили, этот симптом может наблюдаться и при других типах поражения ногтя и его аппарата (рис. 2). Под атрофией эпидермиса гистологи всегда понимали истончение его слоев. На фоне такого процесса на коже, например, уменьшаются в количестве и истончаются волосы (другой придаток кожи).
Атрофия и онихолизис — не являются синонимами. Вероятно, под атрофическим типом поражения ногтя следует понимать его истончение и нарушение роста. По изначальной причине, вызывающей атрофию, такое поражение следует разделить на две категории: 1) вторично-атрофический тип изменения ногтевой пластинки, возникающий в результате частых и длительных механических чисток ногтя (то есть как следствие желания больного избавиться от гриба); 2) первично-атрофический тип, возникающий непосредственно как проявление грибкового поражения — по нашему мнению, встречается редко.
.jpg) |
| Рис. 8. Недерматомицетный онихомикоз, белая поверхностная форма |
Ногтевые пластины у детей, как правило, изменяются вторично на фоне течения микотического процесса на коже стоп или кистей. Поражение ногтей протекает по нормотрофическому и атрофическому типам [14]. При нормотрофическом типе, то есть при нормальной толщине и конфигурации, ногти приобретают вид дистрофических. Они теряют свой обычный розовый цвет и блеск, становятся тусклыми, исчерченными, беловато-желтыми. На поверхности ногтей может появиться муковидное шелушение, более заметное вблизи луночки ногтя. При инфекции Trichophyton mentagrophytes var. interdigitale возможно поражение по типу микотической лейконихии: первоначально появляются точечные опалово-белые пятна, которые, постепенно сливаясь, могут захватывать всю площадь ногтя. Среди детей частота встречаемости онихомикозов дерматомицетной этиологии составляет не более 15% [8, 13].
В других случаях ногти изменяются по атрофическому, чаще онихолитическому, типу. При этом дистальные части ногтей отделяются от ногтевого ложа с одного или обоих боковых краев и укорачиваются в дистально-проксимальном направлении, так как ломаются или стачиваются. При отделении ногтевой пластинки с одного или обоих боковых краев ногти приобретают клювовидную или конусовидную форму. Редкой формой дистально-латерального микоза является бороздчатое поражение ногтевой пластинки. В этих случаях в толще ногтя, начиная от бокового края, появляются поперечные желтовато-коричневые борозды, доходящие до середины ногтя или другого края. Борозды представляют своеобразные «туннели», прокладываемые дерматофитами в толще ногтя. В отличие от взрослых у детей редко встречается гипертрофический и проксимальный типы поражения ногтей.
При длительном отсутствии лечения онихомикоза стоп повышается вероятность поражения кожи и ногтей кистей, а также генерализации грибковой инфекции, когда процесс распространяется на кожу туловища, крупных складок, ягодиц, конечностей, шеи, лица. Этому способствуют сопутствующая органная патология, сахарный диабет, другие эндокринные нарушения (патология щитовидной железы) и т. д. [5].
Диагностика онихомикоза
Клинический диагноз микоза ногтей, как любое инфекционное заболевание, должен быть подтвержден обнаружением возбудителя в очаге поражения.
Первым этапом исследования является метод микроскопии патологического материала после его просветления щелочью (чаще это 10% КОН или NaOH). С помощью этой методики можно сделать заключение о наличии или отсутствии гриба. Квалифицированный лаборант может также различить в препарате дерматомицет, дрожжевой и дрожжеподобный гриб, недерматомицетную плесень. Взятие материала для подтверждения онихомикоза следует осуществлять из трех областей: поверхность ногтя, область гипонихия и подногтевая зона (со стороны свободного края), сама ногтевая пластинка [6, 11].
Существуют различные лабораторные модификации КОН-теста, позволяющие «читать препарат» после экспозиции в щелочи в течение от 15 минут (роговые чешуйки) до 24 часов (фрагменты ногтя).
Обнаружение в препарате дерматомицета или дрожжеподобного гриба при наличии соответствующей клинической картины можно считать подтверждением диагноза онихомикоза. Обнаружение недерматомицетной плесени (чаще это роды грибов Acremonium, Scytalidium, Scopulariopsis, Fusarium и проч.) еще не является подтверждением диагноза недерматомицетного онихомикоза из-за высокой вероятности загрязнения препарата [6, 11]. При подозрении на недерматомицетный микоз ногтей следует выполнить повторное взятие материала и посев. Получение при повторных микроскопиях сходной микроскопической картины может служить подтверждением, что именно обнаруженный микромицет является возбудителем.
Посев позволит идентифицировать микромицет до биологического вида. Однако чувствительность культуральной диагностики (посева) в целом невелика и составляет от 38% до 50%. Кроме того, недостатком метода является долгое ожидание результата: колония гриба обычно растет 7–10 дней.
Критерии постановки диагноза недерматомицетного онихомикоза (без повторных заборов материала) [9–11]:
Контаминация или инфекция (Ю. В. Сергеев, 2008):
1) Аэрогенная контаминация в лаборатории:
2) Контаминация материала — источниками могут быть:
3) Вторичная инфекция или сапрофитирование:
С начала XXI века происходит внедрение в практику полимеразной цепной реакции — молекулярно-генетического метода, позволяющего быстро, в течение 24 часов, установить вид обнаруженного микромицета [9].
Дифференциальный диагноз
Чаще всего возбудителем онихомикоза на Евроазиатском континенте является Trichophyton rubrum (до 80% случаев). Микоз, вызванный этим грибом (рубромикоз), следует дифференцировать от других эпидермо-дермальных микозов, в первую очередь от так называемой эпидермофитии стоп, вызванной грибом Trichophyton mentagrophytes var. interdigitale (чаще дает белую поверхностную форму), трихофитии ногтей (всегда с поражением гладкой или волосистой кожи), кандидозной онихии (почти исключительно на руках, по проксимальному типу, с деформацией без гипертрофии). Онихобактериоз бывает чаще представлен псевдомонадной онихией, вызываемой синегнойной палочкой (Pseudomonas aeruginosa), иногда в комбинации с протеем (рис. 6): пораженный сектор ногтя отстает от ложа (онихолизис), становится ярко-зеленого цвета (примесь черного оттенка свидетельствует о присоединении протея) [2, 3].
В ряде случаев сложно бывает отдифференцировать онихомикоз от ониходистрофии неинфекционной этиологии (псориаз, особенно пустулезный, красный плоский лишай, акродерматит энтеропатический и др.). Поражение ногтя, возникшее однажды на фоне какого-либо хронического дерматоза, например псориаза, в дальнейшем часто осложняется вторичным присоединением микотической инфекции (рис. 7). При этом недерматомицетные возбудители — плесневые и дрожжеподобные — обнаруживаются чаще, чем в среднем по популяции [2, 3, 11].
У детей наиболее полиморфным по клинической картине является микоз стоп, вызванный красным трихофитоном. В практике чаще наблюдаются сквамозно-кератотическая или дисгидротическая формы микозов стоп. Инфекция Tr. rubrum также способствует возникновению подошвенных бородавок, которые у таких детей регистрируются в 4 раза чаще, чем в популяции [13]. Онихомикоз у ребенка в большинстве случаев сопровождается активным процессом и на коже стоп [15].
Лечение
При лечении нормотрофического типа поражение ногтей с применением системной терапии глубоких косметических чисток ногтя обычно не требуется, и в ряде случаев можно ограничиться однократной глубокой подрезкой.
При гипертрофическом типе поражения косметические чистки ногтей обязательны, и их проведением должен заниматься специально обученный медицинский работник. Чистка выполняется после предварительного наложения на пораженный ноготь специальной мази с 40% мочевиной с целью размягчения ногтевой пластинки. В аптеках имеются и официнальные мази, рассчитанные на применение больным самостоятельно. В некоторых аптеках можно еще заказать и магистральную пропись лекарственного средства [4]:
Rp.: Urae 35,0;
Ac. salicylici 3,0;
Ol. Ricini 10,0;
Cerae albae 7,0;
But. Cacao 10,0;
Lanolini 20,0;
Vaselini 15,0;
M.D.S.: Мочевинный пластырь 35%.
После удаления таким способом пораженной ногтевой пластики и подногтевого гиперкератоза проводятся смазывания ногтевых лож йодно-уксусным раствором (см. пропись ниже), растворами Нитрофунгина, Сангвиритрина, нафтифина, бифоназола [7]:
Rp.: Jodi puri 1,5;
Sol. Ac. acetici 40% — 20 ml;
Sp. vini 96%;
Sol. Dimexidi 90% ana 10 ml;
Glycerini 8,5;
M.D.S.: Для ногтевых лож.
Эти прописи следует комбинировать с одним из современных противогрибковых кремов, до отрастания нового ногтя.
Для лечения онихомикоза можно применять и специальные лаки. Однако при назначении монотерапии лаком аморолфина или циклопироксоламина необходимо учитывать следующие условия: 1) давность заболевания не превышает 1 год; 2) отсутствует гипертрофический тип поражения; 3) площадь поражения ногтя не превышает 1/3. Лак аморолфина наносят на поверхность пораженного ногтя в течение первого месяца 2 раза в неделю, а со второго месяца — 1 раз в неделю. Лак циклопироксоламина наносят на ноготь постоянно 2–3 раза в неделю. Продолжительность лечения лаком составляет от 4 до 6 месяцев [5, 7].
Если у больного имеются в наличии все перечисленные признаки, наружное лечение следует сочетать с системной терапией, применением антимикотика внутрь [7].
Препараты тербинафина в таблетках по 250 мг/сут принимают по непрерывной методике: ежедневно, в одно и то же время дня, чаще после еды, хотя в данном случае последнее не столь существенно. Продолжительность приема тербинафина составляет от 84 до 120 дней. Тербинафин показан для лечения дерматомицетного онихомикоза. Тербинафин разрешен к применению с 2-летнего возраста [7, 15].
Препараты итраконазола применяют по схеме «пульс-терапии»: по 200 мг (2 капсулы) 2 раза в сутки, с интервалом 12 часов, строго после еды, запивая кислым соком для повышения биодоступности. Продолжительность каждого такого цикла — 7 дней. Затем делается перерыв на 21 день, после чего такой же 7-дневный цикл повторяют. Обычно для лечения изолированного онихомикоза кистей требуется 2–3 цикла, стоп — 4–5 циклов. Препараты итраконазола показаны в первую очередь для лечения недерматомицетного или дрожжевого онихомикоза.
Для лечения изолированного кандидозного онихомикоза кистей можно применять препараты флуконазола: капсулы по 150 мг принимают 1–2 раза в неделю в течение 6–8 недель.
С системной терапией онихомикоза хорошо сочетаются лаки. В этом случае их назначают после получения больным 2/3 курсовой дозы системного антимикотика, на отрастающую ногтевую пластинку.
После окончательного отрастания ногтевой пластинки нередко остаются проявления ониходистрофии разной степени выраженности. Чаще всего наблюдаются склеронихия, онихомаляция, дистрофия по типу реек крыши, тотальная лейконихия. Продолжительность существования такой ониходистрофии различна, но, как правило, составляет не менее 1–1,5 лет. При давности заболевания свыше 5 лет и массивном подногтевом гиперкератозе ониходистрофия может оказаться стойкой.
При обнаружении мицелия патогенных грибов и наличии соответствующей клинической симптоматики принимается решение о повторном курсе системной терапии. Дозы лекарственного препарата и продолжительность повторного курса не отличаются от таковых при основном. Мы рекомендуем применять для повторных курсов лечения препараты другой химической группы, если основной курс проводился препаратами тербинафина, то для повторного курса следует использовать препараты итраконазола и т. д.
Помимо явлений ониходистрофии нередко наблюдается так называемый синдром «занозы». На ногтевой пластинке появляются красноватые или коричневатые продольные бороздки, которые на самом деле являются сосудами гребешков ногтевого ложа. В целом этот синдром является проявлением микроангиопатии и возникает при наличии у больного сопутствующей соматической патологии (заболевание щитовидной железы, сахарный диабет, синдром Рейно), а также если больной получает препараты по поводу ишемической болезни сердца или гипертонической болезни (атенолол, эналаприл, нифедипин (и другие блокаторы кальциевых каналов), изосорбида динитрат).
Появление синдрома «занозы» является показанием для проведения исследования протромбинового времени, времени свертывания крови по Сухареву, тромбоцитов в периферической крови. Из лекарственных препаратов таким больным показаны Тромбо АСС и Трентал (пентоксифилин).
Несколько слов о назначении так называемых гепатопротекторов (Карсил, Эссенциале и др.). Их назначение лучше осуществлять либо до планируемого курса системных антимикотиков, либо после. Нет единого мнения по поводу назначения гепатопротектора одновременно с системным антимикотиком, и целесообразность такой комбинации признается не всеми, так как, по мнению ряда гастроэнтерологов, приводит к излишней полипрагмазии и дополнительной нагрузке на печень.
Свои особенности имеются в подходах к лечению онихомикозов у маленьких пациентов. У детей до трех лет предпочтительно наружное лечение онихомикоза топическими антимикотиками (изоконазол, клотримазол, эконазол, разрешенными к применению у детей с первых месяцев жизни). Детям до года противопоказано применение препаратов йода, так как повышение в плазме уровня йодидов приводит к дисфункции щитовидной железы [15]. Применение лаков для ногтей, содержащих 8% циклопирокс и 5% аморолфин, рекомендуется с 12 лет. Использование лаков у детей младшего возраста возможно только по строгим показаниям [12].
С 2-летнего возраста для лечения торпидного процесса, вызванного дерматофитами, рекомендуется системное применение препаратов тербинафина. Суточная доза назначается с учетом массы ребенка и дается в 2 приема в связи с более быстрым метаболизмом препарата, чем у взрослых. Тербинафин не оказывает отрицательного влияния на эндокринные органы, а также не влияет на хемотаксис, фагоцитоз и метаболическую активность лейкоцитов. У подростков (с 12 лет) возможно системное применение итраконазола. Если микозы стоп возникают на фоне сухости кожи при атопии, ихтиозе и других состояниях, целесообразно применение препаратов ретинола в возрастных дозировках трехнедельными курсами.
Литература
Е. И. Касихина, кандидат медицинских наук, доцент
А. Б. Яковлев, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Дерматомикоз
Дерматомикоз — это инфекционное заболевание кожи и ее придатков, которое вызвано различными патогенными, условно-патогенными грибками. К типичным возбудителя относятся Trichophyton, Microsporum, Epidermophyton. По клинике дерматомикозы разделяются на микозы гладкой кожи, кожных складок, волосистой части головы, кистей и стоп. Также к этой категории принадлежат онихомикозы (грибковые инфекции ногтей). Для диагностики заболевания требуется микроскопия, бакпосев соскоба патологического очага. Лечение включает местные и системные антимикотики, кератолитики, антигистаминные средства, по показаниям назначается физиотерапия, оперативное вмешательство.
МКБ-10
Общие сведения
Распространенность дерматомикозов в популяции, по различным оценкам, составляет 20-30%, причем частота заболевания увеличивается с возрастом — среди людей старше 70 лет грибковые инфекции встречаются у каждого второго. Чаще всего поражение протекает по типу микоза стоп с присоединением онихомикоза. В последние годы наметилась тенденция к росту числа микозов не только среди взрослых, но и у детей. Учитывая сложность подбора лечения, позднюю обращаемость пациентов, эти болезни являются одними из наиболее актуальных в практической дерматологии.
Причины дерматомикозов
Патогенез
Дерматофиты передаются при тесном контакте с зараженным человеком, совместном использовании предметов быта, посещении общественных мест. Инфицированию способствуют мелкие раны, трещины, опрелости, через которые возбудитель быстро внедряется в толщу эпидермиса. Вероятность развития инфекционного процесса зависит от вирулентности и патогенности грибка, а также от активности специфических факторов иммунитета.
Представители дерматофитов имеют факторы агрессии — несколько видов протеаз, которые способны разрушать белковые молекулы в коже. Благодаря этому они повреждают кератиновые субстанции, беспрепятственно размножаются в первичном очаге инфицирования. В ответ на заражение возбудителем активизируются местные и общие иммунные реакции, что приводит к локальным воспалению, аллергизации, интоксикации организма.
Классификация
В дерматологии существует несколько подходов к систематизации дерматомикозов. Согласно отечественной классификации Шеклакова Н.Д. и Кашкина П.Н., нозологические формы выделяются по этиологическому принципу — эпидермофития, рубромикоз, трихофития и т.д. На сегодня чаще применяется клиническая классификация по МКБ-10, в которой обозначены следующие формы дерматомикозов:
Симптомы дерматомикозов
Микозы волосистой части головы
Проявляются ярко-красными инфильтрированными бляшками, которые сверху покрыты серыми чешуйками. Элементы в основном образуются вокруг волос в виде муфты. Изредка возможны глубокие воспалительные очаги, которые имеют большой размер, покрыты массивными серовато-желтыми корками. В очаге грибковой инфекции наблюдается обламывание волос на высоте 5-8 мм либо у самого корня. Человек жалуется на сильный зуд, быстрое загрязнение волос после мытья.
Микозы кожных складок
Основной представитель этой группы — паховая дерматофития. Заболевание поражает паховые складки, прилежащие участки кожного покрова: внутреннюю поверхность бедер, перианальную зону, промежность. Вследствие самозаражения возможно распространение процесса на область подмышечных впадин, локтевые сгибы, подколенные ямки, а в тяжелых случаях — на любой участок гладкой кожи. Частота паховой дерматофитии в структуре всех дерматомикозов составляет до 10%.
На начальной стадии патология представлена розовыми отечными пятнами, которые имеют округлую форму, четкие контуры и гладкую поверхность. Если лечение не проводится, очаги сливаются с образованием крупных полигональных пятен, краевая зона которых покрыта полиморфными элементами: пузырьками, эрозиями, корочками. Больше всего пациентов беспокоит мучительный зуд, который мешает сну и повседневной активности, вынуждает расчесывать пораженное место до крови.
Микозы стоп
Клиническая картина эпидермофитии дистальных отделов конечностей зависит от формы поражения. Как правило, патология начинается со стертой формы, при которой наблюдается незначительное шелушение в межпальцевых промежутках, не доставляющее больному никакого беспокойства. Иногда на фоне шелушений формируются поверхностные трещины кожи, которые не воспаляются, не кровоточат.
При сквамозно-гиперкератотической форме обильное шелушение сопровождается бляшками красновато-синюшного цвета, желтовато-серыми омозолелостями, которые возникают из-за избыточного ороговения кожи. При дисгидротической форме появляются множественные пузыри с толстой покрышкой, при вскрытии которых образуются яро-розовые мокнущие эрозии. Для микозов стоп типичны вторичные аллергические высыпания, получившие название дерматофитиды.
Онихомикозы
Грибковое инфицирование ногтей имеет различную симптоматику, которая зависит от формы, глубины поражения. Патология в основном проявляется серовато-желтыми полосами на ногтевой пластине, ее повышенной ломкостью, склонностью к деформации, поперечной исчерченности и трещинам. На запущенном этапе болезни без лечения наблюдается значительное разрушение ногтя, помимо косметического дефекта, возникает зуд, болезненные ощущения.
Для нормотрофической формы характерно снижение прозрачности ногтя, утолщение его краев из-за подногтевого гиперкератоза. При гипертрофическом варианте утолщение ногтевой пластины более выражено, в тяжелых случаях ноготь приобретает изогнутую клювовидную форму (онихогрифоз), грязно-серый оттенок. Для атрофического онихомикоза типично тотальное разрушение и отслойка ногтевых пластин, а крайней степенью такого процесса считается онихолизиз.
Микозы гладкой кожи
Для классического дерматомикоза характерно появление плоских шелушащихся пятен розового или красного цвета с приподнятой границей. По краям очагов могут быть воспалительные папулы или везикулы. Со временем центральная часть элементов становится коричневой из-за гиперпигментации, а края продолжают разрастаться, так что происходит слияние очагов в крупные полигональные пятная. Субъективно больные испытывают зуд, жжение, болезненность пораженной зоны.
Осложнения
При микозах стоп в 4 раза повышается вероятность образования подошвенных бородавок, чему способствует гиперкератоз, афлатоксиноподобные вещества грибков, усиленное размножение папилломавирусов на фоне микотической инфекции. При суперинфекциях и рецидивах дерматомикозов повышается риск развития или обострения себорейного дерматита, атопического дерматита, экземы, псориаза.
Дерматомикоз стоп, особенно при отсутствии лечения, может осложняться острой дерматофитией или руброфитией, которые являются признаком высокой сенсибилизации к грибам. Симптомы болезни стремительно прогрессируют, процесс захватывает поверхность стоп и голеней. На фоне ярко-гиперемированной кожи образуются множественные пузыри, эрозии, трещины. Характерно присоединение пахового лимфаденита и лимфангита, повышение температуры тела, общий интоксикационный синдром.
Если пациент с дерматомикозом пытается проводить лечение самостоятельно, существует риск трансформации заболевания в нераспознанную дерматофитию. В этом случае внешние проявления микоза изменяются на фоне неконтролируемого лечения кортикостероидными мазями. Для болезни характерно чередование фаз мнимого благополучия — временного купирования воспаления под действием кортикостероидов, и обострения, вызванного вторичной иммуносупрессией.
Диагностика
Обследование больного у врача-дерматолога начинается с тщательного осмотра кожных покровов, в том числе с применением люминесцентной лампы Вуда, дерматоскопа. Для выяснения возможной причины болезни, ее предрасполагающих факторов необходим тщательный сбор анамнеза. Диагностика предполагает проведение расширенного обследования, для чего рекомендуются следующие методы:
Лечение дерматомикозов
Консервативная терапия
Лечение грибкового поражения требует удаления патогенного грибка из очага воспаления. С этой целью применяются различные варианты антимикотиков, среди которых выделяют до 20 лекарственных форм, более 100 различных наименований действующих веществ. При выборе эффективного этиотропного лечения принимается во внимание тип дерматомикоза, глубина поражения, наличие осложнений, общее состояние больного. Этиотропная терапия включает следующие виды препаратов:
Патогенетическое лечение дерматомикозов включает десенсибилизирующую терапию, которая проводится инфузионными растворами кальция глюконата, натрия тиосульфата. Для уменьшения зуда, отечности, мокнутия назначаются антигистаминные препараты. При нарушениях кровообращения на фоне сопутствующих заболеваний рекомендованы препараты, улучшающие микроциркуляцию, которые способствуют доставке антимикотиков в очаг грибкового поражения.
Поскольку грибковая инфекция зачастую отражает общее снижение резистентности организма, в комплексной терапии назначаются витаминно-минеральные комплексы, адаптогены, фитопрепараты. Если у пациента диагностированы патологии ЖКТ, иммунной системы или других органов, лечение подбирается при участии профильного специалиста. По показаниям используются синтетические и природные иммуномодуляторы.
Из аппаратных процедур при грибковой инфекции кистей или стоп популярен медицинский маникюр (педикюр). Процедура включает антисептическую обработку ногтей и кожи, нанесение кератолитиков, удаление участков гиперкератоза специальными фрезами. Это способствует лучшему проникновению местных антимикотиков к очагу инфекции, а также дает хороший эстетический результат. Из физиопроцедур эффективны УФО, диатермия, амплипульс-терапия.
Хирургическое лечение
Малоинвазивные хирургическое методы в основном применяются при онихомикозах. Тотальное поражение ногтевой пластины требует ее удаления с помощью лазера, радиочастотного скальпеля или классической оперативной методики. Помощь хирургов также требуется при осложнениях дерматомикоза бактериальным процессом (абсцессах, флегмонах) — в таком случае проводится вскрытие и дренирование очага.
Прогноз и профилактика
Прогноз при дерматомикозах определяется видом возбудителя, глубиной поражения, своевременностью начала терапии. Комплексное лечение системными и местными средствами дает хороший эффект у большинства пациентов, позволяет достичь полной элиминации возбудителя, регресса клинической симптоматики. Менее оптимистичный прогноз для больных с иммуносупрессией, хронической соматической патологией.
Основу профилактики микотической инфекции составляет соблюдение личной гигиены, коррекция повышенной потливости, опрелостей, чрезмерной сухости кожи. Недопустимо надевание чужой обуви, использование чужих расчесок, хождение босиком в общественных бассейнах и на пляжах. При появлении трещин или других кожных поражений не стоит заниматься самолечением, необходимо как можно раньше обращаться к врачу.