Что такое стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Антоновой Дарьи Игоревны, стоматолога со стажем в 3 года.
Определение болезни. Причины заболевания
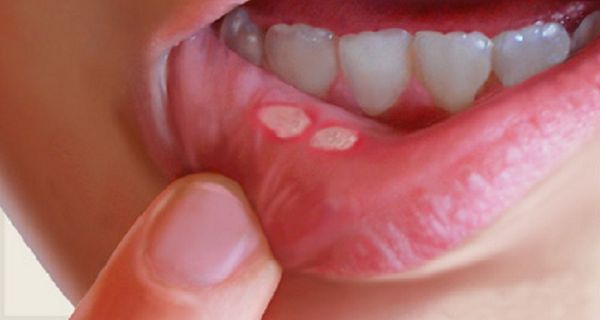
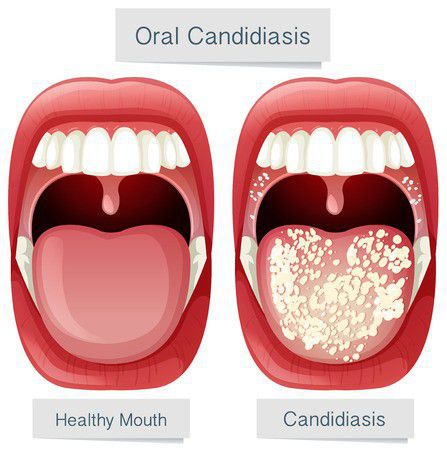
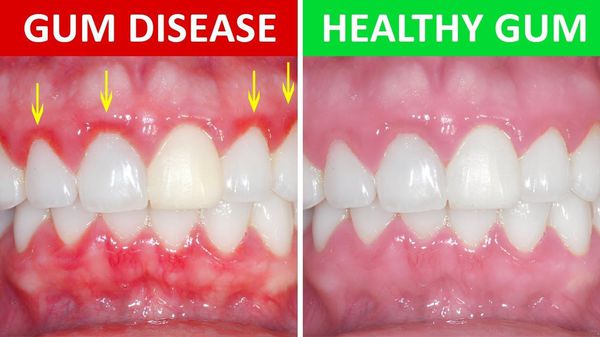
Стоматит (Thrush ) — это воспаление слизистой оболочки полости рта. Для данного заболевания характерны все признаки воспалительного процесса: покраснение, боль, припухлость, нарушение функции, повышение местной и общей температуры тела.
Стоматит может возникать на слизистой любого участка ротовой полости: на десне, на языке, на слизистой нёба, в преддверии полости рта, в ретромолярной ямке, на слизистой щёк и губ. Заболевание может проявляться в самых различных формах: это может быть покраснение слизистой на определённом участке или возникновение язвочек в полости рта.
Заразен ли стоматит, и как он передаётся
Стоматит не заразен. Заболевание проявляется при снижении иммунитета и при хронических заболеваниях, а также стоматит может развиваться как защитная реакция организма на действие различных раздражителей (например механической травмы слизистой острыми краями зубов).
Причины возникновения стоматита
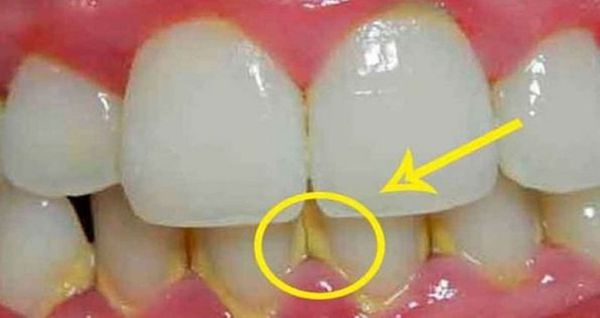
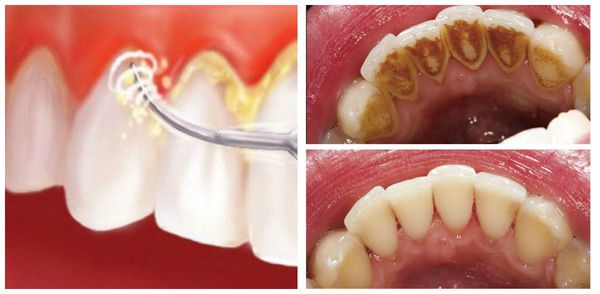
Большую роль в развитии стоматита играет гигиена полости рта. При неправильном уходе за полостью рта накапливается зубной налёт и камень, микроорганизмы, присутствующие в них (стафилококки, стрептококки), могут спровоцировать раздражение и воспаление слизистой оболочки полости рта. В результате стоматит возникает как защитная реакция организма.
Иногда воспаление слизистой возникает при различных хронических заболеваниях и патологиях с невыясненной этиологией (причиной). Стоматит может проявляться в полости рта на фоне заболеваний желудочно-кишечного тракта (при глистной инфекции), сердечно-сосудистой системы, заболеваниях крови (анемии), эндокринных нарушениях (сахарного диабета). Очень часто стоматит развивается при ВИЧ-инфекциях и может быть одним из диагностических признаков при выявлении ВИЧ.
Симптомы стоматита
Признаки стоматита могут быть разными. Они зависят от формы и стадии развития заболевания.
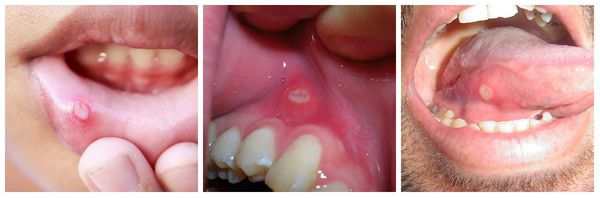
При тяжёлых формах на поверхности язвочки увеличивается количество фибринозного налёта, а в основании афты возникает инфильтрат (скопление клеточных элементов крови и лимфы в слизистом слое). При такой клинической картине в полости рта у больного появляются болезненные ощущения, жжение, зуд, неприятный запах изо рта, повышенное выделение слюны, приём пищи становится затруднительным. Температура тела поднимается до 38 ℃, появляется слабость.
Особенностью заболевания являются частые рецидивы. Повторные высыпания могут появляться через несколько дней или каждые несколько месяцев. Зависит это от способности иммунитета бороться с инфекцией.
При вирусных поражениях слизистой полости рта возникает боль, усиливающаяся во время приёма пищи и при разговоре. Слизистая оболочка краснеет и отекает, затем на ней появляются мелкие пузырьки. Пузырьки быстро вскрываются и на их месте образуются афты. При средней и тяжёлой формах температура тела повышается до 37-40 °С, отмечаются общее недомогание, слабость, головная боль.
Сколько длится стоматит
Однозначно ответить на этот вопрос нельзя. Если стоматит своевременно выявлен, назначено правильное лечение и пациент следует рекомендациям врача, то острую форму можно вылечить за 3–10, иногда за 14 дней. При иммунодефиците этот срок увеличивается.
Патогенез стоматита
Большое значение в развитии стоматита играет наличие хронической инфекции, например ЛОР-органов или желудочно-кишечного тракта. Хроническая инфекция способствует повышению чувствительности к микробным и пищевым аллергенам, снижает сопротивляемость слизистой оболочки полости рта, что предрасполагает к появлению афт.
Хроническое течение и рецидивы могут быть связаны с обострением хронических заболеваний внутренних органов. Рецидивы обусловлены накоплением аутоантигенов и развитием иммунопатологических реакций на фоне снижения защитных сил организма.
Классификация и стадии развития стоматита
Существует множество классификаций стоматитов. Стоматиты различаются по течению, по проявлению морфологических элементов в полости рта, по этиологии (причине возникновения) и т. п.
По характеру морфологических изменений:
По причине возникновения:
Локализация обычно указывается при описании клинического случая, на тактику лечения она не влияет.
Классификация стоматитов Всемирной организации здравоохранения
По степени поражения слизистой.
Осложнения стоматита
Диагностика стоматита
К какому врачу обратиться при стоматите
Лечением стоматита занимается стоматолог, пародонтолог или детский стоматолог.
Во время диагностики врачу очень важно собрать подробный анамнез. Расспросить пациента о сопутствующих и перенесённых заболеваниях, узнать аллергологический статус. Часто стоматит проявляется при заболеваниях ЖКТ (гастрит, колит), при сахарном диабете, ВИЧ-инфекции, после лучевой терапии, при бронхиальной астме. Также важно узнать, впервые ли беспокоит пациента данное заболевание или он уже сталкивался с такой проблемой. Если пациент не в первый раз обращается к врачу или же самостоятельно пытался лечиться, то необходимо расспросить, какими средствами и препаратами проводилось лечение и приносило ли оно результат.
При осмотре ротовой полости необходимо обращать внимание на зубные отложения, на наличие острых краёв коронок, патологическую стираемость зубов, на состояние ортопедических конструкций. Все это может быть источником хронической или острой травмы слизистой оболочки. В месте воздействия травмирующего фактора возникают афты.
При вирусном стоматите диагностика основывается на использовании специальных исследований:
Как отличить стоматит от других заболеваний
Необходимо дифференцировать травматическую язву от язв при туберкулёзе, сифилисе, новообразованиях. Важно знать, что при длительной хронической травме в озможен переход травматической язвы в злокачественное новообразование. Если после устранения травмирующего фактора происходит быстрое заживление, то это травматическая язва. При злокачественном течении новообразование безболезненное и после устранения травмирующего фактора не заживает. При цитологическом и гистологическом исследованиях выявляются атипичные изменения эпителиальных клеток.
Лечение стоматита
Основная цель лечения стоматита — предотвратить распространение поражения по всей слизистой оболочке полости рта и не допустить перехода заболевания в хроническую форму. В первую очередь необходимо определить форму и стадию заболевания, т. к. от этого будет зависеть тактика лечения. Лечение проводится комплексное: как местное, так и общее.
Эффективные препараты для лечения стоматита у взрослых
Далее необходимо устранить хронические очаги инфекции и предрасполагающие факторы. При болезненных язвах проводится обезболивание слизистой полости рта :
Поражённая слизистая обрабатывается антисептиками (0,02 % раствор «Фурацилина» ; 0,06 % раствор хлоргексидина ; 0,1 % раствор «Димексида»).
Чем можно полоскать рот при стоматите
При лечении стоматита очень важно выявить причину и устранить её. Полоскание полости рта растворами антисептиков ( 0,02 % раствор Фурацилина, 0,06 % раствор Хлоргексидина) или отварами трав уменьшит отёк и воспаление, но это не основной метод лечения.
Общее лечение
С первого дня обращения больного и до полной эпителизации может применяться физиотерапия : ультрафиолетовое облучение, гелий-неоновый лазер, лазерная биостимуляция крови.
Лечение стоматита лазером
Лазер при лечении стоматитов особенно эффективен, если слизистая оболочка рта поражена бактериями, вирусами или грибами. Луч лазера прицельно направляется на поражённый участок слизистой оболочки, не повреждая здоровую ткань. Метод позволяет разрушить микробные клетки, уменьшить боль и отёк, улучшить микроциркуляцию, что способствует заживлению. Процедура безболезненна и безопасна.
Как вылечить стоматит у ребёнка
Принципы лечения стоматита у детей и взрослых схожи, однако врачу важно учитывать возраст ребёнка и правильно рассчитать дозировку препаратов. Ещё одна особенность — маленькие дети не смогут полоскать рот или применять ротовые ванночки. Поэтому антисептическую обработку полости рта проводят родители пальцем, обвёрнутым несколькими слоями марли и смоченным в антисептическом растворе.
Лечение стоматита в домашних условиях
Если появились симптомы стоматита, то нужно незамедлительно обратиться к врачу. Самодиагностика и лечение народными средствами часто усугубляют заболевание.
Прогноз. Профилактика
Но если не обращать внимания на проблему или подобрать неправильное лечение, то заболевание может перейти в хроническую форму. При некоторых видах стоматита, например герпетическом, рецидивы будут возникать при снижении иммунитета, при частых респираторных и вирусных заболеваниях. Частые рецидивы снижают качество жизни больного, являются фактором риска развития злокачественных и доброкачественных опухолей полости рта.
Во время профилактики важно вовремя устранить травмирующий фактор. Это могут быть острые края зубов, неправильно изготовленная коронка или протез, зубной камень.
Большое значение имеет правильно питание. Состояние иммунитета во многом зависит от питания. Пища должна быть сбалансированной и богатой витаминами и минералами.
Стоматит курильщика — чем он опасен?
О том, что курение наносит вред не только легким, но и другим органам и системам, сказано немало
В частности, вредная привычка «подымить» нередко становится причиной серьёзных заболеваний ротовой полости — чаще всего, стоматита.
Особенности никотинового стоматита
Как правило, воспаление ротовой полости, развившееся вследствие регулярного курения, имеет свои характерные особенности. В частности, обычно основной очаг воспаления располагается в области неба. Объясняется это просто: именно на этот участок слизистой рта попадает струя дыма при затягивании сигаретой. Воспаление развивается не только вследствие оседания смол, но и в результате воздействия достаточно горячего дыма. Со временем организм пытается защититься — нормальный эпителий в месте хронического воспаления замещается более плотной и шероховатой, ороговевающей эпителиальной тканью. Однако не всегда такая защитная реакция успевает развиться — нередко на месте воспаления появляются язвы, которые могут осложниться присоединением бактериальной инфекции. Воспаление может распространиться на слизистую десен, охватить слюнные железы. Стоматит курильщика к предраковым патологиям не относят, тем не менее, следует помнить о том, что сам по себе никотин и табачные смолы отличаются канцерогенным эффектом, и вне зависимости от того, есть или нет хроническое воспаление ротовой полости, вероятность развития рака вследствие курения существует.
Стоматит курильщика: что делать?
Впрочем, следует понимать, что основная причина никотинового стоматита — пагубная привычка, от которой необходимо отказаться во имя здоровья не только ротовой полости, но и всего организма. Прекращение воздействия на слизистую рта табачного дыма в комплексе с лечением препаратом с противовоспалительным и противомикробным действием окажет благотворный эффект на состояние ротовой полости.
Артемова Оксана Александровна, врач-стоматолог, Эстет-дент, г. Москва
1 Инструкция по медицинскому применению медицинского препарата ХОЛИСАЛ ®
Лейкоплакия. Небо курильщика (никотиновый лейкокератоз неба, никотиновый стоматит)
Общая информация
Краткое описание
Клинические рекомендации (протокол лечения) при заболевании слизистой оболочки рта «Лейкоплакия» разработаны Федеральным государственным бюджетным учреждением «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Министерства здравоохранения Российской Федерации (ФГБУ «ЦНИИС и ЧЛХ» Минздрава России) (Вагнер В.Д., Рабинович О.Ф., Рабинович И.М., Смирнова Л.Е., Селиверстова Е.А.) и Государственным бюджетным образовательным учреждением «Московский государственный медико-стоматологический университет им. А.И.Евдокимова» Министерства здравоохранения Российской Федерации (ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России) (Кузьмина Э.М., Максимовская Л.Н., Малый А.Ю., Эктова А.И.).
ОПРЕДЕЛЕНИЕ ПОНЯТИЯ
Лейкоплакия – заболевание слизистой оболочки рта (СОР), в основе которого лежит хроническое воспаление, сопровождающееся нарушением ороговения, включая гиперкератоз и паракератоз.
Нозологическая форма: Небо курильщика [никотиновый лейкокератоз неба] [никотиновый стоматит];
Стадия: любая
Фаза: стабильное течение
Осложнение: без осложнений
Код по МКБ-С: K13.24
Порядок включения пациента в протокол
Состояние пациента, удовлетворяющее критериям и признакам диагностики данной модели пациента.
Диагностика
Характеристика алгоритмов и особенностей выполнения диагностических мероприятий
Обследование направлено на установление диагноза, соответствующего модели пациента, исключение осложнений, определение возможности приступить к лечению без дополнительных диагностических и лечебно-профилактических мероприятий.
С этой целью всем больным обязательно производят сбор анамнеза, осмотр рта и зубов, а также другие необходимые исследования, результаты которых заносят в медицинскую карту стоматологического больного (форма 043/у).
Сбор анамнеза
При сборе анамнеза жизни выясняют профессию пациента, профессиональные вредности, вредные привычки, характер питания, аллергологический анамнез, наследственность, перенесенные и сопутствующие заболевания. Отмечают наличие у пациентов соматических заболеваний.
При сборе анамнеза заболевания уточняют, когда появились первые симптомы, лечился ли ранее (регулярно или от случая к случаю), выясняют характер проводимого лечения, его объем (со слов больного), результат (стойкое улучшение, временное улучшение, без улучшения или ухудшение).
Лечение
| B01.003.004.002 | Проводниковая анестезия | По потребности |
| B01.003.004.004 | Аппликационная анестезия | По потребности |
| B01.003.004.005 | Инфильтрационная анестезия | По потребности |
| A16.07.022 | Удаление наддесневых и поддесневых зубных отложений (ручными инструментами) | По потребности |
| А13.30.007 | Обучение гигиене рта | По потребности |
| А16.07.025 | Избирательное пришлифовывание твердых тканей зубов | По потребности |
| А16.07.051 | Профессиональная гигиена рта и зубов | По потребности |
| А16.07.053 | Снятие несъемной ортопедической конструкции | По потребности |
| A16.07.004 | Восстановление зуба коронкой | По потребности |
| А22.07.002 | Ультразвуковое удаление наддесневых зубных отложений | По потребности |
| A22.08.011 | Лазерная хирургия при злокачественных новообразованиях рта | По потребности |
| А25.07.001 | Назначение лекарственной терапии при заболеваниях рта и зубов | Согласно алгоритму |
| А25.07.002 | Назначение диетической терапии при заболеваниях рта и зубов | 1 |
| А25.07.003 | Назначение лечебно-оздоровительного режима при заболеваниях рта и зубов | 1 |
| A16.01.031.006 | Иссечение новообразований мягких тканей под местной анестезией | По потребности |
| A17.07.003 | Диатермокоагуляция при патологии полости рта и зубов | По потребности |
| A22.07.003 | Лазерная физиотерапия челюстно-лицевой области | По потребности |
| A24.01.004 | Криодеструкция | По потребности |
| B01.065.002 | Прием (осмотр, консультация) врача-стоматолога-терапевта повторный | По потребности |
| B01.067.002 | Прием (осмотр, консультация) врача-стоматолога-хирурга повторный | По потребности |
| B01.054.001 | Осмотр (консультация) врача-физиотерапевта | По потребности |
Характеристика алгоритмов и особенностей выполнения немедикаментозной помощи
Немедикаментозная помощь направлена на устранение этиологических факторов болезней СОР: обучение пациентов гигиене рта, проведение контролируемой чистки зубов, санация рта с проведением профессиональной гигиены (приложение 9), с целью удаления зубного камня, шлифование острых краев зубов, замена металлических пломб и протезов из разнородных металлов, ортопедической коррекции, включающей рациональное протезирование (временные коронки из гипоаллергенного материала с учетом аллергологического статуса пациента, беспаечные, цельнолитые конструкции протезов, использование благородных металлов, съемные пластиночные протезы из бесцветной пластмассы и др.). При изготовлении съемных пластиночных протезов следует обращать внимание на правильность изготовления кламмеров, чтобы они не травмировали очаг лейкоплакии. Зубные протезы у таких больных должны быть тщательно отполированы. Необходимо удалять зубной налет, над- и поддесневой зубной камень. Очень важно своевременно выявить и устранить гальваноз рта, обусловленный пломбами из амальгамы или разнородными металлами зубных протезов.
Физиотерапевтическое лечение
Физиотерапевтическим местным лечением данного состояния является методика, заключающаяся в устранении участков гиперкератоза (диатермокоагуляция, криодеструкция). Методика проведения диатермокоагуляции прерывистая до полной коагуляции участков гиперкератоза. Заживление происходит за 5-10 дней.
Криодеструкция в настоящее время широко применяется в комплексном лечении предраковых заболеваний. Противопоказаний для ее использования практически нет. У больных с тяжелыми соматическими и системными заболеваниями криодеструкция является методом выбора. При проведении криодеструкции с целью последующего замещения зоны некроза рубцовой тканью, применяют контактное замораживание в пределах собственно СОР, где оперативное вмешательство затруднено. Оптимальная температура 160-190°C, в течение 1,0-1,5 мин. Оттаивание происходит в течение 2-3 мин., заживление 6-10 дней.
Хирургическое лечение
Методом хирургического лечения заболевания, получившим широкое применение в стоматологической практике при заболеваниях СОР является иссечение.
Наиболее современным и используемым методом хирургического лечения лейкоплакии является лазерная абляция. Это метод удаления вещества с поверхности лазерным импульсом. При низкой мощности лазера вещество испаряется или сублимируется в виде свободных молекул, атомов и ионов, то есть над облучаемой поверхностью образуется слабая плазма, обычно в данном случае тёмная, не светящаяся.
Требования к лекарственной помощи амбулаторно-поликлинической
| Наименование группы | Кратность (продолжительность лечения) |
| Витаминотерапия (Витамины А, Е ) | 1 |
| Гипосенсибилизирующая терапия | По потребности |
| Кератопластические средства | 1 |
| Антисептические средства | 1 |
| Иммуномодуляторы | По потребности |
| Обезболивающие средства | По потребности |
Характеристика алгоритмов и особенностей применения медикаментов
Необходим тщательный уход за слизистыми оболочками: полоскание рта растворами антисептиков, отварами цветков ромашки, липового цвета. Назначают внутрь ретинол, токоферола ацетат (масляные растворы их перед глотанием задерживают на некоторое время во рту), витамины группы В (рибофлавин и др.), внутрь по 0,25 г 2 раза в день (3—4 нед.); общеукрепляющие средства, биогенные стимуляторы.
Местно назначают кератопластические средства, витамины, препараты, улучшающие трофику тканей.
При необходимости используют обезболивающие, гипосенсибилизирующие препараты, микроэлементы.
Прижигающие средства использовать категорически нельзя, так как они раздражают СОР и способствуют переходу болезни в злокачественную форму.
Требования к режиму труда, отдыха, лечения и реабилитации
Специальных требований нет.
Полный отказ от курения – залог успешного лечения лейкоплакии
После проведения лечения необходимо проводить мероприятия по профилактике воспалительных заболеваний СОР не реже 2 раз в год.
Требования к уходу за пациентом и вспомогательным процедурам
Специальных требований нет.
Требования к диетическим назначениям
Необходимо ограничение употребления острой, горячей, кислой, соленой, пряной пищи. Больным лейкоплакией рекомендуется употреблять в пищу продукты, богатые витамином А, В, С, микроэлементами.
Форма информированного добровольного согласия пациента при выполнении Протокола (приложение 10).
Дополнительная информация для пациента и членов его семьи (приложение 11).
Правила изменения требований при выполнении Протокола и прекращение действия требований Протокола
При выявлении в процессе диагностики признаков, требующих проведения подготовительных мероприятий к лечению, пациент переводится в протокол лечения больных, соответствующий выявленным заболеваниям и осложнениям.
При выявлении признаков другого заболевания, требующего проведения диагностических и лечебных мероприятий, наряду с признаками лейкоплакии, медицинская помощь пациенту оказывается в соответствии с требованиями:
а) раздела протокола лечения больных, соответствующего ведению «лейкоплакия»;
б) протокола лечения больных с выявленным заболеванием или синдромом.
Возможные исходы и их характеристики
| Наименование исхода | Частота развития % | Критерии и признаки | Ориентировочное время достижения исхода | Преемственность и этапность оказания медицинской помощи |
| Стабилизация | 18% | Отсутствие отрицательной динамики | После лечения | Профилактический осмотр не реже 2 раз в год |
| Компенсация | 60% | Восстановление внешнего вида СОР | После лечения | Динамическое наблюдение |
| Развитие ятрогенных осложнений | 20% | Появление новых поражений или осложнений, обусловленных проводимой терапией (например, аллергические реакции) | На любом этапе | Оказание медицинской помощи по протоколу соответствующего заболевания |
| Развитие нового заболевания, связанного с основным | 2% | Переход в эрозивно-язвенную форму | Через 6 мес после окончания лечения при отсутствии динамического наблюдения | Оказание медицинской помощи по протоколу соответствующего заболевания |
Информация
Источники и литература
Информация
Протокол лечения больных при заболевании слизистой оболочки рта «Лейкоплакия» предназначен для применения в системе здравоохранения Российской Федерации.
НОРМАТИВНЫЕ ССЫЛКИ
В настоящем протоколе использованы ссылки на следующие документы:
· Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011г. №323-ФЗ (Собрание законодательства Российской Федерации, 2011, № 48, ст. 6724).
· Постановление Правительства Российской Федерации «О мерах по стабилизации и развитию здравоохранения и медицинской науки в Российской Федерации» от 05.11.97 г. № 1387 (Собрание законодательства Российской Федерации, 1997, № 46, ст. 5312).
· Постановление Правительства Российской Федерации «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2013 год и на плановый период 2014 и 2015 годов» от 22 октября 2012 г. № 1074 (Собрание законодательства Российской Федерации, 2012, №44, ст.6021 ).
· Приказ Минздравсоцразвития России «Об утверждении номенклатуры медицинских услуг» от 27 декабря 2011г. №1664н.
· Приказ Минздравсоцразвития России «Об утверждении Порядка оказания медицинской помощи взрослому населению при стоматологических заболеваниях» от 7 декабря 2011 г. № 1496н.
ОБОЗНАЧЕНИЯ И СОКРАЩЕНИЯ
В настоящем протоколе использованы следующие обозначения и сокращения:
МКБ-10 – Международная статистическая классификация болезней и проблем, связанных со здоровьем десятого пересмотра.
МКБ-С – Международная классификация стоматологических болезней на основе МКБ-10.
ВОЗ – Всемирная Организация Здравоохранения.
СОР – Слизистая оболочка рта.
ОКТ – Оптическая когерентная томография.
ФДТ – Фотодинамическая терапия.
ГРАФИЧЕСКОЕ, СХЕМАТИЧЕСКОЕ И ТАБЛИЧНОЕ ПРЕДСТАВЛЕНИЕ ПРОТОКОЛА
Не требуется.
МОНИТОРИРОВАНИЕ
Критерии и методология мониторинга и оценки эффективности выполнения протокола
Мониторирование проводится на всей территории Российской Федерации.
Перечень медицинских учреждений, в которых проводится мониторирование данного документа, определяется ежегодно учреждением,
ответственным за мониторирование. Медицинская организация информируется о включении в перечень по мониторированию протокола письменно.
При необходимости при мониторировании Протокола могут быть использованы иные документы.
В лечебно-профилактических учреждениях, определенных перечнем по мониторированию, раз в полгода на основании медицинской документации составляется карта пациента о лечении пациентов с лейкоплакией, соответствующих моделям пациента в данном протоколе.
В анализируемые в процессе мониторинга показатели входят: критерии включения и исключения из Протокола, перечни медицинских услуг обязательного и дополнительного ассортимента, перечни лекарственных средств обязательного и дополнительного ассортимента, исходы заболевания, стоимость выполнения медицинской помощи по Протоколу и др.
ПРИНЦИПЫ РАНДОМИЗАЦИИ
В данном Протоколе рандомизация (лечебных учреждений, пациентов и т. д.) не предусмотрена.
ПОРЯДОК ОЦЕНКИ И ДОКУМЕНТИРОВАНИЯ ПОБОЧНЫХ ЭФФЕКТОВ И РАЗВИТИЯ ОСЛОЖНЕНИЙ
Информация о побочных эффектах и осложнениях, возникших в процессе диагностики и лечения больных, регистрируется в карте пациента.
ПОРЯДОК ИСКЛЮЧЕНИЯ ПАЦИЕНТА ИЗ МОНИТОРИРОВАНИЯ
Пациент считается включенным в мониторирование при заполнении на него Карты пациента. Исключение из мониторирования проводится в случае невозможности продолжения заполнения Карты (например, неявка на врачебный прием). В этом случае Карта направляется в учреждение, ответственное за мониторирование, с отметкой о причине исключения пациента из Протокола.
ПРОМЕЖУТОЧНАЯ ОЦЕНКА И ВНЕСЕНИЕ ИЗМЕНЕНИЙ В ПРОТОКОЛ
Оценка выполнения Протокола проводится один раз в год по результатам анализа сведений, полученных при мониторировании.
Внесение изменений в Протокол проводится в случае получения информации:
а) о наличии в Протоколе требований, наносящих урон здоровью пациентов,
б) при получении убедительных данных о необходимости изменений требований Протокола обязательного уровня.
Решение об изменениях принимается группой разработчиков. Введение изменений требований Протокола в действие осуществляется Министерством здравоохранения Российской Федерации в установленном порядке.
ПАРАМЕТРЫ ОЦЕНКИ КАЧЕСТВА ЖИЗНИ ПРИ ВЫПОЛНЕНИИ ПРОТОКОЛА
Для оценки качества жизни пациента с лейкоплакией, соответствующей моделям протокола, используют аналоговую шкалу.
ОЦЕНКА СТОИМОСТИ ВЫПОЛНЕНИЯ ПРОТОКОЛА И ЦЕНЫ КАЧЕСТВА
Клинико-экономический анализ проводится согласно требованиям нормативных документов.
СРАВНЕНИЕ РЕЗУЛЬТАТОВ
При мониторировании Протокола ежегодно проводится сравнение результатов выполнения его требований, статистических данных, показателей деятельности лечебно-профилактических учреждений.
ПОРЯДОК ФОРМИРОВАНИЯ ОТЧЕТА
В ежегодный отчет о результатах мониторирования включаются количественные результаты, полученные при разработке медицинских карт, и их качественный анализ, выводы, предложения по актуализации Протокола.
Отчет представляется в Министерство здравоохранения Российской Федерации учреждением, ответственным за мониторирование данного Протокола. Результаты отчета могут быть опубликованы в открытой печати.
Приложение 1
Перечень стоматологических материалов, инструментов и оборудования, необходимых для работы врача:
Обязательный ассортимент:
1. Автоклав (стерилизатор паровой),
2. Аквадистиллятор (медицинский),
3. Автоклав для наконечников (стерилизатор паровой настольный)
4. Аппарат воздушно-абразивный для снятия зубных отложений;
5. Аппарат для снятия зубных отложений ультразвуковой (скейлер);
6. Аспиратор (отсасыватель) хирургический,
7. Биксы (коробка стерилизационная для хранения стерильных инструментов и материала)
8. Диатермокоагулятор;
9. Инструменты стоматологические (мелкие):
— боры,
— полиры,
— финиры;
10. Инкубатор для проведения микробиологических тестов (CO2 инкубатор для выращивания культур клеток и тканей)
11. Изделия одноразового применения:
— шприцы и иглы для инъекций,
— скальпели в ассортименте,
— маски,
— перчатки смотровые, диагностические, хирургические,
— бумажные нагрудные салфетки для пациентов,
— полотенца для рук в контейнере,
— салфетки гигиенические,
— медицинское белье для медицинского персонала,
— перевязочные средства,
— слюноотсосы,
— стаканы пластиковые
12. Инъектор стоматологический, для карпульной анестезии;
13. Камеры для хранения стерильных инструментов
14. Компрессор стоматологический (безмасляный);
15. Кресло стоматологическое;
16. Крючки хирургические, зубчатые разных размеров;
17. Лампа (облучатель) бактерицидная для помещений;
18. Машина упаковочная (аппарат для предстерилизационной упаковки инструментария);
19. Место рабочее (комплект оборудования) для врача-стоматолога:
20. Набор аппаратов, инструментов, медикаментов, методических материалов и документов для оказания экстренной медицинской помощи при состояниях, угрожающих жизни (укладка-аптечка для оказания экстренной помощи при общесоматических осложнениях в условиях стоматологических кабинетов);
21. Набор (инструменты, щетки, диски, пасты) для шлифования и полирования пломб и зубных протезов;
22. Набор инструментов для осмотра рта (базовый):
— лоток медицинский стоматологический,
— зеркало стоматологическое,
— зонд стоматологический угловой,
— пинцет зубоврачебный,
— экскаваторы зубные,
— гладилка широкая двухсторонняя,
— гладилка-штопфер,
— шпатель зубоврачебный;
23. Набор инструментов в ассортименте для снятия зубных отложений:
— экскаваторы,
— крючки для снятия зубного камня
24. Набор инструментов для трахеотомии;
25. Набор инструментов, игл и шовного материала не менее 2 видов;
26. Набор медикаментов для индивидуальной профилактики парентеральных инфекций (аптечка «анти-СПИД»)
27. Набор реактивов для контроля (индикаторы) дезинфекции и стерилизации;
28. Наборы микробиологические (реагенты, реактивы для бактериологических исследований) для проведения тестов на кислотообразующую микрофлору при использовании инкубатора для проведения микробиологических тестов;
29. Наконечник стоматологический механический прямой;
30. Наконечник стоматологический механический угловой;
31. Наконечник стоматологический турбинный;
32 Ножницы в ассортименте не менее 3 на рабочее место врача
33. Отсасыватель пыли (стоматологический пылесос)
34. Отсасыватель слюны (стоматологический слюноотсос)
35. Очиститель ультразвуковой (устройство ультразвуковой очистки и дезинфекции инструментов и изделий);
36. Очки защитные;
37. Пинцеты;
38. Прибор и средства для очистки и смазки наконечников;
39. Прибор (установка) для утилизации шприцев;
40. Скальпели (держатели) и одноразовые лезвия в ассортименте
41. Средства и емкости-контейнеры для дезинфекции инструментов в соответствии с СанПиН
42. Стерилизатор стоматологический для мелкого инструментария;
43. Стерилизатор суховоздушный;
44. Щитки защитные (от механического повреждения глаз)
45. Наборы диагностические для проведения тестов на выявление новообразований (скрининг) и контроля за лечением новообразований.
Приложение 2
Алгоритм визуального осмотра СОР, рекомендуемый ВОЗ (1997 год).
Осмотр СОР начинают с кожных покровов околоротовой области, красной каймы губ при открытом и закрытом рте, обращая внимание на цвет, блеск, консистенцию. При осмотре слизистой оболочку губ, переходной складки учитывают цвет, влажность, глубину преддверия рта, характер прикрепления уздечек, наличие тяжей; на слизистой оболочке губ, особенно нижней, в норме иногда обнаруживаются небольшие возвышения за счет наличия малых слюнных желез, что не является патологией.
Далее осматривают слизистую оболочку щек (правой, затем левой) от угла рта до небной миндалины, замечая наличие или отсутствие пигментаций, изменений ее цвета.
По линии смыкания зубов, чаще ближе к углу рта располагаются гранулы Фордайса. Эти бледно-желтые узелки, диаметром 1-2 мм не возвышаются над СОР, являются вариантом нормы. Нужно также помнить, что на уровне 17 и 27 зубов имеются сосочки, на которых открывается выводной проток околоушной железы, иногда принимаемой за отклонение.
Обращают внимание на десны и альвеолярный край. Сначала осматривают щечную и губную область десны, начиная с правого верхнего заднего участка, и затем перемещаются по дуге влево. Опускаются на нижнюю челюсть слева сзади и перемещаются вправо по дуге. Затем обследуют язычную и нёбную области дёсен: справа налево на верхней челюсти и слева направо вдоль нижней челюсти. На десне могут встречаться изменения цвета, опухоли и отечность различной формы и консистенции. По переходной складке исследуют свищевые ходы, которые возникают чаще всего в результате хронического воспалительного процесса в верхушечном периодонте.
Далее осматривают язык, оценивая все виды сосочков языка, характер прикрепления уздечки. Регистрируют изменение цвета, сосудистого рисунка, рельефа дна рта.
Небо осматривают при широко открытом рте и откинутой назад голове. Широким шпателем осторожно прижимают корень языка. С помощью зубоврачебного зеркала осматривают твердое и затем мягкое небо.
После осмотра, при обнаружении элементов представляющих онконастороженность, необходима пальпация патологического очага. Это важный прием обследования больного предраковым заболеванием. Отмечают все неровности, уплотнения и другие патологические изменения. Особое внимание обращается на консистенцию патологического очага (мягкая, плотно-эластическая, плотная), размеры, характер его поверхности (ровная, бугристая), подвижность.
Приложение 3
Элементы поражения кожи и слизистой оболочки
В диагностике предраковых заболеваний определяющее значение имеет оценка морфологических элементов поражения кожи и слизистой оболочки, которые проявляются изменениями окраски и нарушениями рельефа поверхности.
Пятно (macula) – наиболее распространенный элемент поражения, связанный с изменением окраски. Различают пятна воспалительной (до 1,5 см в диаметре – розеола, большего диаметра – эритема) и не воспалительной природы (пигментное пятно).
Пигментные пятна, в свою очередь, бывают врожденные – невусы, и приобретенные – связанные с введением красителей под эпителиальный слой, возникшие при приеме препаратов висмута, а также вследствие поступления в организм свинца.
Узелок (nodus, papula) – бесполостной элемент, возвышающийся над уровнем неизмененной слизистой или кожи, белесоватого или перламутрового оттенка (на слизистой), синевато-коричневый (на коже), размером 0,1-0,5 мм. Слияние папул приводит к образованию бляшки (размер более 0,5 мм).
Узел (nodus) – плотное инфильтративное образование значительной величины (с орех), развивающееся в коже и слизистой оболочке. Определяется в виде возвышения кожи синюшно-коричневого цвета и гиперемированной слизистой оболочки. Завершается размягчением и изъязвлением. В некоторых случаях может быть обратное развитие без образования рубца.
Бугорок (tuberculum) – бесполостное инфильтративное образование, размером 0,2 – 5,0 мм, локализующееся в коже или захватывающее все слои слизистой оболочки и имеющее склонность к распаду с образованием язвы и последующим рубцеванием.
Язва (ulcus) – дефект кожи или слизистой оболочки и подлежащих тканей. Заживает с образованием рубца. Дно и края язвы характеризуются различными особенностями, что имеет определенное дифференциально-диагностическое значение в разграничении неспецифических и специфических поражений и злокачественных опухолей.
Трещина (rhagades) – линейный дефект, возникающий при потере тканями эластичности на фоне острого или хронического воспалительного процесса. Различают трещины поверхностные (повреждение только эпителиального слоя) и глубокие (повреждены все слои слизистой и подлежащие ткани).
Чешуйка (squama) – отделяющийся конгломерат пластов ороговевших клеток. Цвет чешуек на коже белый, серый, буроватый, на красной кайме губ – светло-серый.
Корка (crusta) – засохшее отделяемое язв, эрозий. Особенно часто образуется при поражении красной каймы губ.
Эрозия (erozia) – образуется после отпадения корки. Дно эрозии – эпителий или сосочковый слой соединительнотканной основы слизистой оболочки. Заживает, не оставляя следа. Однако в приротовой области иногда после заживления эрозии может иметь место пигментация.
Нарушение процессов ороговения при предраковых поражениях.
В основе ороговения (кератинизации) лежат процессы формирования в клетках комплекса кератогиалин+тонофибриллы с образованием кератиновых фибрилл. Образующееся при этом роговое вещество состоит из кератина, кератогиалина и жирных кислот.
Различают физиологическое и патологическое ороговение. Первое происходит в эпидермисе и выполняет защитную функцию. Образующийся при этом роговой слой состоит из большого количества рядов плоских безъядерных клеток – роговых чешуек. Ороговение клеток эпидермиса протекает постепенно – начинается с базальных эпидермиоцитов и заканчивается образованием полностью ороговевших клеток рогового слоя. Физиологическое ороговение эпидермиса происходит постоянно и сопровождается постоянным отторжением ороговевших поверхностных чешуек.
Патологическое ороговение проявляется в виде дис-, гипер- и паракератоза, а также наблюдается там, где роговой слой в норме не образуется. Склонность слизистой рта к повышенному ороговению объясняется ее происхождением из эктодермы.
Кератозы – группа заболеваний кожи и слизистых оболочек не воспалительного характера, характеризующиеся утолщением ороговевающего и образованием рогового слоев.
Дискератоз – нарушение процесса ороговения, выражающееся патологической кератинизацией отдельных эпидермальных клеток, лишенных межклеточных контактов и хаотично расположенных во всех отделах эпидермиса.
Гиперкератоз – чрезмерное утолщение рогового слоя эпидермиса, в результате избыточного образования кератина.
Паракератоз – нарушение процесса ороговения, связанное с потерей способности клеток эпидермиса вырабатывать кератогиалин. При этом отмечается утолщение рогового и частичное или полное исчезновение зернистого слоя.
Акантоз – утолщение эпидермиса кожи и эпителия слизистой оболочки за счет усиления пролиферации базальных и шиповидных клеток.
Приложение 4
Схема-топограмма СОПР (Roed-Petersen & Renstrup, 1969) для топографирования зон локализации элементов поражения в модификации Гилевой О.С. и соавт. (РП № 2436 от 22.02.08) с цветовой кодировкой зон поражения по ТК ВОЗ.
Приложение 5
Дополнение к карте для определения пародонтологического статуса пациента
Приложение 6
Алгоритмы определения индексов
Индекс гигиены Грин – Вермиллиона.
Представляет собой двойной индекс, т.е. состоящий их двух компонент:
первая компонента-это индекс зубного налета (DI-S)
вторая компонента-это индекс зубного камня (CI-S)
Метод: Исследования проводят на вестибулярной поверхности зубов 16 11 26 31 и язычной поверхности зубов 36 и 46 с помощью стоматологического зонда и применения красителей.(флуоресцин натрия, эритрозин, синий цвет, флоксин В).
Критерии оценки DI-S:
0-нет налета
1-налет покрывает не более 1\3 поверхности зуба
2-налет покрывает от 1\3 до 2\3 поверхности зуба
3-налет покрывает более 2\3 поверхности зуба
Формула:
DI-S=сумма баллов/6
Критерии оценки CI-S:
0-нет камня
1-наддесневой камень покрывает менее 1\3 поверхности зуба
2-наддесневой камень покрывает от 1\3 до 2\3 поверхности зуба или имеются отдельные частицы поддесневого камня
3-наддесневой камень покрывает более 2\3 поверхности зуба
Формула:
СI-S=сумма баллов/6
OHI-S=DI-S+CI-S
Критерии оценки:
0,0-0,6 низкий (гигиена хорошая)
0,7-1,6 средний (гигиена удовлетворительная)
1,7-2,5 высокий (гигиена неудовлетворительная)
2,6-6,0 очень высокий(гигиена плохая)
Индекс гигиены Силнесс-Лое.
Определяют толщину зубного налета в придесневой области зуба.
Метод:
1. Окрашивать зубной налет не требуется. После высушивания зуба воздухом для выявления зубного налета используют стоматологическое зеркало и зонд.
2. Для определения индекса можно осмотреть все зубы или только 6 индексных зубов:
| 16 | 21 | 24 |
| 44 | 41 | 36 |
3. В области каждого зуба осматривают 4 участка:
-дистально- вестибулярный
-вестибулярный
-медиально- вестибулярный
-язычный
Индекс кровоточивости Мюлеманна (в модификации Коуэла).
Используют для определения воспаления в тканях пародонта. Метод показателен при гингивите и пародонтите. В области «зубов Рамфьерда»,(16,21,24,36,41,44) с щечной и язычной (небной) сторон кончик пародонтального зонда без давления прижимают к стенке бороздки и медленно ведут от медиальной к дистальной стороне зуба.
Оценочная шкала следующая:
0- если после этого кровоточивость отсутствует;
1-если кровоточивость появляется не раньше, чем через 30с;
2-если кровоточивость возникает или сразу после проведения кончиком зонда по стенке бороздки, или в пределах 30с.
3-если кровоточивость пациент отмечает при приеме пищи или чистке зубов.
Значение индекса = сумма показателей всех зубов /число зубов.
Приложение 7
Приложение 8
Методика взятия биопсийного материала с участка слизистой оболочки рта
Биопсия — метод получения ткани живого организма для морфологического исследования с диагностической целью.
Существует несколько способов диагностических биопсий, используемых в стоматологии:
— при инцизионной биопсии иссекается только часть новообразования (при этом размеры иссекаемого фрагмента должны быть не меньше 1,0 х 1,0 см, иначе возникают трудности в трактовке морфологической картины для патологоанатома);
— эксцизионная биопсия – хирургическая операция, при которой для исследования удаляется полностью патологический очаг, примером может служить удаление папиллом, фибром, кист, смешанных опухолей, при этом в большинстве случаев диагностика и лечение проводятся одновременно;
— трепанобиопсия предполагает забор патологического материала из кости с помощью трепана;
— пункционная биопсия выполняется специальными иглами (например, игла Пятницкого), позволяющими получить столбик ткани. Применяется она при глубоко расположенных новообразованиях. Этот вид биопсии можно использовать для морфологического исследования увеличенных лимфатических узлов.
Материал, заготовленный для гистологического исследования, погружают в 10% раствор формалина. Количество фиксирующей жидкости должно быть достаточно большим и превосходить кусочек ткани в 10 раз и более. Погружение ткани в формалин необходимо производить сразу после забора материала, не допуская его подсыхания. Целесообразно использовать свежий раствор формалина; хранение его на свету приводит к снижению фиксирующих свойств. Фиксированный в формалине материал немедленно маркируется с указанием фамилии имени и отчества больного, фамилии врача, выполнившего биопсию, даты ее выполнения и направляется в морфологическую лабораторию, где производится его дальнейшая обработка.
Приложение 9
Алгоритм обучения гигиене рта
Врач-стоматолог или гигиенист стоматологический определяет гигиенический индекс, затем демонстрирует пациенту технику чистки зубов зубной щеткой, межзубными ершиками и зубными нитями, используя модели зубных рядов, или другие демонстрационные средства.
Существуют разные методы чистки зубов, основанные на круговых, вибрирующих, горизонтальных и вертикальных движениях. Однако важна не сама техника, а эффективность очищения, последовательность процедуры и отсутствие вредного воздействия. Пациентам с хроническими заболеваниями СОР рекомендуются мануальные зубные щетки средней (в стадии ремиссии) жесткости или мягкие зубные щетки из искусственной щетины (при обострении), а также электрические зубные щетки.
Чистку зубов начинают с участка в области верхних правых жевательных зубов, последовательно переходя от сегмента к сегменту. В таком же порядке проводят чистку зубов на нижней челюсти.
Следует обращать внимание на то, что рабочая часть зубной щетки должна располагаться од углом 45° к зубу, производить очищающие движения от десны к зубу, одновременно удаляя налет с зубов и десен. Жевательные поверхности зубов очищают горизонтальными (возвратно-поступательными) движениями так, чтобы волокна щетки проникали глубоко в фиссуры и межзубные промежутки. Вестибулярную поверхность фронтальной группы зубов верхней и нижней челюстей очищать такими же движениями, как моляры и премоляры. При чистке оральной поверхности ручку щетки располагают перпендикулярно к окклюзионной плоскости зубов, при этом волокна должны находиться под острым углом к зубам и захватывать не только зубы, но и десну. Завершают чистку круговыми движениями зубной щетки при сомкнутых челюстях, осуществляя массаж десен. Выбор зубной пасты (лечебной, лечебно-профилактической или профилактической) определяется состоянием пародонта и стадией патологии СОР. При обострении процесса не рекомендуется использование зубных паст высокой степени абразивности или содержащих лаурилсульфат натрия в концентрации выше 1,5%; при сочетанных воспалительных заболеваниях пародонта рекомендуются зубные пасты с антимикробными компонентами (триклозан, фторид олова и др.)
Для качественной чистки контактных поверхностей зубов необходимо использовать межзубные ершики и зубные нити, для очищения поверхности языка – специальные зубные щетки с подушечкой для чистки языка, скребки для языка. По показаниям рекомендуется использование ополаскивателей, не содержащих спирт, ирригаторов для очищения труднодоступных участков слизистой полости рта.
Индивидуальный подбор средств гигиены рта осуществляется с учетом стоматологического статуса пациента (состояния твердых тканей зубов и тканей пародонта, наличия зубочелюстных аномалий, съемных и несъемных ортодонтических и ортопедических конструкций).
С целью закрепления полученных навыков проводят контроль индивидуальной гигиены рта (контролируемая чистка зубов).
Первое посещение
— Обработка зубов пациента окрашивающим средством, определение гигиенического индекса, демонстрация пациенту с помощью зеркала мест наибольшего скопления зубного налета.
— Чистка зубов пациентом в его обычной манере.
— Повторное определение гигиенического индекса, оценка эффективности чистки зубов (сравнение показателей индекса гигиены до и после чистки зубов), демонстрация пациенту с помощью зеркала окрашенных участков, где зубной налет не был удален при чистке.
— Демонстрация правильной техники чистки зубов на моделях, рекомендации пациенту по коррекции недостатков гигиенического ухода за ртом, использованию зубных нитей и дополнительных средств гигиены (специальных зубных щеток, зубных ершиков, монопучковых щеток, ирригаторов — по показаниям).
Следующее посещение
Определение гигиенического индекса, при неудовлетворительном уровне гигиены рта — повторение процедуры. Пациента информируют о небходимости являться на профилактический осмотр к врачу при возникновении кровоточивости десен, но не реже 1 раза в год.
Алгоритм профессиональной гигиены рта и зубов
Этапы профессиональной гигиены:
— обучение пациента индивидуальной гигиене рта;
— контролируемая чистка зубов;
— удаление зубных отложений;
— полирование поверхностей зубов;
— устранение факторов, способствующих скоплению зубного налета;
— аппликации реминерализирующих и фторидсодержащих средств;
— мотивация пациента к профилактике и лечению стоматологических заболеваний.
При удалении зубных отложений (зубной камень, мягкий зубной налет) следует соблюдать ряд условий:
— провести обработку рта раствором антисептика;
— при выраженной гиперестезии зубов и отсутствии общих противопоказаний удаление зубных отложений нужно проводить под местным обезболиванием;
Для удаления налета и полирования поверхностей зубов используют резиновые колпачки, для жевательных поверхностей — вращающиеся щеточки, для контактных поверхностей — вращающиеся ершики, резиновые конусы, суперфлоссы, флоссы и абразивные штрипсы. Полировочную пасту следует использовать, начиная с крупнодисперсной и заканчивая мелкодисперсной. При обработке поверхностей имплантатов следует использовать мелкодисперсные полировочные пасты и резиновые колпачки
Необходимо устранить факторы, способствующие скоплению зубного налета: удалить нависающие края пломб и неправильно изготовленные ортопедические конструкции, провести повторное полирование пломб.
Периодичность проведения профессиональной гигиены полости рта и зубов зависит от стоматологического статуса пациента (гигиенического состояния полости рта, интенсивности кариеса зубов, состояния тканей пародонта, наличия несъемной ортодонтической аппаратуры и стоматологических имплантатов).
Минимальная периодичность проведения профессиональной гигиены — 2 раза в год.
Приложение 10
Форма добровольного информированного согласия пациента при выполнении протокола приложение к медицинской карте №_____
Пациент (законный представитель пациента) информирован о результатах обследования, диагнозе, о цели медицинского вмешательства и его последствиях, применяемых и альтернативных методах лечения, предполагаемых результатах лечения, ознакомлен с комплексным планом лечения, предупрежден о возможных осложнениях во время и после лечения и дает добровольное согласие на медицинское вмешательство.
При этом пациент понимает, что несоблюдение указаний (рекомендаций) врача, в том числе назначенного режима лечения, может снизить качество оказываемой медицинской помощи. Повлечь за собой невозможность её завершения в срок или отрицательно сказаться на состоянии его здоровья.
ФИО пациента (законный представитель пациента)_____________
ФИО врача _____________
«___»________________20___г.
Приложение 11
Дополнительная информация для пациента:
1. В острый период заболевания зубы необходимо чистить мягкой зубной щеткой с пастой два раза в день. После еды следует полоскать рот для удаления остатков пищи.
2. При возникновении кровоточивости при чистке зубов нельзя прекращать гигиенические процедуры. Если кровоточивость не проходит в течение 3- дней, необходимо обратиться к врачу.
3. Профессиональная гигиена должна проводиться не реже 1 раза в 6 месяцев у лечащего врача-стоматолога.
4. Если после проведения профессиональной гигиены появилась повышенная чувствительность твердых тканей зубов, использовать специальные зубные пасты для снижения чувствительности зубов и обратиться к своему лечащему врачу-стоматологу.
5. Обязательно посещать плановые осмотры.
6. Необходимо полноценное и своевременное восстановление дефектов зубов и зубных рядов.
7. Устранение или нейтрализация действия профессиональных вредных факторов на пародонт.
8. Оздоровление условий труда, отдыха, питания и здоровый образ жизни.
Приложение 12
Анкета пациента
ФИО__________________________________________ Дата заполнения
Как Вы оцениваете Ваше общее самочувствие на сегодняшний день?
Отметьте, пожалуйста, на шкале значение, соответствующее состоянию Вашего здоровья.