Лекарства и препараты, для профилактики тромбоза после коронавируса
Около 30% больных с тяжелым течением и 15% со средней тяжестью COVID-19 подвергаются тромбообразованию. Исследования по выявлению основных причин развития такого осложнения продолжаются. На этом фоне медиками разработана схема лечения с учетом риска развития тромбоэмболии, основанная на применении антикоагулянтов — лекарств, разжижающих кровь. Они призваны защищать от тромбозов при коронавирусе, предупреждая развитие инсульта, инфаркта миокарда, легочной эмболии и других, опасных для жизни состояний.
Что такое тромбоз и почему он возникает при COVID-19
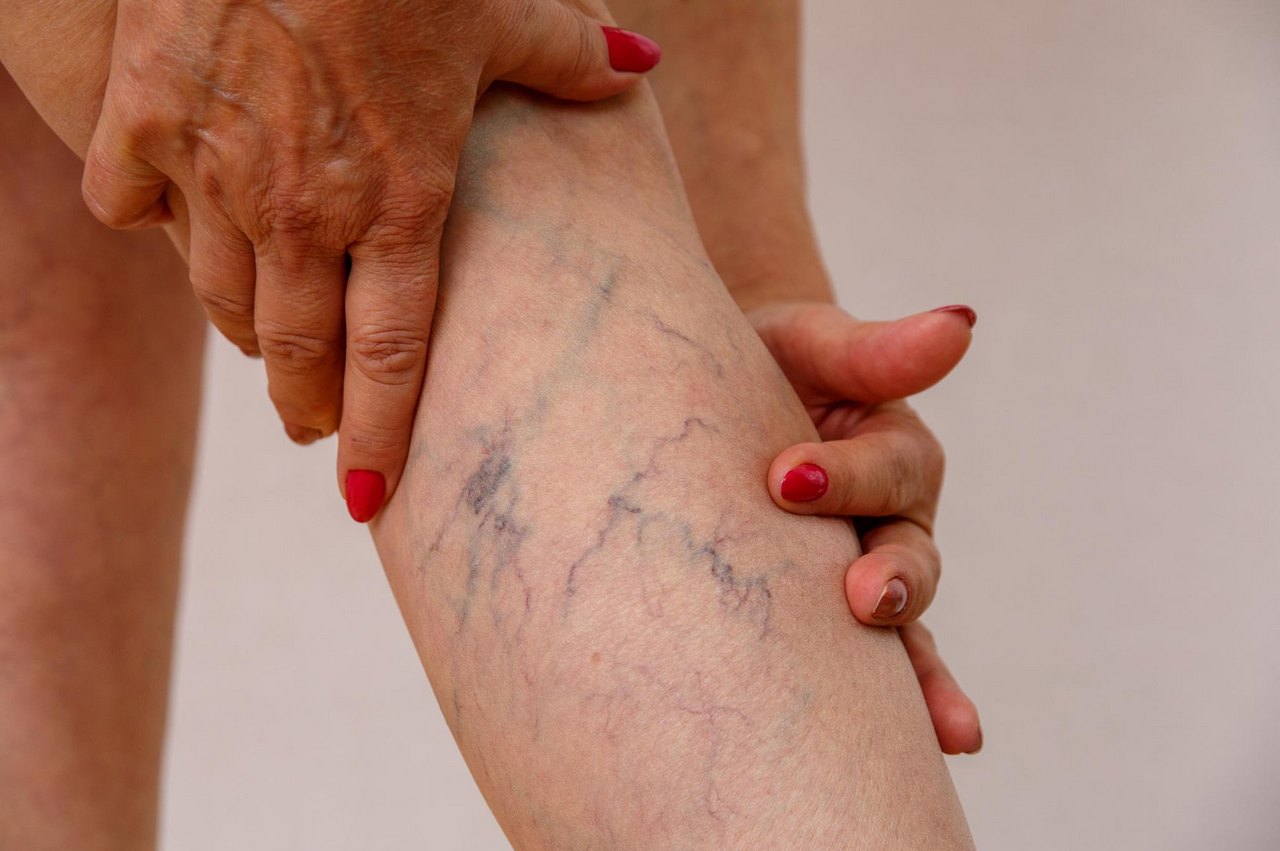
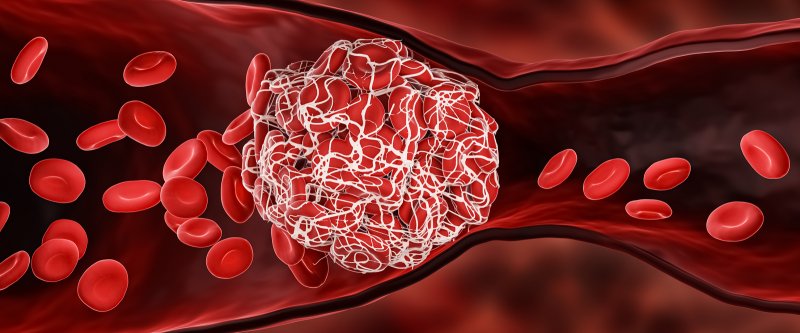
Тромбы представляют собой кровяные сгустки, которые прикрепляются к стенкам сосудов, постепенно вызывая их полную закупорку. Часто они располагаются в венах нижних конечностей, таза. Выделяют несколько разновидностей данной патологии, но все они представляют опасность не только для здоровья, но и жизни. Во время резких движений или травм тромб способен оторваться, затем переместиться в легочную артерию и спровоцировать частичное или полное нарушение кровотока.
Независимо от вида тромбоза при коронавирусе, провоцирующими факторами могут выступать:
По мнению ученых, наиболее распространенной причиной тромбообразования выступает реакция организма на проникновение вируса. Выявляя и обезвреживая патогены, иммунная система оставляет частицы поврежденных клеток. В здоровом теле избавление от таких опасных элементов происходит с участием особых белков (ферментов).
В условиях коронавирусной инфекции иммунитет работает в усиленном режиме, что приводит к образованию большого количества “мусора”. Его несвоевременная утилизация силами организма провоцирует повреждение различных тканей, в том числе сосудистого эндотелия. В результате создаются подходящие условия для образования кровяных сгустков в венозном русле.
Первые признаки и явные симптомы тромбоза при коронавирусе
Поскольку при коронавирусе происходит сгущение крови, повышается ее свертываемость, замедляется кровоток — создаются идеальные условия для формирования тромбов. В случае перекрытия венозного русла более чем на 75% развивается тромбоз, который можно определить по:
При обнаружении у себя хотя бы одного, а тем более нескольких признаков, не стоит медлить с обращением к врачу.
Что делают в больницах при подозрении на тромбоз
Для своевременного диагностирования осложнений, связанных с закупоркой сосудов, могут назначить проведение:
Как лечить тромбоз после перенесенного COVID-19
Лечение проводят преимущественно консервативными методами, но не исключается в редких случаях проведение оперативного вмешательства (устанавливаются специальные фильтры для задержки тромбов или выполняется их механическое извлечение).
По результатам анализов, а также с учетом клинической картины, врач может принять решение о назначении антикоагулянтов. Крайне важной в такой ситуации оказывается объективная оценка соотношения пользы и вреда от разжижающих лекарств, а также особенностей их взаимодействия с остальными медикаментами. Если этого не сделать, есть риск развития нежелательных реакций.
Противопоказано их применение в ряде случаев:
Риск появления тромбов сохраняется не только во время болезни, но и после ее завершения. Причин тому достаточно много, среди которых обезвоживание организма и слишком высокое содержание тромбоцитов. Поэтому лечение тромбоза после коронавируса должно продолжаться минимум в течение 3 месяцев. Чаще такая необходимость возникает в отношении людей, входящих в группу риска (страдающие ожирением, ведущие малоподвижный образ жизни и те, кому ранее приходилось сталкиваться с тромбообразованием).
Препараты для борьбы с тромбозами после ковида
Используют несколько видов медикаментов с различными механизмами, к числу которых относится аспирин — антитромбоцитарное средство. Действуя непосредственно на тромбоциты, оно предотвращает их склеивание.
Также могут использоваться антикоагулянты:
При легком и среднем течении заболевания пациентам, входящим в группу риска, обычно назначают таблетированные препараты. Принимать их можно дома при условии, что лечение контролируется врачом.
Больным на стационаре назначают антикоагулянты в виде инъекций, представленные преимущественно низкомолекулярными или низкофракционными гепаринами. Вводят эти средства подкожно в живот на протяжении всего курса стационарного лечения. Характерным последствием гепариновых инъекций становится появление синяков, которые самостоятельно рассасываются после отмены лекарства.
Важные нюансы антикоагулянтной терапии
Люди, лечившиеся такими препаратами до заражения COVID-19, должны продолжать лечение. В зависимости от индивидуальных особенностей организма, лечащий врач может заменить их более мощными средствами. Также доктору необходимо сообщить о:
Препараты для разжижения крови следует принимать в рамках врачебных назначений, не прерывая курс — их резкая отмена приводит к развитию нежелательных реакций (касается некоторых лекарственных средств).
Медики отмечают, что не во всех случаях антикоагулянтная терапия оказывается эффективной. Отчасти это связано с повышенной свертываемостью крови, частично — со сложностями по определению оптимальной дозы в конкретном случае. Согласно некоторым исследованиям, более высокую эффективность показывает лечебная доза, а не профилактическая. Однако в таком случае значительно повышается вероятность открытия серьезных кровотечений.
Как защититься от развития тромбоза при ковиде
Пациентам, поступившим в больницу, врачи рекомендуют ношение компрессионной одежды. Ее необходимо использовать не только во время заболевания, но также на протяжении нескольких месяцев после выписки.
Среди других рекомендаций, в зависимости от тяжести и стадии заболевания, выделяют:
Для людей с лишней массой тела, переболевших коронавирусом, становится важной борьба с лишним весом. Снижение массы тела позволит значительно сократить нагрузку на стенки и клапаны вен
.
Рекомендуется уделить внимание диете, в рамках которой исключить жирные, сладкие продукты, сократить количество соли и картофеля в рационе. По рекомендации врача можно воспользоваться витаминно-минеральными комплексами на основе аскорбиновой кислоты, рутина, токоферола, рибо
После консультации с доктором можно воспользоваться натуральными средствами, обладающими антикоагулянтными свойствами. В эту категорию входят отвары и настои из клевера, белой ивы, полыни обыкновенной, подмаренника настоящего, ромашки. Также выделяют ряд продуктов, оказывающих кроворазжижающее действие: вишня, инжир, красная смородина, эстрагон, черника и др.
В заключении
Одним из распространенных осложнений COVID-19 является тромбообразование. Для борьбы с этим состоянием в стационарных условиях врачи часто используют антикоагулянты — препараты, разжижающие кровь по различным механизмам. Эти медикаменты характеризуются повышенным риском развития кровотечений, а также имеют противопоказания.
Решение о необходимости профилактики тромбоза после коронавируса путем применения антикоагулянтов должен принимать только лечащий врач. Лечение данными препаратами среди больных со средней и легкой формой коронавируса, не входящих в группы риска, не рекомендуется.
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
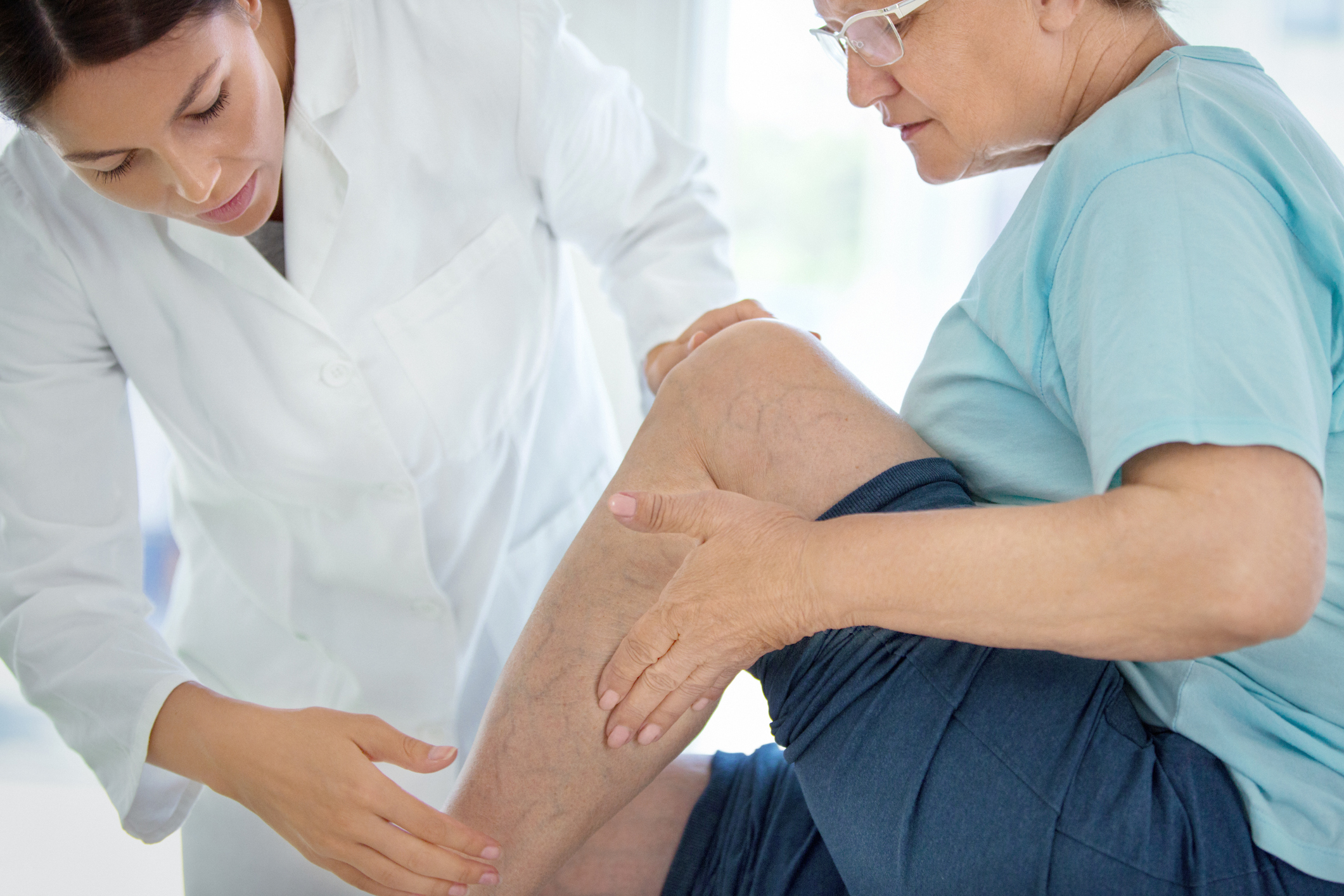
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
Тромбы после ковида: Первые признаки этой смертельной опасности
Коронавирус не отступает. У перенёсших новое заболевание со временем могут возникнуть осложнения – тромбоз вен и тромбоэмболия.
Как их вовремя распознать и что делать? Рассказывает врач-кардиолог Республиканского центра общественного здоровья и медицинской профилактики Сергей Юрьевич Мещанов.
— До 80 процентов заболевших коронавирусом выздоравливают без госпитализации. У 15-20 процентов пациентов может развиться серьезная патология, требующая подключения к аппарату ИВЛ.
Вне зависимости от тяжести заболевания, ковид может вызывать и разные осложнения: дыхательную недостаточность, сепсис, острый респираторный дистресс-синдром, полиорганную недостаточность и тромбоэмболию. Среди этих факторов нужно выделить эмболию легких, поскольку она нередко приводит к смерти. Такое осложнение иногда развивается при тромбозе.
Почему при коронавирусе возникает тромбоз?
Точный риск тромбоза при коронавирусе определить сложно, многое зависит от состояния человека. У 16-30 процентов госпитализированных пациентов врачи диагностируют тромбы в артериях или венах.
Тромбоз как осложнение коронавируса встречается еще чаще у людей с тяжелой формой патологии. Например, человек попадает в отделение интенсивной терапии с ковидом, ис вероятностью 50 процентов у него выявят тромбоз.
Плотные сгустки крови в сосудах, помимо тромбоэмболии, порой провоцируют инфаркт или инсульт. Так что во время пандемии врачи рекомендуют не только следить за признаками коронавируса, но и отмечать любые симптомы тромбоза сосудов. Это поможет предотвратить опасные осложнения.
Кроме того, тромбы влияют на кровообращение, поэтому у людей с варикозом и другими болезнями вен часто ухудшается общее самочувствие при образовании сгустков крови. Последние исследования ВОЗ определили сразу трипотенциальные причины появления этой проблемы.
Во-первых, повреждение внутренней стенки сосудов. Даже при небольших травмах кровь становится более густой, этот механизм природа создала для предотвращения сильной кровопотери. Однако при большом количестве тромбов нарушается кровообращение и могут развиться опасные осложнения.
Во-вторых, застой крови при госпитализации. Кровообращение в венах во многом зависит от сокращения мышц. Во время ходьбы или бега мышцы сжимают сосуды и помогают выталкивать кровь к сердцу. В больнице пациенты мало двигаются, кровь чаще скапливается в венах и там нередко формируются тромбы.
В-третьих, повышение свертываемости крови. При заражении коронавирусом в организме активируется специальный белок, влияющий на работу иммунной системы. В результате кровь становится более густой, что увеличивает риск тромбоза.
Среди причин тромбоза при коронавирусе наиболее важным считают третий фактор – реакцию организма на вирусную атаку.
Как всё это происходит?
В крови циркулирует целая система белков. Они выявляют и обеззараживают вирусы, бактерии и повреждённые клетки. В обычных условиях эти белки очищают организм от опасных элементов без вреда для здоровья. При коронавирусе защитная система действует слишком активно и повреждает ткани, из-за чего вероятность тромбоза возрастает. Поэтому очень важно уменьшить частоту образования тромбов.
В первую очередь это касается людей, входящих в группу риска по тромбозу нижних конечностей. На них влияет несколько факторов: ожирение, возраст старше 65 лет, курение, тромбофилия, малоподвижный образ жизни, онкологические заболевания, перенесенный тромбоз глубоких вен или эмболия легких, инфаркт миокарда или иные сердечно-сосудистые патологии, злоупотребление алкоголем.
Для уменьшения угрозы возникновения тромбов нужно заняться профилактикой тромбоза глубоких вен после перенесенного коронавируса.
Такие разные тромбозы
Тромбоз нижних конечностей – заболевание венозной системы ног, при котором в сосудах образуются плотные сгустки крови. Эта патология развивается из-за повышения свертываемости крови, замедления кровотока, ожирения, повреждения венозных стенок во время травмы или операции, прием некоторых противозачаточных препаратов.
Болезнь поражает поверхностные или глубокие вены. При коронавирусе наиболее опасным считают тромбоз глубоких вен нижних конечностей, поскольку его осложнения иногда могут привести к ампутации конечностей или к смерти.
Сгусток крови формируется на стенках сосудов, из-за этого там нарушается кровообращение. Иногда об этом свидетельствует боль, отеки, другие симптомы. Нередко патология часто протекает без видимых признаков.
Иногда тромбы отрываются от стенок вен. Эти плотные сгустки крови попадают в кровоток и нередко доходят до сердца, легких или мозга. Если они застревают в сосудах легких, у человека может остановиться дыхание. Это – тромбоэмболия легких.
После тромбоза нижних конечностей при коронавирусе у части пациентов развивается посттравматическая болезнь, которая проявляется периодическим появлением боли и отечности в пораженной конечности. Без своевременного лечения кожа над пораженным участком темнеет, потом на ней образуются язвы. Это снижает качество жизни и облегчает проникновение бактерий в организм. В редких случаях трофические язвы вызывают гангрену.
Эмболия легочных артерий в основном связана с тромбозом глубоких вен ног, однако возможны исключения. Например, в редких случаях тромбоз легких при коронавирусе возникает из-за сгустков крови, которые формируются в венах рук или грудной полости.
Тяжесть патологии зависит от нескольких факторов: количества, размера осколков тромбов, исходного состояния легких, работоспособности правого желудочка и эффективности действия тромболитической системы. Маленькие сгустки крови не опасны – они быстро растворяются, порой существуя не более двух часов.
Если крупные тромбы перекрывают большие легочные артерии или мелкие сгустки закупоривают более половины дистальных сосудов, давление в правом желудочке возрастает, что может привести к внезапной смерти.
Риск гибели зависит о состояния здоровья пациента. Молодые люди с крепким здоровьем нередко выживают при эмболии легочных артерий даже при закупорке свыше 65процентов сосудов.
Признаки тромбоза легких
К ним относят кашель с кровью, внезапно возникшую одышку, головокружение, учащённое сердцебиение, дискомфорт или боль в груди при кашле или глубоких вдохах.
При этих симптомах важно обратиться к врачу, который назначит анализ крови на Д-демер. Этот белок вырабатывается тромбами. Высокий уровень Д-демера не покажет расположение сгустков крови, но зато его низкий уровень позволит сразу исключить легочную эмболию.
Чтоб обнаружить тромбы в верхних или нижних конечностях нередко проводится ультразвуковое сканирование. Доктор проводит специальным прибором вдоль сосудов, звуковая волна проникает в тело и отражается. А на экране монитора появляются изображения вен, и там видны тромбы.
Признаки тромбоза при коронавирусе возникают не у всех пациентов, поэтому отсутствие симптомов тромбоза после коронавируса не гарантирует защиту от эмболии легких. В обычных условиях это осложнение встречается редко. Однако при тяжелой форме ковида вероятность появления сгустков крови увеличивается более чем в 10 раз, так что тромбы чаще попадают в легкие.
Как проявляется тромбоз глубоких вен после коронавируса?
У пациентов с этим заболеванием нередко диагностируют отеки, в большинстве случаев застой лимфатической жидкости происходит лишь в одной конечности, иногда отеки поражают обе ноги.
Боль, неприятные ощущения часто возникают в икрах, а потом распространяются по конечности. Еще боль появляется во время судорог. Регистрируется бледность кожи. На пораженном участке нарушается кровообращение, кожные покровы не получают достаточно кислорода и постепенно приобретают бледный внешний вид, покраснение и чувство тепла в ноге. Эти признаки обычно указывают на воспаление венозных стенок.
Если тромбы формируются в поверхностных сосудах, патология проявляется более ярко и сильнее влияет на качество жизни пациента.
Для нее характерны повышенная чувствительность на пораженном участке ноги. Во-вторых, покраснение кожи над закупоренной веной. В-третьих, непрерывная жгучая боль вдоль травмированных сосудов. В-четвертых, отеки на лодыжках, нижней части голени. Повышение температуры рядом с пораженной веной, расширение подкожных сосудов.
Хотя сгустки крови в поверхностных венах не вызывают легочную эмболию, они порой провоцируют тяжелые последствия. Например. тромб разрушает клапаны в сосуде, из-за этого может развиться варикоз и застой крови.
Людям из группы риска по тромбозу важно использовать все доступные способы предотвращения этой болезни, особенно если они перенесли ковид.
Уменьшить вероятность образования тромбов помогут несколько мер.
Примерно 20 процентов жидкости люди получают из пищи. Остальное из напитков. Чрезмерное употребление воды редко вызывает проблемы, так что, даже если в сутки пить больше 3 литров жидкости, это не навредит здоровью. Увлечение алкогольными напитками нередко приводит к обезвоживанию.
Не сидите без движения больше часа. Венозное кровообращение зависит от движения мышц ног. Чем дольше человек сидит или стоит неподвижно, тем чаще кровь в сосудах застаивается. Во время самоизоляции люди опасаются выходить на прогулку, однако для уменьшения риска тромбоза необязательно часами ходить по улице рядом с потенциальными источниками болезни.
Даже короткая прогулка по дому разгоняет кровь в венах. Встаньте со стула или дивана и походите по дому или квартире пять минут. Повторяйте это каждый час.
При ходьбе мышцы сжимают сосуды, и толкают застойную кровь к сердцу. Это снижает давление на венозные стенки и уменьшает риск тромбоза.
Бросьте курить. У многих во время пандемии вредные привычки усугубились. Например, некоторые из-за внутренней тревоги стали чаще курить. Курение увеличивает вероятность образования сгустков крови, и такая привычка может привести к тромбозу глубоких вен при коронавирусе.
Боритесь с лишним весом. Объем крови составляет 7-8 процентов от массы тела. Увеличение веса неизбежно ведёт к повышению нагрузки на венозные стенки и клапаны. Чем больше крови в сосудах, тем больше вероятность появления застойных явлений. У людей с избыточным весом кровь чаще скапливается в венах, и возрастает риск тромбоза. К сожалению, профилактические меры не всегда результативны.
Лечение тромбозов после коронавируса в основном идёт с помощью антикоагулянтов.
В редких случаях нужно оперативное вмешательство. Иногда врачи вставляют в пораженную вену специальный фильтр, задерживающий осколки тромбов, предотвращая эмболию легких.
Могут выполняться экстренные операции, когда тромб или сгусток крови закупоривает важные сосуды легких или сердца. Доктора могут удалить его хирургически.
Многие боятся, что тромбоз при коронавирусе вызовет гангрену. Эти опасения оправданы, однако не нужно преувеличивать угрозу. За всё время пандемии врачи выявили несколько случаев массового поражения конечностей тромбами. Некоторымпациентам потребовалась ампутация.
Если патология легкая, зараженные выздоравливают дома без лекарств и хирургического вмешательства.
Немного о лекарствах
Антикоагулянты не разрушают тромбы, а лишь предотвращают увеличение старых и образование новых сгустков крови.
Продолжительность употребления этих средств зависит от количества и размеров тромбов.Иногда люди могут принимать их месяцами.
Важно знать – антикоагулянты могут вызывать кровотечения, поэтому опасно превышать указанную дозировку или использовать лекарства без назначения врача.
При обычном тромбозе глубоких вен кроверазжижающие средства эффективны, хотя и не во всех случаях.
Эти лекарства назначают и при ковиде всем госпитализированным пациентам для профилактики тромбоза, вводя их подкожно или внутривенно. Прием таких средств нерекомендован, если есть противопоказания.
К сожалению, антикоагулянты помогают не всем.
При коронавирусе тромбы формируются из-за повышенной свертываемости крови. Лекарства эту проблему не устраняют. Докторам порой сложно определить эффективную и безопасную дозу кроверазжижающих препаратов каждому пациенту.
Некоторые исследования показывают больший эффект от назначения лечебной дозы по сравнению с профилактической, однако из-за этого чаще происходят кровотечения.
Как видите, лекарства имеют свои преимущества и риски. Самолечение антикоагулянтами может оказаться бесполезным и опасным. Поэтому принимать эти средства необходимо лишь по назначению врача и без нарушения дозировки.
Доктор не только определит правильную дозу, но и уточнит у пациента, какие другие лекарства он принимает, поскольку иногда совместный приём лекарств провоцирует опасные реакции.
Выписанные из больницы пациенты продолжают принимать кроверазжижающие препараты для уменьшения риска формирования сгустков крови.