Как ухаживать за ушками после прокалывания

Что нельзя делать в первые дни


Например, популярный недорогой дезинфицирующий препарат хлоргексидин выпускается в виде водного и спиртового растворов разной концентрации. Мастер посоветует какой из них подойдет ребенку.
Кроме лекарственных препаратов можно использовать специальные средства. Так, компания Studex выпускает гель и лосьон для ухода за местом прокола.
Купив рекомендованное дезинфицирующее средство, можно приступать к обработке ушек:
нанести небольшое количество раствора, геля или настойки на мочку с двух сторон, максимально близко к месту прокола (сережки и застежки не снимать!);
аккуратно подвигать серьгу-иглу вперед-назад, чтобы дезинфицирующее средство попало внутрь канала;
на 3-4 день добавить прокручивание сережки по и против часовой стрелки, что предотвратит застой в канале.
Все действия по уходу необходимо проводить спокойно, без резких движений. Также важно перед каждой процедурой хорошо мыть руки, чтобы исключить случайное инфицирование места прокола.
Регулярные ежедневные процедуры способствуют формированию правильной формы канала и быстрейшему его заживлению. Обычно ранки у девочек затягиваются уже через 3-4 недели. Однако для профилактики обработку мочек рекомендуется продолжать до полутора месяцев. После этого аккуратно можно снять серьги-иглы и вдеть постоянные украшения.
Важные мелочи
Родителям малышек до 3-х лет рекомендуется перед процедурой прокалывания ушей получить консультацию педиатра или лор-врача. Это необходимо для оценки общего состояния ребенка, а также определения насколько сформированы мочки ушей.
На процесс заживления могут оказать влияние плановые прививки. Чтобы избежать возможных осложнений, рекомендуется выбрать время для прокола так, чтобы прививок не было месяц-полтора после процедуры.
При соблюдении правил ухода за ушами после прокалывания осложнения возникают крайне редко. Однако если мочки у девочки покраснели, заметно увеличились в размере или если из канала сочится гной, нужно срочно обратиться в салон красоты. Делавший прокол мастер осмотрит ушко и порекомендует дальнейший уход.
Почему болят или гноятся уши от сережки: причины и способы лечения
В подавляющем большинстве случаев пирсинг мочек ушей причиняет лишь временные неудобства: в скором времени ранки перестают болеть и нуждаться в уходе.
Однако иногда эта процедура имеет достаточно неприятные последствия, выражающиеся в болезненных ощущениях, покраснениях и нагноениях мочек. Оставлять сии тревожные явления без внимания нельзя: попустительство вроде «потерплю – само заживет» может еще больше усугубить ситуацию.
Обратите внимание! Самолечение может причинить вред вашему здоровью! Боль и воспаление после прокола — повод обратиться к специалисту!
Почему болят уши от сережек?
Существует несколько базовых причин, из-за которых болят уши от сережек:
Ни в коем случае нельзя прокалывать уши у друзей и родственников без специальных знаний и умений. Кто может дать гарантию, что игла абсолютно стерильна, а прокол придется не в проблемную зону мочки?
Что делать, если болят уши от серьги?
Первое, что нужно предпринять – снять серьги, не надеясь, что все нормализуется само собой. Если болит мочка уха от серьги, но ранка давно зажила и следов воспаления не наблюдается, причина может крыться непосредственно в украшении. Чаще всего, подобные реакции провоцирует бижутерия.
Благородные металлы (серебро, золото, платина) инертны и не могут вызывать аллергических реакций, но они в чистом виде для изготовления украшения не используются (слишком мягкие). К ним добавляют всевозможные лигатуры: медь, никель и прочие металлы. Вот они-то и вызывают у некоторых людей подобные реакции.
Если после снятия серег боль и покраснение ушли, значит, нужно просто подобрать другое украшение. В противном случае нужно сначала принять меры для ликвидации воспаления (о них ниже).
Что делать, если воспалилась мочка уха от серьги?
Как правило, воспаление уже заживших проколов связано либо с травматизацией, либо с качествами украшения, о которых мы говорили выше. Нельзя сбрасывать со счетов и обострения системных заболеваний – они тоже способны вызвать нетипичные реакции.
Воспаляется ухо от сережки не просто так: следует выяснить причины этого явления, чтобы избегать их впредь. Как это ни прискорбно, иногда приходится вовсе отказаться от подобных украшений. Ничего критичного – в продаже имеется великое множество классных клипс.
Если воспалилась дырка в мочке уха от серьги, нужно хотя бы временно отказаться от ношения соответствующих украшений. Подождите до тех пор, пока следы воспалительного процесса не пройдут полностью. Рекомендации о том, как ухаживать в этот период за ушами – чуть ниже.
Тотальное покраснение уха, сопровождающееся выделением гноя из прокола – веская причина для обращения к врачу-хирургу. А если при этом поднялась температура, к врачу нужно не идти, а бежать!
Воспаление после прокола
Чаще всего воспалительные реакции возникают после непрофессиональных проколов, сделанных по наитию: есть руки, уши и швейная игла – почему бы и нет? Воспалительная реакция – наименьшее зло вследствие таких необдуманных решений.
Покраснение мочки и возникновение корочек – нормальная реакция организма в первые пару недель после операции. Но если мочка стала багровой, появилась «дергающая боль», из прокола буквально течет гной, нужно принимать адекватные меры.
Медицинская сталь, из которой изготавливаются первичные сережки-гвоздики, способствует быстрейшему заживлению ранок. Еще лучшие качества демонстрирует имплантационный титан.
Чем лечить, если ухо загноилось?
Собственно говоря, обычно гноится не ухо, а его мочка. Если загноилось ухо от сережки, можно лечить его следующим образом:
Если гноится ухо от сережек у ребенка, рекомендуется использовать максимально щадящие средства. Промывать ранки нужно аккуратно, хлоргексидином или перекисью – они не щиплют.
После нанесения мази рекомендуется отвлечь внимание малышки от ушек, пока состав не впитается. Эти мази предназначены для наружного применения, поэтому следует исключить их попадание на ручки, а затем – в рот ребенка.
Мазь Вишневского применяют осторожно, 1-2 раза под компресс, только при ярко выраженном воспалении! Если мазь уже оттянула гной из ранки, сразу же отказывайтесь от ее применения.
Не стоит спешить с прокалыванием ушек детям: лучше подождать хотя бы до трех лет. Да и взрослым следует ответственно отнестись к этой процедуре. Прокалывать уши следует только тогда, когда вы хорошо себя чувствуете, можете уделить какое-то время уходу и готовы потерпеть некоторые неудобства. И ни в коем случае не перед поездкой на курорт или ответственным мероприятием!
Уход за пирсингом хрящей
Оглавление
КАКОЙ ИЗ ПРОКОЛОВ ХРЯЩА УХА БОЛЬНЕЕ?
КАК ДОЛГО ЗАЖИВАЕТ ПИРСИНГ ХРЯЩА УХА?
КАКИЕ УКРАШЕНИЯ СТАВЯТ В НОВЫЙ ПРОКОЛ?
СИЛЬНЫЙ ЛИ ОТЁК ПОСЛЕ ПРОКОЛА? НАДОЛГО?
МНЕ НУЖНО БУДЕТ ПРОКРУЧИВАТЬ УКРАШЕНИЕ?
КОГДА МОЖНО БУДЕТ МЫТЬ ГОЛОВУ?
Я СМОГУ НОСИТЬ НАУШНИКИ?
ЧТО ДЕЛАТЬ?
Любой пирсинг – это рана, и чтобы она зажила, необходимо соблюдать два пункта:
1. Не мешать организму восстанавливаться.
2. Содержать рану в чистоте, чтобы в неё не попала пыль с улицы, грязь с рук или лап домашних животных. Не стоить пренебрегать рекомендациями, из-за их несоблюдения вы подвергаете себя риску возникновения и развития инфекции или других осложнений.
Для полноценного ухода понадобится всего три вещи – антисептик (Мирамистин), жидкость для промывания (Физраствор) и пластырь. Как ими пользоваться?
Физраствор: Налейте в чистую ёмкость, полностью погрузите в него прокол на 3 минуты. Затем необходимо ватной палочкой аккуратно убрать с кожи размокшие выделения. Смысл этого этапа – избавиться от выделений и налипших “корочек”, не травмируя прокол. Важно! Обязательно смыть физраствор с кожи чистой водой.
Мирамистин: Налейте на ватный диск/марлевую салфетку и приложите к проколу с двух сторон. Держать такую примочку необходимо 1-2 минуты. Смысл этого этапа – обеззаразить место прокола, если на него попала пыль с улицы/грязь с ваших рук/или выделения с тела другого человека. Итак, что делать?
КАК С ЭТИМ ЖИТЬ?
Помните о том, что проколу помогает заживать ваш организм. Очень важно хорошо и правильно питаться, спать, поддерживать иммунитет, пить много воды и заниматься спортом! Эти простые правила помогут организму быстро и качественно восстанавливаться.
День 0-10:
День 11-40:
День примерно 41 и дальше, до полугода:
ЧЕГО НЕ ДЕЛАТЬ?
1. Не дёргать, не прокручивать, не вынимать украшение. Чем меньше вы беспокоите рану, тем быстрее она заживет. Если украшение вынуть в первые 3-4 месяца, вставить его обратно самостоятельно будет невозможно и придётся обратиться за помощью к своему мастеру.
2. Не использовать перекись, спирт, любые мази, и растительные средства. Спирт и перекись могут нанести химический ожог, от которого срок заживления увеличивается в разы. Растительные средства часто имеют спиртовую основу, а так же могут вызвать аллергическую реакцию на один из натуральных компонентов. Мази имеют жирную текстуру, которая является хорошей питательной средой для размножения бактерий.
3. Не допускать попадания декоративной и уходовой косметики (пудры, крема, масла, скрабы, бальзамы, шампуни и т.д.). Косметические средства, накапливаясь в ране, могут провоцировать воспалительные и аллергические реакции.
4. Не курить, не пить алкоголь, кофе и разжижающие кровь лекарства. Все это влияет на ваши сосуды, на приток крови к месту прокола, а значит и на качество заживления. Угнетение общего иммунитета увеличивает срок заживления до 2 раз.
5. Не посещать: солярий – 2 недели, бассейн/ открытые водоёмы – 1 месяц, бани/сауны – 1 месяц.
В каком возрасте лучше прокалывать уши, безопасно ли прокалывать уши ребенку
Содержание
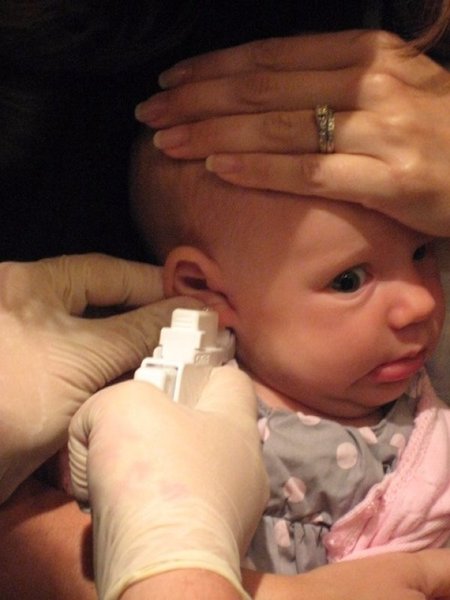
Серьги – одно из первых украшений, появляющихся у девочек. Родители, желающие проколоть ушки своим малышкам, интересуются, где и когда это лучше сделать, какой способ прокалывания лучше и как подготовиться? Единого мнения относительно того, когда лучше прокалывать уши девочке, не существует. Одни делают это уже в полгодика, а другие дотягивают до 5-6 лет и более.
В каком возрасте можно прокалывать уши
Родители и особенно бабушки нередко бывают против раннего прокалывания, но что говорят эксперты? Психологи советуют делать прокол ушей до годика, а иногда даже указывают на точный возраст – 8-9 месяцев. Причина прокола в столь раннем возрасте объясняется повышенным болевым порогом, а еще ребенок моментально забывает перенесенную травму.
У педиатров на этот счет свое мнение. Они советуют, что прокалывать уши ребенку нужно после трех лет из-за риска инфицирования. В три годика иммунитет более крепкий, поэтому вероятность подхватить инфекцию меньше, да и вылечить ее проще. Также педиатры уверяют, что ребенку удастся объяснить необходимость процедуры.
Еще специалисты рекомендуют проколоть ушки ребенку до 10-11 лет, чтобы после заживления ранок не образовались келоидные рубцы. Косметический дефект огорчает родителей и саму девочку.
Зачастую родители, задающиеся вопросом можно ли прокалывать маленьким детям уши, решают отложить данную процедуру до тех пор, пока девочка сама не изъявит желание носить серьги. Происходит это и в 3 годика, и в 10 – всегда по-разному. Получается, что у всех людей разное отношение к прокалыванию ушей ребенку, но есть несколько доводов за и против, которые сейчас рассмотрим.
Стоит ли рано прокалывать уши или нет?
Однозначно сказать, когда можно прокалывать уши ребенку, невозможно, поэтому рассмотрим положительные и отрицательные стороны этой процедуры в раннем возрасте, чтобы вам было проще определиться.
Лучшее время года для прокалывания ушей
Родители, планирующие проколоть ушки ребенку, часто не задумываются, когда и в какое время года проводить процедуру. У специалистов на этот счет есть рекомендации, к которым стоит прислушаться:
Таким образом, учитывать нужно не только то, в каком возрасте следует делать прокол, но и помнить о времени года.
Подготовка к прокалыванию ушей
Прокол ушек ребенку очень ответственен, хоть процедура и проста. К ней стоит подготовиться и найти хорошее место с опытным мастером, который сделает все аккуратно, правильно и безболезненно. Умные мамы всегда начинают с медицинской консультации. Нужно не полениться посетить следующих врачей и проконсультироваться с ними:
Родители должны осознавать, что процедура прокалывания – это стресс для ребенка, поэтому его нужно подготовить. Запомните и учитывайте следующие рекомендации:
Правила ухода для заживления
Нужно не только правильно проколоть, но и грамотно ухаживать за мочками впоследствии. Полное заживление обычно длится от месяца до трех, а от родителей требуется следующее:
При обнаружении выделений желтоватого цвета из ранок обработайте их легким раствором марганцовки. За пару дней гной должен исчезнуть, но если этого не произойдет, идите к врачу – нагноение нельзя оставлять, а само оно вряд ли пройдет.
Где прокалывать уши?
Следующей стадией становится выбор хорошего салона или медучреждения, в котором будет проводиться процедура. Каждому родителю должно быть понятно, что в ближайшей парикмахерской процедуру делать не следует. Не поленитесь обратиться к профессионалам в клинику с хорошей репутацией – в этом случае ребенку не занесут инфекцию.
Специалист с опытом знает наиболее безопасные точки для прокола и проводит процедуру совершенно безболезненно и без осложнений. Родителям стоит удостовериться, что все инструменты и сережки стерильны.
Методы прокалывания ушей
Родители всегда интересуются способами прокалывания ушек у девочек. Вариантов несколько, среди которых выбирается подходящий, но на первом месте стоит идеальная стерильность!
Самый примитивный способ прокалывания подразумевает применение особой одноразовой иглы-катетера. У процедуры есть главный плюс, заключающийся в возможности выбора иглы под размер мочек. Еще в проколотые ушки вдеваются любые сережки, а не только стандартные гвоздики. Прокол иглой делается просто:
Зачастую иглы вызывают у детей страх, а еще процедура небыстрая и болезненная, поэтому использовать этот метод лучше в старшем возрасте – с 8-10 лет. И несмотря на то, что многие готовы пойти на прокалывание ушей самостоятельно, все же рекомендуем доверить этот процесс специалисту, чтобы не повредить мочку уха во время прокола. Тем же, кто уверен в себе, предлагаем посмотреть видео, как проколоть уши самому.
Пистолет
Перед прокалыванием ушек пистолетом мочки девочки дезинфицируются и отмечаются точки для проколов. В аппарат заряжаются выбранные ранее гвоздики-сережки. Мочка вставляется в специальную прорезь на конце пистолета, после чего из него выстреливают. Прокол делают не иглой, а заряженной сережкой. Процедура отнимает минимум времени, а маленькие детки обычно больше пугаются самого щелчка, а не болевых ощущений. уши после процедуры обрабатывают заживляющим кремом.
Инструмент System 75
Противопоказания для прокола ушей у ребенка
Напоследок выясним, когда уши лучше не прокалывать. Медицинская процедура связана с некоторыми рисками, хоть и минимальными, поэтому нужно помнить о противопоказаниях, среди которых выделяют:
Еще врачи советуют не прокалывать детям ушки в период плановой вакцинации.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.