Аналоги таблеток Бравадин
Автор публикации
Врач общей практики, врач-терапевт.
Наш эксперт
Сравнение аналогов, какой лучше
Бравадин (таблетки) Рейтинг: 147 голосов
Бравадин – словенский препарат для лечения заболеваний сердца на основе ивабрадина в дозировке 5 мг на таблетку. Представляет собой антиангинальное средство и назначается при стабильной стенокардии и хронической сердечной недостаточности. Бравадин содержит обширный перечень противопоказаний и возрастных ограничений. Более подробная информация указана в инструкции.
Доступные заменители Бравадина в таблетках
Кардионат (капсулы) Рейтинг: 117 голосов
Аналог дешевле от 216 руб.
Кардионат в капсулах улучшает метаболизм, активный компонент у этого лекарства – мельдоний. Он благоприятно действует на человеческий организм, расширяет сосуды, активизирует тканевый иммунитет. Подобно Бравадину снижает частоту возможных приступов стенокардии. Еще его назначают для повышения работоспособности, при сильных физических нагрузках, нарушениях мозгового кровообращения, для скорой реабилитации после хирургических вмешательств. Инсульт также является показанием к применению медикамента. Нельзя применять лекарство беременным и при повышении внутричерепного давления. При использовании с нитроглицерином необходимо соблюдать осторожность.
Аналог дешевле от 143 руб.
Депренорм имеет в составе действующее вещество триметазидин. Он защищает мышечный слой миокард от ишемии. Препарат аналогичен по действию Бравадину, но имеет более широкий список показаний: стабильная стенокардия, сосудистые нарушения, сопровождающиеся головными болями, шум в ушах вследствие ишемии. Лекарство положительно влияет на функционирование сетчатки глаза, может использоваться в офтальмологии. Препарат выпускается в двух различных дозировках по 35 и 70 мг, в соответствие с этим принимается по 1 или 2 таблетке в день. Страдающим болезнью Паркинсона необходимо соблюдать осторожность при приеме, возможно ухудшение состояния.
Дибикор (таблетки) Рейтинг: 76 голосов
Аналог дешевле от 120 руб.
Дибикор — препарат, относящийся к метаболическим средствам. Он укрепляет нервную систему, улучшает работу многих органов благодаря его активному веществу таурину. Как и Бравадин назначается при сердечно-сосудистой недостаточности, а также его применяют при сахарном диабете, для улучшения состояния после интоксикации, вызванной сердечными гликозидами такими как Дигитоксин, Кордигит, для помощи клеткам печени пациентам, принимающим противогрибковые препараты. Его не назначают в возрасте до 18 лет. Нельзя принимать медикамент при повышенной чувствительности к активному веществу. Среди побочных явлений возможны аллергические реакции, гипогликемия у страдающих сахарным диабетом.
Раеном (таблетки) Рейтинг: 62 голосов
Аналог дороже от 93 руб.
Раеном в таблетках представляет собой аналог Бравадина. Он имеет идентичные показания к применению, не влияет на сократимость миокарда. Противопоказан при остром инфаркте миокарда, сразу после инсульта, при состояниях тахикардии. Запрещено одновременное применение с противогрибковыми средствами, макролидными антимикробными препаратами. Препарат не применяют до 18 лет, при беременности и грудном вскармливании. Женщины репродуктивного возраста во время терапии лекарством должны пользоваться средствами контрацепции. Таблетки лучше всего применять во время еды, запивая небольшим количеством жидкости.
Аналог дороже от 718 руб.
Аналогично Бравадину, используется для лечения стенокардии стабильной формы и нормализации частоты сердечных сокращений при ишемической болезни сердца, а также с целью сведения к минимуму сердечно-сосудистых осложнений у людей с хронической сердечной недостаточностью. Противопоказания имеет следующие: нарушения работы печени или почек, постоянное пониженное давление, брадикардия. Побочные явления возможны в виде головной боли, повышенной утомляемости, брадикардии, фотопсии. Пациентам, страдающим мерцательной аритмией принимать препарат не следует, а также на время терапии данным медикаментом нужно отказаться от грейфрутового сока и напитков, содержащих зверобой.
Информация, опубликованная на этой странице не является призывом к лечению и не заменяет консультацию специалиста. Пожалуйста, обратитесь к врачу!
Изучение клинической эффективности оригинального и дженерического препаратов ивабрадина у пациентов со стабильной стенокардией напряжения (сравнительное исследование)
Сергей Владимирович Поветкин*, Юлия Владимировна Лунева
Курский государственный медицинский университет
Россия, 305041, Курск, ул. Карла Маркса, 3
Study of Clinical Efficacy of Original and Generic Drugs of Ivabradine in Patients with Stable Angina (Comparative Study)
Sergey V. Povetkin*, Julia V. Luneva
Kursk State Medical University. Karla Marxa ul., 3, Kursk, 305041 Russia
В настоящее время одним из основных направлений в антиангинальной терапии больных стабильной стенокардией напряжения является использование пульсурежающих препаратов. В первую очередь, речь идет о бета-адреноблокаторах (БАБ), реже используются недигидропиридиновые блокаторы кальциевых каналов (БКК), хотя с их помощью не у всех пациентов с указанной патологией возможно достичь целевого уровня частоты сердечных сокращений (ЧСС). В таких случаях дальнейшая коррекция ЧСС может быть реализована за счет дополнения терапии БАБ представителем ингибиторов If-каналов ивабрадином, или назначения последнего вместо БАБ при его непереносимости 1.
Важным практическим аспектом терапии больных стабильной стенокардией напряжения является выбор оригинальных или дженерических препаратов. Последние должны обладать не только фармацевтической и фармакокинетической эквивалентностью оригинальному препарату, но и должны быть сопоставимы с ним по терапевтической эффективности 7.
Цель исследования: провести оценку терапевтической эффективности и безопасности оригинального и дженерического препаратов ивабрадина у пациентов со стабильной стенокардией напряжения.
Материал и методы
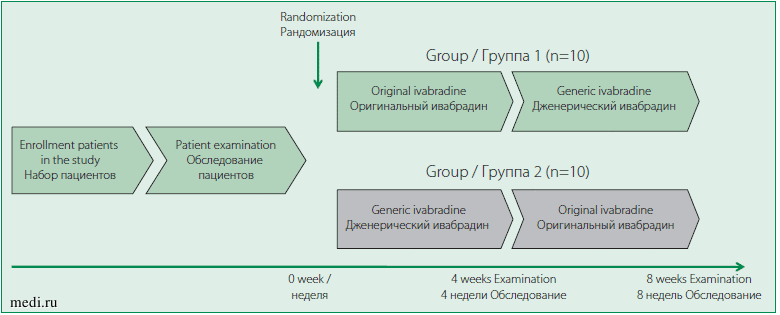
В открытое рандомизированное пилотное исследование с перекрестным дизайном было включено 20 больных стабильной стенокардией напряжения II-III ФК. Все пациенты подписали добровольное информированное согласие на участие в исследовании. Протокол исследования был одобрен локальным этическим комитетом.
Перед изменением схемы фармакотерапии проводили клиническое обследование больных, электрокардиографию (Schiller cardiovit AT-2), эхокардиографию (ультразвуковой сканер GE Vivid 7) с оценкой кардиогемодинамики и структурных параметров левого желудочка по общепринятой методике [11]. Для контроля антиангинального эффекта проводимой терапии использовали дневники учета количества приступов стенокардии и применявшихся для их купирования доз короткодействующих нитратов.
Figure 1. Study design
Рисунок 1. Схема исследования
Table 1.
Comparative characteristics of the study groups of patients
Таблица 1.
Сравнительная характеристика исследуемых групп больных
Стенокардия II ФК, n (%)
Стенокардия III ФК, n (%)
Table 2.
Changes in blood pressure and heart rate in groups Таблица 2. Динамика АД и ЧСС в группах
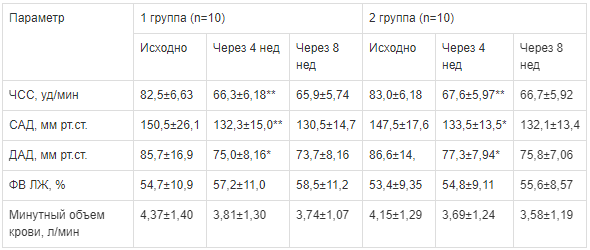
Фракция выброса левого желудочка у обследованных больных статистически значимо не изменялась (р>0,05; табл. 2).
Более выраженная динамика отмечалась в отношении минутного объема крови в 1-й и во 2-й группах исследуемых пациентов (табл. 2). Различия между значениями минутного объема крови, оцениваемые в динамике в каждой группе, не достигли статистической значимости из-за небольшого количества пациентов. Структурные параметры левого желудочка (толщина стенок, индекс массы миокарда) в каждой из групп значимо не изменялись (р>0,05) за весь период наблюдения. Статистически значимых различий между исследуемыми группами по степени изменения указанных показателей зарегистрировано не было.
В течение 8-ми нед наблюдения не было зарегистрировано нежелательных лекарственных реакций на фоне применения препаратов Кораксан® и Раеном®.
Появление на отечественном фармацевтическом рынке воспроизведенных препаратов ивабрадина актуализирует проведение исследований по сравнительной оценке терапевтической эквивалентности дженериков и оригинального препарата. В выполненном пилотном исследовании были получены сопоставимые пульсурежающий и антиангинальный эффекты препаратов Раеном® и Кораксан® в составе комплексной фармакотерапии пациентов со стабильной стенокардией напряжения. Эквивалентность фармакодинамических эффектов регистрировалась как при сравнении исследуемых групп между собой при инициальном назначении изучаемых препаратов, так и в каждой группе, в процессе смены одного препарата на другой. Статистически значимого влияния изучаемых препаратов на морфофункциональные параметры левого желудочка получено не было, что, вероятно, обусловлено небольшим числом пациентов и относительно непродолжительным периодом наблюдения. Последние факторы диктуют рациональность проведения больших по числу включенных пациентов исследований для подтверждения полученных результатов и оценки наличия у дженерических препаратов сопутствующих фармакодинамических эффектов, выявленных при проведении ряда работ по изучению оригинального ивабрадина.
Заключение
Таким образом, проведенное пилотное исследование показало наличие у препарата Раеном® (Гедеон Рихтер, Венгрия) сопоставимого с оригинальным препаратом терапевтического эффекта. Учитывая, что исследование было проведено у небольшого числа больных, для дальнейшего изучения терапевтической эквивалентности препарата Раеном® необходимо проведение последующих исследований на большем количестве пациентов.
Ограничения исследования
Основным ограничением исследования является малый объем выборки, что может оказывать влияние на силу полученных данных.
Оценка терапевтической эквивалентности дженерического ивабрадина по отношению к оригинальному реализовывалась путем тестирования гипотез: 1) дженерический препарат способен сохранять достигнутый эффект оригинального препарата (1-я группа); 2) дженерический препарат способен оказывать значимый терапевтический эффект, который достоверно не меняется при замене воспроизведенного препарата на оригинальный (2-я группа).
Принимая во внимание вышеизложенное, сочли возможным не использовать классический перекрестный дизайн, предусматривающий «отмывочный период». Последний не реализовывался и внутри сформированных параллельных групп, т.к. проверяемые гипотезы допускали непосредственную смену одного препарата на другой. С учетом вышеуказанного гипотетическое наслоение эффектов могло быть в обеих группах, что нивелирует теоретическую погрешность сравнения, хотя и не исключает влияния на полученные результаты.
Проводимая коррекция антигипертензивной терапии осуществлялась в обеих группах больных, диктовалась клиническими показаниями, была сопоставима по характеру (ингибиторы ангиотензин-превращающего фермента, дигидропиридиновые БКК, диуретики) в обеих группах. Следовательно, соблюдение вышеуказанных методических аспектов позволяет рассматривать группы и результаты как сопоставимые.
Конфликт интересов. Помощь в публикации статьи оказана компанией Гедеон Рихтер, что никоим образом не повлияло на собственное мнение авторов.
Disclosures. Assistance in the publication of the article was provided by Gedeon Richter, but it did not affect the authors’ own opinion.
Аналоги таблеток Бравадин
Бравадин (таблетки) Рейтинг: 490
Бравадин – словенский препарат для лечения заболеваний сердца на основе ивабрадина в дозировке 5 мг на таблетку. Представляет собой антиангинальное средство и назначается при стабильной стенокардии и хронической сердечной недостаточности. Бравадин содержит обширный перечень противопоказаний и возрастных ограничений. Более подробная информация указана в инструкции.
Аналоги препарата Бравадин
Аналог дешевле от 143 руб.
Аналог дороже от 718 руб.
Аналог дешевле от 120 руб.
Аналог дешевле от 216 руб.
Кардионат в капсулах улучшает метаболизм, активный компонент у этого лекарства – мельдоний. Он благоприятно действует на человеческий организм, расширяет сосуды, активизирует тканевый иммунитет. Подобно Бравадину снижает частоту возможных приступов стенокардии. Еще его назначают для повышения работоспособности, при сильных физических нагрузках, нарушениях мозгового кровообращения, для скорой реабилитации после хирургических вмешательств. Инсульт также является показанием к применению медикамента. Нельзя применять лекарство беременным и при повышении внутричерепного давления. При использовании с нитроглицерином необходимо соблюдать осторожность.
Аналог дороже от 93 руб.
Макиз-Фарма (Россия)Кардионат в капсулах улучшает метаболизм, активный компонент у этого лекарства – мельдоний. Он благоприятно действует на человеческий организм, расширяет сосуды, активизирует тканевый иммунитет. Подобно Бравадину снижает частоту возможных приступов стенокардии. Еще его назначают для повышения работоспособности, при сильных физических нагрузках, нарушениях мозгового кровообращения, для скорой реабилитации после хирургических вмешательств. Инсульт также является показанием к применению медикамента. Нельзя применять лекарство беременным и при повышении внутричерепного давления. При использовании с нитроглицерином необходимо соблюдать осторожность.
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва