Как защитить желудок от НПВП — советы эксперта
Что вы делаете, когда болит голова, поднялась высокая температура или беспокоит боль в суставах? 90% опрошенных ответят: «Пью таблетку».
«Волшебные» пилюли
Существует группа препаратов, под общим названием нестероидные противовоспалительные (НПВП), которые мы все хотя бы раз в жизни, а многие регулярно, принимали. Это препараты, обладающие обезболивающим противовоспалительным и / или жаропонижающим действием. В качестве примера можно назвать Аспирин, Нурофен, Найс, Кетанов, Кетопрофен и прочие. Учитывая «волшебные эффекты» от их действия — снятие воспаления, боли и жара, — их назначают практически все, всем и всегда. Назначают травматологи, ревматологи, терапевты, лоры, стоматологи. Плюс, их можно совершенно свободно приобрести в любой аптеке. Но, наряду с «волшебными свойствами» эти лекарства обладают рядом побочных действий, которые можно разделить на 2 группы: кардиориски и гастро риски. Собственно о гастрорисках и пойдёт речь в данной статье.
НПВП-гастропатия
В научной литературе эта проблема называется «НПВП-гастропатия». Впервые термин был предложен в 1986 году для разграничения специфического поражения слизистой оболочки желудка, возникающего при длительном употреблении НПВП, от классической язвенной болезни.
Отличие НПВП-гастропатии от язвенной болезни можно проследить и по зоне поражения. Чаще всего язвы можно увидеть в желудке, а не в кишке. Плюс, изменения встречаются чаще у пожилых, а не у молодых людей.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает прободения — в 6 раз, риск смерти от осложнений до 8 раз. До всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и кишки.
Диагностика
Для диагностики подобных изменений используется гастроскопия, являющаяся «золотым стандартом». Интересный факт, дело в том, что порядка 40% больных с эрозивно-язвенными изменениями, принимающих эти препараты длительно (более 6 недель) не ощущают никакого дискомфорта или неприятных, болезненных ощущений. Проблемы с желудком диагностируются лишь при походе к другим врачам, а не к гастроэнтерологу. И, наоборот, у 40% пациентов, на фоне жалоб, которые они предъявляют, ничего не находят.
Что же делать в таком случае?!
Алгоритм действий для пациентов, не имеющих проблем с желудком, и тех, у кого в анамнезе была язвенная болезнь или эрозивные изменения, различен. Для первой группы, при назначении нестероидных противовоспалительных препаратов более, чем на 5 дней, обязательно назначение препаратов из группы ингибиторов протонной помпы (ИПП). Таких как, омепразол, пантопразол, рабепразол и т. д. (на весь курс приема). Для второй группы, любые назначения из группы НПВС, независимо от срока приёма, требуют параллельного назначения ингибиторов протонной помпы. Так же обязателен прием ИПП пациентам, принимающих длительно аспирин.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.
Как выбрать лекарство
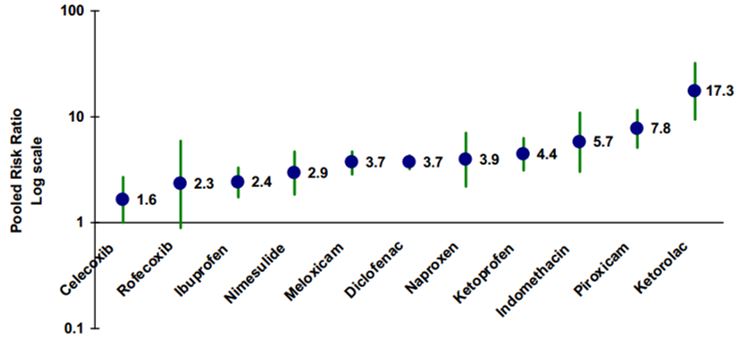
На самом деле, самым важным моментом является то, какие именно лекарства мы принимаем. На рисунке можно увидеть шкалу агрессивности различных препаратов из группы НПВС по отношению к желудку.
Самыми агрессивными препаратами являются Аспирин, Кеторолак, Пироксикам, Индометацин. По возможности рекомендуется использовать селективные препараты, которые обладают минимальными гастро-рисками. Их применение всегда более желательно, к ним относится Целекоксиб и Рофекоксиб. Но несмотря на их относительную безопасность, назначать их должен строго по показаниям лечащий доктор, не забывайте об этом.
Про Helicobacter pylori
Еще одним очень важным компонентом профилактики осложнений, является диагностика инфекции Helicobacter pylori у пациента планирующего длительно принимать НПВС (особенно аcпирин). Наличие бактерии увеличивает риски эрозивно-язвенных поражений ЖКТ и кровотечения в При её выявлении должна в обязательном порядке проводится эрадикация (уничтожение этой бактерии).
Резюме
Итак делаем выводы:
Препараты от изжоги
Изжога неприятный симптом, от которого хочется быстрее избавиться. Ведь прием пищи и чувство сытости должны приносить удовольствие и расслабление, а не мучения. Узнаем какие препараты могут помочь от изжоги.
Изжога возникает при попадании кислого содержимого желудка в пищевод. Слизистая пищевода не приспособлена к такой среде и возникает неприятное чувство жжения. В процессе жизни такое состояние может случиться с каждым при переедании, сильном наклоне после еды, у женщин во время беременности. При длительных симптомах может страдать пищевод, развиваться эрозии, язвы, образовываться рубцовая ткань, что приведет к сужению просвета. Может происходить перерождение клеток и развитие новообразований.
Причины изжоги
Самая частая причина изжоги — гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Она встречается у 83% пациентов с этой проблемой. Помимо изжоги, могут беспокоить такие симптомы, как:
Кроме гастроэзофагеальной рефлюксной болезни изжога может быть тесно связана с :
Многие лекарственные препараты обладают свойством снижать тонус нижнего пищеводного сфинктера, что может приводить к забросу содержимого в пищевод или сами явиться причиной воспаления. Таким побочным действием могут обладать гормональные, антигипертензивные, противовоспалительные средства. Поэтому нужно внимательно читать инструкцию.
Причиной изжоги может быть повышенное внутрибрюшное давление и состояния, приводящие к этому:
Без лечения основного заболевания прием средств от изжоги не только не поможет в дальнейшем, но и будет маскировать симптомы основной проблемы.
Спутать с изжогой можно боли при ишемической болезни сердца.
Препараты от изжоги
Антациды
Эта группа препаратов нейтрализует соляную кислоту, вырабатываемую клетками слизистой оболочки желудка. Снижение кислотности в желудке способствует повышению тонуса нижнего пищеводного сфинктера.
К современным комбинированным препаратам, которые дополнительно оказывают обволакивающее, иногда успокаивающее действие относят:
Главное, что эти лекарства не имеют синдрома рикошета, как обычная сода. При её применении сначала происходит снижение кислотности, а через несколько часов повторный рост.
Альгинаты
Препараты из группы альгинатов образуют на поверхности гелевую пленку, которая защищает слизистую оболочку от действия кислоты и пепсина. Некоторые препараты обладают двойным действием, так как в их составе есть антацидный компонент.
Блокаторы Н2-гистаминовых рецепторов
Они уменьшают выработку соляной кислоты париетальными клетками желудка. Преимущество их действия в том, что секреция, связанная с приемом пищи, подавляется в меньшей степени, а значит процессы пищеварения будут затронуты в меньшей степени. При первых симптомах изжоги возможен прием уменьшенных в 2 раз доз блокаторов Н2-гистаминовых рецепторов. Эффект может продолжаться до 12 часов, при этом отсутствует необходимость дополнительного приема антацидных препаратов.
Ингибиторы протонной помпы (ИПП)
Ингибиторы протонной помпы тормозят окончательный этап образования соляной кислоты в париетальных клетках желудка. Максимальный эффект от приема развивается на 5-7 день приема. Секреция соляной кислоты восстанавливается на 2 день после прекращения приема. При длительном приеме препаратов в течении несколько лет и выраженного недостатка соляной кислоты в желудке может развиваться патогенная флора. Препараты этой группы не обладают мгновенным эффектом и могут назначаться только врачом после диагностики.
Прокинетики
Если симптомы изжоги идут вместе с нарушением моторной функции желудка, орган чувствителен к растяжению, прокинетики помогают ускорять эвакуацию пищи в тонкий кишечник. Усиливается пропульсивная моторика желудка.
Препараты УДХК
Иногда в пищевод забрасывается не только содержимое желудка, но и тонкого кишечника, например, желчь. Такая ситуация может возникнуть при болезнях печени, когда препараты, снижающие кислотность в желудке, уже использованы, заброса кислой части нет, а раздражение и изжога в пищеводе есть. В таком случае рекомендуются препараты урсодезоксихоевой кислоты (УДХК). Они помогают печени восстановить свою работу, нормализуют образование и отток желчи, могут снизить симптомы изжоги. Курс применения от 2 недель до 6 месяцев.
Профилактика повторной изжоги
Для профилактики возникновения изжоги нужно соблюдать простые правила, которые помогут снизить нагрузку на желудок и сделать реже неприятные симптомы:
Вывод
Место кваматела (фамотидина) в терапии эрозивно-язвенных поражений верхнего отдела желудочно-кишечного тракта
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксати
 |
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл)
Эрозивно-язвенные изменения слизистой оболочки могут служить проявлением широкого круга заболеваний и состояний, связанных с поражением верхнего отдела желудочно-кишечного тракта. К ним относятся язвенная болезнь желудка и двенадцатиперстной кишки, лекарственные и симптоматические язвы, возникшие при приеме нестероидных противовоспалительных препаратов, глюкокортикоидов или вследствие травматического, ожогового или послеоперационного шока.
Как известно, в реализации патологического процесса, приводящего к возникновению эрозий и язв верхнего отдела желудочно-кишечного тракта, важнейшее значение имеет нарушение равновесия между постоянно существующими факторами агрессии, прямо или опосредованно воздействующими на слизистую оболочку пищевода, желудка и двенадцатиперстной кишки, и факторами защиты, способствующими предотвращению развития указанных поражений или их эффективной регенерации. На сегодняшний день однозначно доказано, что в развитии эрозивно-язвенных поражений слизистой оболочки необходимым является наличие соляной кислоты. Речь может идти о ее избыточном выделении, имеющем место при язвенной болезни двенадцатиперстной кишки, некоторых формах язвенной болезни желудка и синдроме Золлингер — Эллисона, парциальной гиперсекреции в сочетании с относительной недостаточностью факторов защиты и, наконец, присутствие ее в нормальных и пониженных концентрациях в качестве необходимого агента в случаях возникновения симптоматических или лекарственных язв.
Как известно, существуют три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл) [2]. Фaмoтидин (химическим заводом «Гедеон Рихтер», Венгрия, производится под названием «Квамател») относится к третьему поколению препаратов группы блокаторов Н2-рецепторов. Ряд фармакологических свойств сделали его на сегодняшний день одним из наиболее эффективных лекарственных средств, используемых в лечении кислотозависимых поражений желудочно-кишечного тракта. Фамотидин хорошо всасывается и его концентрация в сыворотке крови обнаруживает четкую корреляцию с дозой. Пища и прием антацидных препаратов не оказывают существенного влияния на его усвоение. Обнаружена высокая степень селективности действия фамотидина, зависящая от дозы, благодаря чему прием 40 мг фамотидина ингибирует секрецию соляной кислоты на 70 —80%, эффект достигает максимума через 3 — 4 часа после приема препарата внутрь и сохраняется на достаточно высоком уровне на протяжении 10 —12 часов и дольше. От 30 до 60% фамотидина в зависимости от способа введения выделяется с мочой в неизменном виде. У больных с умеренной почечной недостаточностью выделение фамотидина уменьшено незначительно. Суточная лечебная доза в 40 мг фамотидина соответствует по антисекреторному эффекту 300 мг ранитидина или 1200 мг циметидина. Отмечено, что специфическое действие этого препарата при его однократном приеме сохраняется гораздо дольше, чем у других Н2-блокаторов. К главным достоинствам фамотидина, в сравнении с препаратом первого поколения циметидином, относится отсутствие его взаимодействия с системой цитохрома P-450 печени. Благодаря чему он не оказывает влияния на метаболизм ряда лекарственных препаратов и не вызывает их кумуляции. Фамотидин также не усиливает секреции пролактина и не вызывает антиандрогенного эффекта, не взаимодействует с алкогольной дегидрогеназой печени. Побочные действия фамотидина в выборке из свыше 6000 наблюдений отмечены в 0,43% случаев в форме желудочно-кишечных расстройств, головной боли, кожной сыпи. Возникшие нарушения исчезли самостоятельно после отмены препарата или уменьшения его дозы. Клиническая эффективность фамотидина была оценена в исследованиях зарубежных и отечественных авторов на основании изучения ряда основных параметров, характеризующих течение патологического процесса. Установлено, что при использовании терапевтической дозы 40 мг в сутки, назначаемой однократно или дважды в день по 20 мг, клинические проявления язвенной болезни в виде болей и диспептических симптомов к концу второй недели частично или полностью исчезали у 52 — 70% пациентов. По нашим данным, на фоне приема кваматела 48 больными с дуоденальной язвой боли исчезли через 2 недели в 82% случаев. Через 4 недели констатировано рубцевание дуоденальных язв у 75 — 85% больных, в наших наблюдениях количество составило 86%, причем у половины пациентов квамател использовался как средство монотерапии [3]. К завершению восьмой недели, по данным японских авторов, достигнуто заживление дуоденальных, желудочных язв, язв анастомоза в среднем в 92% случаев.
| Фамотидин является эффективным антисекреторным препаратом, обладающим высокой избирательностью, не обладает побочными действиями, свойственными цимитидину, не влияет на метаболизм других лекарственных средств |
В лечении желудочных кровотечений используется лекарственная форма кваматела для парентерального введения. По данным зарубежных исследователей, положительный результат в лечении желудочных кровотечений, вызванных пептической, стрессорной или медикаментозной язвой, а также эрозивными поражениями, после семидневной терапии был достигнут в 68 — 75% случаев. Растворимая форма кваматела с успехом применялась и отечественными авторами [3]. Данные по применению препарата при желудочном кровотечении у 22 больных в дозе 40— 80 мг в сутки свидетельствуют, что его остановка и (или ) отсутствие рецидива достигнуто в 82% случаев. Следует отметить, что применение кваматела сочеталось с использованием всех современных средств гемостаза, включая и эндоскопические методы. Последующее лечение включало в себя прием кваматела внутрь. Мы с успехом применяли инъекционную форму в тех случаях, когда прием препарата внутрь был невозможен. У 8 больных с острым панкреатитом или обострением хронического панкреатита внутривенное капельное введение позволило в первые сутки быстро купировать боли и многократную рвоту. Кроме того, квамател назначался больным с пищеводно-плевральным свищем и язвой желудка, рефлюкс-эзофагитом, осложненным стриктурой пищевода и петической язвой, больным с многократной рвотой и множественными язвами желудка на фоне приема нестероидных противовоспалительных препаратов (НПВП), а также пациентам с множественными язвами желудка на фоне хронической почечной недостаточности. Во всех этих случаях удалось введением кваматела парентерально купировать острые проявления, связанные, в частности, с избыточной секрецией соляной кислоты, и в последующем в плановом порядке продолжить лечебные мероприятия. Данные литературы свидетельствуют об успешном применении фамотидина при лечении язв, вызванных приемом НПВП [1]. Демонстративной моделью эффективности фамотидина является синдром Золлингер — Эллисона. Применение допустимой суточной дозы в 120 — 160 мг существенно снижает дебит соляной кислоты и пепсина, причем кратность введения оказывается меньшей, по сравнению с циметидином и ранитидином. Фамотидин с успехом используется в терапии рефлюкс-эзофагита: 4 — 6-недельная терапия в терапевтических (40 мг) или вдвое ее превышающих дозах в 70% случаев позволила купировать воспалительные изменения и клинические проявления заболевания. Помимо рассмотренных выше заболеваний, необходимо помнить о существовании больных с симптомами гиперацидизма, которые могут сопровождаться эрозивным гастродуоденитом — в этих случаях назначение фамотидина также может быть оправданным. И наконец, его использование в качестве средства для профилактики рецидивов в дозе 20 мг, по данным многоцентровых исследований, позволило уменьшить вероятность повторного обострения до 23%.
Таким образом, фамотидин (квамател), является эффективным антисекреторным препаратом, обладающим высокой избирательностью и способным при существенно меньшей дозе, по сравнению с другими блокаторами Н2-рецепторов, оказывать ингибирующее влияние на секрецию соляной кислоты. Препарат хорошо всасывается после приема внутрь, сохраняя высокую концентрацию в крови и терапевтическую активность на протяжении длительного времени, что позволяет принимать его один раз в сутки. Имеющаяся форма для парентерального введения дает возможность использовать его в ситуациях, когда необходимо в короткое время создать высокую его концентрацию в крови, включая случаи, когда прием препарата внутрь невозможен. Фамотидин не обладает побочными действиями, свойственными циметидину, не влияет на метаболизм других лекарственных средств. Диапазон заболеваний, при котором квамател может использоваться в качестве основного терапевтического средства или в целях профилактики поражений, связанных с избыточной секрецией соляной кислоты, остается достаточно широким, несмотря на появление более мощных ингибиторов секреции. Все сказанное выше позволяет рекомендовать широкое использование кваматела в клинической практике.
1. Артишевская Н. И., Буглова А. Е. Защитная роль кваматела R при применении нестероидных противовоспалительных препаратов. Медикал Маркет, 1996, v 24 (4). С. 31-32.
2. Белоусов Ю. Б., Асецкая И. Л. Фармакотерапия язвенной болезни. Клиническая фармакология и терапия, 1993, v2. С. 54-57
З. Никифоров П. А., Белоусова Е. А., Златкина А. Р. и др. Опыт использования препарата «Квамател» в терапии пептических поражений верхнего отдела желудочно-кишечного тракта. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. Материалы 2-й Гастроэнтерологической недели, 1996, v 4. С. 96
Современные препараты для лечения язвы
Поделиться:
Язвенная болезнь желудка и двенадцатиперстной кишки по-прежнему остается одной из самых частых проблем ЖКТ. В последние годы подходы к лечению язвы постепенно изменяются в связи с выдающимися достижениями микробиологии, физиологии и анатомии.
Что такое язва
Морфологический субстрат — язва — представляет собой дефект слизистой оболочки, который образуется под агрессивным воздействием желудочного содержимого на фоне сниженной способности слизистой к восстановлению и защите самой себя. Все направления терапии сводятся к устранению этих факторов агрессии и повышению защитных свойств слизистой.
Ингибиторы протонной помпы и их действие
В лечении язвы на первом месте стоит проблема повышенной кислотности, и пути решения этой проблемы были разработаны десятки лет назад, после открытия в 1973 году особого белкового «насоса» — протонной помпы, поставляющей протоны водорода для образования соляной кислоты в желудке.
Читайте также:
Как лечить язву желудка
Ингибиторы протонной помпы (ИПП) впервые заявили о себе в 1974 году, когда был синтезирован первый представитель этого ряда. А уже через 5 лет он появился на рынке в виде широко известного сегодня омепразола.
В настоящее время существует уже 5 поколений ИПП, а в России зарегистрированы 6 таких препаратов: омепразол, пантопразол, лансопразол, рабепразол, эзомепразол, декслансопразол.
Лекарства различаются в основном по их фармакокинетике — т. е. «пути» по организму к органу-мишени. Традиционно используемый омепразол прочно занимает лидирующие позиции, но фармацевтическое производство не стоит на месте, и другие препараты из этой же группы на данный момент представляют большой интерес.
К примеру, у лансопразола минимальная действующая доза особенно мала. Он начинает действовать быстрее, чем всем известный омепразол, но и стоит дороже. Декслансопразол имеет модифицированное высвобождение и длительное действие, которое продолжается даже ночью, что позволяет избежать так называемого «ночного кислотного прорыва» (повышения кислотности ночью).
Еще одной проблемой, которую позволяют решить современные ингибиторы, является устойчивость к ним — например, рабепразол не зависит от действия ферментов, вызывающих эту самую устойчивость. Он также не влияет на метаболизм других лекарственных средств, что нередко бывает проблемой при использовании омепразола. В отношении безопасности взаимодействия с другими препаратами хорошие результаты также дает пантопразол.
Для подбора наиболее подходящего препарата используют 24-часовую pH-метрию. Она нужна, чтобы отследить состояние среды в ЖКТ и ее изменение под действием лекарства. Обычно лекарства применяют месяцами для того, чтобы язва «зажила» — т. е. образовался рубец. Но, по данным некоторых исследований, эпителизация язвы под действием омепразола в 95 % случаев происходит уже через 8 недель.
Для того чтобы отследить процесс рубцевания, целесообразно провести ФГДС через 1–1,5 месяца после начала лечения, поскольку, во-первых, ИПП, как и все лекарства, имеют свои побочные эффекты, и длительное бесконтрольное их применение нежелательно, а во-вторых, это позволит оценить эффективность терапии вообще и снять с повестки вопрос о необходимости замены препарата или, наоборот, искать замену.
Последние рекомендации и вовсе рекомендуют принимать ИПП в пределах эрадикационной схемы (7–14 дней в зависимости от ее эффективности). Но если язва образовалась вне связи с Helicobacter рilori, имеет смысл поддерживать кислотность ингибиторами протонной помпы до заживления язвы.
Блокаторы Н2-гистаминовых рецепторов
Другая группа препаратов, которая снижает кислотность желудка, действует опосредованно, блокируя рецепторы гистамина. Гистамин повышает образование соляной кислоты, пепсина. За открытие эффектов этого вещества в 1936 году была присуждена Нобелевская премия по медицине.
Препараты, соответственно, называются блокаторы Н2-гистаминовых рецепторов. Кроме основного эффекта — уменьшения кислотообразования — они также усиливают защитные свойства слизистой, повышая образование бикарбонатов и простагландинов, которые являются ее естественными защитниками.
Основными представителями этой группы являются ранитидин, фамотидин, циметидин. До появления ИПП эти препараты были лидерами в кислотоподавлении, но с приходом омепразола им пришлось потесниться. В настоящее время данная группа препаратов применяется как альтернатива или дополнение к терапии ИПП. Особенно эффективны внутривенные формы препаратов, которые позволяют быстро купировать болевой синдром при обострении язвенной болезни.
Борьба с бактериями
Роль Helicobacter рilori в развитии язвенной болезни была доказана в 1990-х годах американскими учеными Робином Уорреном и Барри Маршаллом, которые в 2005-м получили за это Нобелевскую премию по медицине. Эта бактерия обладает прямым повреждающим действием на эпителий желудка, поселяясь на нем и фактически его и разрушая.
Однако, по мнению некоторых ученых, колонизация Helicobacter рilori не всегда означает развитие язвы, а в случае, если это все же произошло, говорит скорее о сбоях в иммунной системе. Тем не менее бактерию необходимо ликвидировать.
Сообществом гастроэнтерологов выработаны схемы по эрадикации, которые основаны на международных соглашения экспертов Маастрихтской согласительной конференции. Поскольку эти схемы включают в себя антибиотики, которые применяются уже достаточно длительное время, необходимо учитывать возможную резистентность микроорганизмов к препаратам первой линии и желательно контролировать эффективность терапии на всем ее протяжении. Для этого можно использовать большой арсенал современных методов — как ФГДС с прямой биопсией и микроскопией, так и дыхательный тест.
В случае неэффективности первой линии нужно приступать к смене антибиотика следующим же курсом. Современные диагностические центры обладают необходимой аппаратурой для проведения проб на чувствительность к антибиотику, а также определения минимальной концентрации лекарства, необходимой для подавления бактерии: возможно, доза, которую вы получаете, недостаточна для ликвидации микроба.
Пробиотики
Еще одним перспективным направлением в лечении язвы является использование пробиотиков, которые не только нормализуют микрофлору после агрессивного действия антибиотиков, но и способствуют укреплению иммунитета, как местного, так и общего.
Поскольку в желудке среда кислая, разнообразие штаммов микроорганизмов, которые могут там успешно выживать и помогать организму бороться с язвой, ограничено. Фактически таким микроорганизмам может требоваться подкрепление, которое и приходит в виде пробиотиков. Здесь имеет значение форма выпуска препарата — кислотоустойчивые капсулы будут иметь большое преимущество.
Средством, успешно сочетающим эти характеристики, является бифиформ, который был исследован в 2005 году в рамках противоязвенной терапии как дополнительный компонент к стандартной схеме. У больных, которые его принимали, удалось исправить иммунные нарушения и добиться более высокого процента ликвидации бактерии Helicobacter pilori и заживления дефекта. Препарат включал в себя 2 штамма — Bifidobacterium longum и Enterococcus faecium.
В ряде исследований нашел эффективное применение другой штамм — Saccharomyces boulardii, применение пробиотика на его основе улучшило как результаты лечения, так и его переносимость. Что важно, прием пробиотиков необходимо осуществлять более длительно, чем саму эрадикационную схему, — на 2 и более недели дольше.
Препараты ближайшего будущего
Патогенез язвенной болезни довольно сложен и включает в себя также и влияние стресса, лекарственных препаратов (к примеру, НПВС достоверно ухудшают течение язвенной болезни и могут послужить причиной самостоятельной патологии — лекарственной язвы). В рамках решения этой проблемы были исследованы препараты, которые защищают слизистую от этих воздействий: мексидол, гипоксен, диосмин.
Все они относятся к разным группам по своему строению, но имеют общие свойства — антигипоксическое и антиоксидантное. Данные препараты пока не вошли в клиническую практику для лечения язвенной болезни, они еще только рекомендуются к клиническим испытаниям, но первую фазу — эксперименты на животных — эти средства уже успешно прошли.
Среди препаратов, которые в практике используются для защиты желудка, стоит упомянуть о гевисконе. В своем составе он имеет альгинат натрия (добывается из водорослей), который при взаимодействии с кислотой образует защитную пленку. В отличие от других лекарств гевискон не имеет системного действия и может использоваться длительное время без побочных эффектов.
Еще одна группа лекарств — защитников слизистой — это препараты простагландинов. Они улучшают кровоток в оболочке желудка, стимулируют образование защитной слизи и бикарбонатов.
Хорошо зарекомендовали себя синтетические аналоги простагландинов, поскольку они обладают более продолжительным эффектом: мизопростол, арбопростил, риопростил. Их терапевтическую эффективность можно сравнить с блокаторами Н2-гистаминовых рецепторов.
Для заживления язв будут полезны другие вещества — «репаранты». Они способствуют заживлению уже образовавшихся дефектов, однако механизм действия их еще недостаточно изучен и довольно сложен. Среди репарантов выделяются метилурацил (метацил) и пентоксил. Оба лекарства стимулируют процесс заживления и регенерации. Форма выпуска — таблетки.
Современная медицина располагает большими возможностями и в диагностике, и в лечении язвенной болезни благодаря научным открытиям в практической медицине и развитию фармацевтической промышленности. Это предоставляет возможность подходить к терапии язвы индивидуально, подбирая препараты с учетом их эффективности у конкретного человека.
Наряду с традиционными схемами эрадикации исследуются способы восстановления защитных свойств желудка, ускорения заживления язв. Соответствующие препараты следует иметь в виду при назначении комплексной противоязвенной терапии.
Товары по теме: [product strict=» омепразол»]( омепразол), [product strict=» пантопразол»]( пантопразол), [product strict=» лансопразол»]( лансопразол), [product strict=» РАБЕПРАЗОЛ-СЗ»]( рабепразол) [product strict=» эзомепразол»]( эзомепразол) [product strict=» ранитидин»]( ранитидин) [product strict=» фамотидин»]( фамотидин) [product strict=» бифиформ»]( бифиформ) [product strict=» метилурацил»]( метилурацил) [product strict=» мексидол»]( мексидол) [product strict=» гипоксен»]( гипоксен) [product strict=» диосмин»]( диосмин)
 Читайте также:
Читайте также: 






