Догоспитальная помощь при внезапном повышении артериального давления и гипертензивном (гипертоническом) кризе
Резкое, внезапное повышение артериального давления (АД) до индивидуально высоких величин при минимальной субъективной и объективной симптоматике принято считать «неосложненным гипертензивным (гипертоническим) кризом». При наличии же бурных или опасных
Резкое, внезапное повышение артериального давления (АД) до индивидуально высоких величин при минимальной субъективной и объективной симптоматике принято считать «неосложненным гипертензивным (гипертоническим) кризом». При наличии же бурных или опасных для жизни проявлений с субъективными и объективными признаками церебральных, сердечно-сосудистых и вегетативных нарушений речь может идти об «осложненном гипертензивном кризе», или собственно «гипертензивном (гипертоническом) кризе».
Внезапное повышение АД может провоцироваться нервно-психической травмой, употреблением алкоголя, резкими колебаниями атмосферного давления, отменой гипотензивной терапии и другими факторами. При этом ведущую роль играют два основных патогенетических механизма:
С точки зрения определения объема необходимой лекарственной терапии, а также дальнейшего прогноза представляют интерес две классификации, основанные на клинической картине гипертонического криза (ГК). В зависимости от особенностей центральной гемодинамики выделяют кризы гипер- и гипокинетические (табл. 1).
Возможные осложнения ГК представлены в табл. 2.
Диагностика ГК основывается на следующих основных критериях:
При лечении внезапного повышения АД, не сопровождающегося бурной клинической картиной и развитием осложнений, требуется обязательное врачебное вмешательство, которое, однако, не должно быть агрессивным. Следует помнить о возможных осложнениях избыточной гипотензивной терапии — медикаментозных коллапсах и снижении мозгового кровотока с развитием ишемии головного мозга. Особенно постепенно и осторожно (не более чем на 20-25% от исходного в течение 40 минут) следует снижать АД при вертебробазилярной недостаточности и появлении очаговой неврологической симптоматики; при этом больной должен находиться в горизонтальном положении в связи с возможностью более резкого снижения АД. В подавляющем большинстве случаев для лечения внезапного повышения АД возможно сублингвальное применение лекарственных средств.
При отсутствии значительной тахикардии терапию неосложненного криза целесообразно начинать с приема 10-20 мг нифедипина (например, кордафлекса 2 производства EGIS, Венгрия) под язык. Препарат отличается предсказуемым терапевтическим эффектом: в подавляющем большинстве случаев через 5-30 минут начинается постепенное снижение систолического и диастолического АД (на 20-25%) и улучшается самочувствие пациента, что позволяет отказаться от некомфортного, а иногда и опасного для пациента парентерального применения гипотензивных средств. Продолжительность действия принятого таким образом (под язык) препарата — 4-5 часов, что дает возможность начать в это время подбор плановой гипотензивной терапии. При отсутствии эффекта прием нифедипина можно повторить через 30 минут. Клинические наблюдения показывают, что препарат тем более эффективен, чем выше уровень исходного АД. Побочные эффекты нифедипина связаны с его вазодилатирующим действием: сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, тахикардия. Противопоказания: синдром «тахи-бради» (как проявление синдрома слабости синусового узла); острая коронарная недостаточность (острый инфаркт миокарда, нестабильная стенокардия); тяжелая сердечная недостаточность; гемодинамически значимый стеноз устья аорты; гипертрофическая кардиомиопатия; повышенная чувствительность к нифедипину. Следует учитывать, что у пожилых больных эффективность нифедипина возрастает, поэтому начальная доза препарата при лечении ГК должна быть меньше, чем у молодых пациентов.
При непереносимости нифедипина возможен прием под язык ингибитора ангиотензин-превращающего фермента (АПФ) каптоприла (например, капотена производства АКРИХИН, Россия) в дозе 25-50 мг, однако реакция на препарат менее предсказуема (возможно развитие коллапса). При сублингвальном приеме гипотензивное действие каптоприла развивается через 10 минут и сохраняется примерно в течение часа. Побочные эффекты ингибиторов АПФ: ангионевротический отек; аллергические кожные реакции; нарушение почечной функции (у больных из группы риска — повышение уровня мочевины и креатинина, протеинурия, олигурия); сухой кашель (вследствие повышения уровня брадикинина и увеличения чувствительности бронхиальных рецепторов); бронхоспазм; артериальная гипотония, головная боль, головокружение, слабость, утомляемость, обморок, сердцебиение. Противопоказания: двусторонний стеноз почечных артерий; состояние после трансплантации почки; гемодинамически значимый стеноз устья аорты, левого атриовентрикулярного отверстия, гипертрофическая кардиомиопатия. Использование ингибиторов АПФ не показано при беременности, в том числе при эклампсии беременных.
При гиперкинетическом варианте гипертонического криза возможен сублингвальный прием клонидина (клофелина) в дозе 0,075 мг. Гипотензивное действие развивается через 15-30 минут, продолжительность действия составляет несколько часов. Побочные эффекты: сухость во рту, сонливость, ортостатические реакции. Прием клонидина противопоказан при брадикардии, синдроме слабости синусового узла, атриовентрикулярной блокаде II-III степени; нежелательно его применение при остром инфаркте миокарда, выраженной энцефалопатии, облитерирующих заболеваниях сосудов нижних конечностей, депрессии.
При выраженной тахикардии возможен сублингвальный прием пропранолола в дозе 20-40 мг. При наличии противопоказаний к применению b-адреноблокаторов назначают магния сульфат в дозе 1000-2500 мг в/в медленно (в течение 7-10 минут и более), а при невозможности обеспечить в/в введение препарата допустимо (как исключение) в/м его введение в теплом виде с последующим прогреванием места инъекции. Сульфат магния обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшает отек мозга. Предпочтительнее использование кормагнезина (магния сульфата производства WORWAG PHARMA, Германия), отличающегося от сернокислой магнезии другого производства отсутствием посторонних примесей. Применение его особенно показано при ГК, сопровождающемся развитием судорожного синдрома (в частности, при эклампсии беременных), а также в случае появления желудочковых нарушений ритма на фоне повышения АД. Гипотензивный эффект развивается через 15-25 минут после введения. Побочные эффекты: угнетение дыхания (устраняется в/в введением 5-10 мл 10%-ного раствора хлорида кальция), брадикардия, атриовентрикулярная блокада II степени. Противопоказания: гиперчувствительность, гипермагниемия (почечная недостаточность, гипотиреоз), миастения, выраженная брадикардия, атриовентрикулярная блокада II степени.
При лечении осложненного ГК необходимо быстрое (в течение первых минут, часов) снижение АД на 20-30% по сравнению с исходным, для этого используют главным образом парентеральное введение лекарственных средств.
ГК с гипертонической энцефалопатией требует быстрого осторожного снижения АД, лечения и профилактики отека мозга и судорожного синдрома. Для этого используют нифедипин (кордафлекс) п/я в дозе 10-20 мг (разжевать). При недостаточной его эффективности, а также в случае, если сублингвальный прием лекарств невозможен (например, при упорной рвоте) целесообразно применение магния сульфата (1000-2500 мг в/в медленно, в течение 7-10 минут), в/в введение дибазола. Дибазол (5-10 мл 0,5%-ного раствора) оказывает умеренное гипотензивное действие — резкое снижение АД может в этой ситуации ухудшить состояние больного. Гипотензивный эффект дибазола обусловлен уменьшением сердечного выброса и расширением периферических сосудов вследствие его спазмолитического действия; после внутривенного введения он развивается через 10-15 минут и сохраняется 1-2 часа. Побочные эффекты: парадоксальное кратковременное повышение АД; иногда — повышенная потливость, чувство жара, головокружение, головная боль, тошнота; аллергические реакции. Противопоказания: тяжелая сердечная недостаточность; повышенная чувствительность к препарату.
В зависимости от выраженности соответствующей симптоматики показано дополнительное введение 10 мл 2,4%-ного раствора эуфиллина в/в медленно (в течение 5 минут), 10 мг диазепама в/в; в/в инфузия маннитола в дозе 0,5-1,5 г/кг (до 40 г) с последующим в/в введением фуросемида (лазикса), возможно использование дексаметазона (4-8 мг в/в).
При ГК с инсультом необходима стабилизация АД на уровне, на 5-10 мм рт.ст. превышающем привычный для больного уровень АД. Для этого используют медленное (в течение 7-10 мин и более) в/в введение магния сульфата в дозе 1000-2500 мг (как исключение допустимо в/м введение препарата в теплом виде с последующим прогреванием места инъекции). При наличии противопоказаний к применению магния сульфата показан нифедипин (кордафлекс) в дозе 5-20 мг п/я (разжевать). Если невозможно использовать такой путь введения (например, при коме), назначается дибазол в/в (в/м) в дозе 30-40 мг.
При ГК с развитием тяжелого приступа стенокардии или инфаркта миокарда также показано внутривенное введение наркотических анальгетиков и нитратов. При развитии на фоне гипертонического криза ангинозного статуса, тахикардии и нарушений ритма и при отсутствии признаков сердечной недостаточности целесообразно также внутривенное введение b-адреноблокаторов (обзидана). Необходимое условие — возможность тщательного мониторирования АД, частоты сердечных сокращений и ЭКГ (в связи с опасностью развития брадикардии, атриовентрикулярной блокады и др.).
При ГК с расслаиванием аорты параллельно с купированием болевого синдрома морфином или морфином с дроперидолом необходимо уменьшение сократимости миокарда и быстрое снижение АД до оптимального уровня (100-120 мм рт. ст. для систолического и не более 80 мм рт. ст для диастолического). Препаратами выбора служат пропранолол (по 1 мг каждые 3-5 минут до достижения ЧСС 50-60 в минуту, уменьшения пульсового давления до уровня менее 60 мм рт. ст., или до достижения общей дозы 0,15 мг/кг, или до появления побочных эффектов) и нитропруссид натрия, при его отсутствии — нитраты (нитроглицерин, изосорбид динитрата). Приемлемо сублингвальное применение нифедипина (10-20 мг разжевать, п/я). Введение b-адреноблокаторов должно предшествовать применению любых лекарственных средств, способных вызвать тахикардию; при наличии противопоказаний к применению b-адреноблокаторов используют верапамил (5-10 мг в/в струйно в течение 2-3 минут; при необходимости возможно повторное введение 5 мг через 5-10 минут).
При ГК с выраженной вегетативной и психоэмоциональной окраской (вариант панической атаки) избегают парентерального введения препаратов, сублингвально применяют пропранолол (20 мг) и диазепам (5-10 мг).
При ГК в результате прекращения приема клонидина b-адреноблокаторы противопоказаны. Применяют клонидин (клофелин) п/я в дозе 0,075-0,15 мг, прием повторяют каждый час (до получения клинического эффекта или до достижения общей дозы 0,6 мг), или в/в (менее целесообразно в/м) в дозе 0,15 мг.
Часто встречающиеся ошибки терапии
До настоящего времени на догоспитальном этапе распространено парентеральное применение клофелина, сернокислой магнезии, а также дибазола, дроперидола. В то же время при внезапном повышении АД в большинстве случаев необходимым и достаточным является сублингвальное применение лекарственных средств, в частности нифедипина. Использование клофелина ограничивает плохая предсказуемость эффекта (независимо от дозы препарата, помимо коллапса, возможно даже повышение АД за счет первоначальной стимуляции периферических a-адренорецепторов) и высокая вероятность развития побочных эффектов. Внутримышечное введение магния сульфата болезненно и некомфортно для пациента, а также чревато развитием осложнений, наиболее неприятное из которых — образование инфильтратов ягодицы. Дибазол не обладает выраженным гипотензивным действием, его применение оправданно только при подозрении на нарушение мозгового кровообращения. Внутривенное введение обзидана требует от врача определенного навыка в связи с возможностью серьезных осложнений. Применение диазепама и дроперидола показано только при выраженном возбуждении у больных. Следует учитывать, что седативные и снотворные средства могут «смазывать» неврологическую клинику, затрудняя своевременную диагностику осложнений ГК, в частности таких, как нарушение мозгового кровообращения.
Показания к госпитализации сформулированы в Национальных рекомендациях по диагностике и лечению артериальной гипертензии (Всероссийское общество кардиологов, секция артериальной гипертензии, 2001). Экстренная госпитализация показана в следующих случаях:
А. Л. Верткин, доктор медицинских наук, профессор
В. В. Городецкий
А. В. Тополянский
1 Приводятся наиболее частые ситуации, связанные с повышением АД, и только основные лекарственные средства.
2 Указаны лишь некоторые коммерческие названия препаратов
Комбинированная терапия больных ишемической болезнью сердца и артериальной гипертензией
Продолжение. Начало см.: «Лечащий Врач», № 1, 2007 г. Ингибиторы ангиотензинпревращающего фермента (АПФ). Ингибиторы АПФ являются эффективными и безопасными средствами. Помимо снижения АД, препараты оказывают благоприятные эффекты, препятствуя появл
Продолжение. Начало см.: «Лечащий Врач», № 1, 2007 г.
Ингибиторы ангиотензинпревращающего фермента (АПФ). Ингибиторы АПФ являются эффективными и безопасными средствами. Помимо снижения АД, препараты оказывают благоприятные эффекты, препятствуя появлению и прогрессированию сердечно-сосудистых осложнений, эффективно снижают смертность больных сердечной недостаточностью. Их рекомендуется назначать при левожелудочковой дисфункции, перенесенном инфаркте миокарда, диабетической нефропатии.
В таблице 1 представлены основные ингибиторы АПФ, их средние дозы и кратность приема.
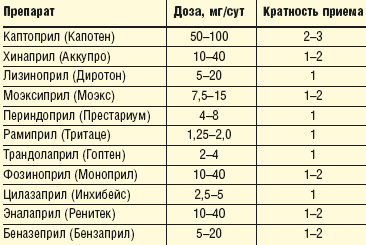 |
| Таблица 1. Ингибиторы АПФ, применяющиеся у больных ИБС с артериальной гипертензией |
Дозу ингибитора АПФ и кратность его приема в течение суток подбирают таким образом, чтобы обеспечить 24-часовой контроль за уровнем артериального давления (АД) и в то же время не допустить чрезмерного снижения АД при максимальном действии препарата. Для этого необходимо измерять АД на максимуме действия данного препарата и в конце междозового интервала (обычно через 24 ч после приема ингибитора АПФ длительного действия).
Имеются данные о дополнительных кардиопротекторных свойствах ингибиторов АПФ у группы больных ишемической болезнью сердца (ИБС) с артериальной гипертензией (АГ), которые нельзя объяснить только снижением АД. Было показано, что ингибиторы АПФ влияют на основные патологические процессы, лежащие в основе коронарной болезни сердца — вазоконстрикцию, структурные изменения в сосудистой стенке, ремоделирование левого желудочка (ЛЖ), формирование тромба. Протекторное влияние ингибиторов АПФ в отношении развития атеросклероза, по-видимому, обусловлено сложным механизмом их действия: снижением уровня ангиотензина II и повышением продукции оксида азота, а также улучшением функции эндотелия сосудов. Одним из механизмов антиишемического действия ингибиторов АПФ является и артериовенозная периферическая вазодилатация, устраняющая гемодинамическую перегрузку сердца (как заполнением, так и сопротивлением) и снижение давления в желудочках [6, 20]. Кроме того, препараты оказывают прямое положительное действие на коронарный кровоток, уменьшая вазопрессорные симпатико-адреналовые эффекты, потенцируя эффекты нитратов (часто назначаемые больным стенокардией) и устраняя толерантность к ним, а также оказывая непосредственное вазодилатирующее действие на коронарные сосуды.
Некоторые препараты ингибиторов АПФ (Моноприл) оказывают благоприятное влияние на суточный профиль АД, обеспечивая стабильный на протяжении суток уровень гемодинамики, снижение постнагрузки на ЛЖ. Возможно, именно эта особенность антигипертензивного эффекта и определяет способность моноприла избирательно устранять эпизоды ночной ишемии миокарда [16].
В. П. Лупанов, доктор медицинских наук, профессор
НИИ клинической кардиологии им. А. Л. Мясникова, Москва
Рамиприл в актуальных клинических рекомендациях: стратегия и детали применения у пациентов с кардиоваскулярной патологией
Исследования демонстрируют высокую эффективность рамиприла в снижении риска развития инфаркта миокарда, инсульта, диабета и смертности от сердечно–сосудистых причин, а доказанная безопасность позволила внести препарат в Российские клинические рекомендации
В 2018–2020 годах клинические рекомендации, посвященные кардиоваскулярной патологии, претерпели существенные изменения. В частности, состоялся пересмотр рекомендательных документов об артериальной гипертензии. Артериальное давление, как важнейший интегральный показатель гемодинамики, регулируется многочисленными механизмами, обеспечивающими у здорового человека адекватный его уровень, как в покое, так и в различных физиологических состояниях. Параметры, характеризующие гемодинамическую основу гипертонической болезни, представлены в общеизвестной формуле, согласно которой системное АД определяется главным образом соотношением между сердечным выбросом и общим периферическим сосудистым сопротивлением (ОПСС). Ренин–ангиотензин–альдостероновая система (РААС) является важнейшей физиологической системой регуляции АД, так как контролирует тонус сосудов, водно–солевой баланс, содержание внеклеточного натрия в организме. Величина ОПСС определяется калибром резистивных сосудов – артериол. Одним из основных факторов, от которых он зависит, является тонус гладкой мускулатуры сосудистой стенки. Он повышается при активации и симпатоадреналовой системы, и РААС. В соответствии с Российскими клиническими рекомендациями 2020 года «Артериальная гипертензия у взрослых» инициация фармакотерапии при неосложненной ГБ основана на применении только блокаторов РААС и/или диуретика [1]. Рамиприл является хорошо исследованным ингибитором АПФ, отвечающим всем требованиям к современному антигипертензивному препарату. В исследовании PRISMA I показано существенное снижение АД на фоне приема рамиприла. Следует отметить достаточно выраженный эффект в утренние и предутренние часы, что актуально с точки зрения хронобиологии с известными фактами высокой частоты инсультов и инфарктов в это время суток [2]. Прием рамиприла приводит к снижению АД в положении «лежа» и «стоя» без компенсаторного увеличения ЧСС. Практически не изменяя почечный кровоток и скорость клубочковой фильтрации, рамиприл значительно снижает ОПСС. Ингибиторы АПФ являются первым шагом лечения АГ у больных с сопутствующей хронической болезнью почек. В отечественных рекомендациях 2020 года «Артериальная гипертензия у взрослых» для пациентов с АГ при сопутствующей почечной патологии отмечена роль иАПФ в замедлении прогрессирования хронической болезни почек [1]. Снижение АД развивается быстро, через менее чем два часа после разовой дозы, достигая максимума через 3–6 часов. Эффект сохраняется 24 часа, поэтому пациент принимает препарат однократно в сутки. В случае, если пациент забыл принять рамиприл, синдром отмены не возникает. Антигипертензивный эффект постепенно увеличивается и стабилизируется к концу первого месяца регулярного приема препарата. В отличие от некоторых других клинических ситуаций, которые будут описаны ниже, при АГ рамиприл назначается 1 раз в сутки, с начальной дозы 2,5 мг утром. Если при приеме рамиприла в течение трех недель и более не удается нормализовать АД, то доза может быть увеличена до 5 мг через 2–3 недели она может быть рекомендуемой суточной дозы 10 мг в сутки [3].
Несмотря на то, что ингибиторы АПФ и сартаны имеют высокий профиль как эффективности, так и безопасности, а также имеют приоритет на первой ступени лечения неосложненной ГБ, по данным ряда фармакоэпидемиологических исследований частота их назначения лишь несущественно превышает бета–адреноблокаторы и антагонисты кальция [4]. В некоторых работах отмечается увеличение применения рамиприла. Так, в отечественном исследовании ПИФАГОР IV в сравнении с результатами ПИФАГОР III эналаприл потерял доминирующее положение среди ингибиторов АПФ, его доля уменьшилась. Доля рамиприла значимо (14,2% против 9%г) возросла [5]. Высокая эффективность и безопасность рамиприла сделала актуальным создание генериков. Рамиприл, производимый компанией EGIS Pharmaceuticals, PLC (Венгрия), с торговым названием Хартил®, имеет не только фармацевтическую и фармакокинетическую эквивалентность оригинальному препарату. В отличие от многих антигипертензивных средств доказана терапевтическая эквивалентность Хартила в открытом рандомизированном перекрестном сравнительном исследовании у больных с АГ 1–2–й степени и высоким сердечно–сосудистым риском [6]. В лечении АГ стратегически важно не только получение определенных уровней САД и ДАД, но и достижение положительной модификации промежуточной (предотвратить возникновение структурно–функциональных изменений в органах–мишенях или вызвать их обратное развитие) и конечной (предотвратить развитие нарушений мозгового кровообращения, инфаркта миокарда, внезапной сердечной смерти, сердечной и почечной недостаточности и в конечном итоге улучшить отдаленный прогноз жизни) целей лечения АГ. Использование комбинации препаратов рамиприл и гидрохлортиазид (Хартил Д) с взаимодополняющим механизмом действия, имеющих уверенную доказательную базу клинической эффективности, приводит к нормализации АД, замедлению развития и прогрессирования поражения сердца, сосудов, почек, улучшению прогноза жизни пациентов.
Применение рамиприла, как и других ингибиторов АПФ, при АГ и хронической сердечной недостаточности (ХСН) для практического врача уже стало рутинной повседневной практикой. Гораздо реже специалисты обращают внимание на относительно недавно появившиеся в рекомендательных документах позиции рамиприла, а также дифференцированный выбор ингибитора АПФ при ряде клинических состояний. Так, например, в первый месяц лечения острого коронарного синдрома (ОКС) без подъема сегмента ST с наилучшей доказательной базой применяется лизиноприл и зофеноприл. Лечение с более отдаленных сроков заболевания предполагает высокую эффективность рамиприла, трандолаприла и эналаприла, что закреплено в клинических рекомендациях 2020 года ОКС [7]. Рамиприл является одним из немногих препаратов, имеющих четко сформулированное показание, акцентирующее внимание именно на снижении риска развития инфаркта миокарда, инсульта или смертности от сердечно–сосудистых причин у пациентов, перенесших чрескожную транслюминальную коронарную ангиопластику, аортокоронарное шунтирование. Эффект рамиприла на частоту сердечных осложнений после реваскуляризации миокарда у больных с бессимптомной умеренной дисфункцией левого желудочка анализировался в исследовании Angiotensin–converting Enzyme Inhibition Post Revascularization Study (APRES) [8]. Больные, принимавшие рамиприл пациенты имели более чем на 50% меньший риск смерти от сердечно–сосудистых причин, острого ИМ или ХСН с сохранением положительного эффекта даже в отдаленном периоде.
В формулировке инструкции предполагается назначение рамиприла после чрескожной транслюминальной коронарной ангиопластики, аортокоронарного шунтирования в том числе вне зависимости от наличия АГ или ХСН. По данному показанию рекомендована начальная доза 2,5 мг в сутки с дальнейшим увеличением в зависимости от переносимости. Через одну неделю целесообразно дозу удвоить, а в течение трех следующих недель увеличить ее до обычной поддерживающей дозы 10 мг 1 раз в сутки. В том случае, если в течение первых нескольких дней после острого инфаркта миокарда (от 2 до 9 суток) появились клинические признаки сердечной недостаточности без гемодинамической нестабильности, особенно важны детали назначения рамиприла. В ситуации, если у пациента непосредственно после инфаркта миокарда III – IV функциональный класс по NYHA, то лечение начинают с дозы 1,25 мг 1 раз в сутки. В более легких классах начальная доза составит 2,5 мг утром и вечером, после первой дозы пациент находится под врачебным наблюдением не менее двух часов, или же не менее часа после стабилизации АД [3]. При чрезмерном снижении АД после первой дозы оптимально ее уменьшить до 1,25 мг 2 раза в сутки в течение в двух дней с последующим увеличением дозы до 2,5 мг 2 раза в сутки. В дальнейшем желательно увеличивать дозу вдвое с интервалом 1–3 дня до целевой поддерживающей 5 мг 2 раза в сутки. В рекомендациях о лечении ОКС с подъемом сегмента ST рамиприл рекомендован в начальной дозе 1,25–2,5 мг с целевой 5 мг 2 раза в сутки [9].
У пациентов с ХСН рамиприл уменьшает постнагрузку на сердце, снижая ОППС, увеличивает емкость венозного русла и снижает давление наполнения левого желудочка, что, соответственно, приводит к уменьшению преднагрузки на сердце [3]. Доказано увеличение сердечного выброса, фракции выброса и улучшение переностимости физической нагрузки, замедление прогрессирования ХСН, что позволило внеси рамиприл в Российские клинические рекомендации о ведении пациентов с ХСН [10]. В исследовании RACE [11] документировано высокодостоверное уменьшение индекса массы миокарда левого желудочка у пациентов, принимавших рамиприл. После начала терапии иАПФ возможно повышение уровня мочевины, креатинина и К+ крови, однако, если эти изменения не значимые и бессимптомные – нет необходимости вносить изменения в терапию. После начала терапии ингибитором АПФ допустимо увеличение уровня креатинина на 50% выше исходных значений, или до 226 мкмоль/л или снижения СКФ до 25 мл/мин/1,73 м2. Допускается увеличение калия до уровня до 5,5 ммоль/л. Важно отметить, что подключать бета–адреноблокаторы можно, когда пациент уже находится на терапии ингибиторами АПФ. Если после начала терапии ингибиторами АПФ наблюдается чрезмерное увеличение концентрации мочевины, креатинина и калия крови, необходимо отменить все препараты, обладающие нефротоксическим эффектом, в частности, нестероидные противовоспалительные препараты. В данном случае особая роль у спираприла, фозиноприла и рамиприла, так как клинические рекомендации указывают на необходимость отмены любого другого ингибитора АПФ и перевод на какой–либо из перечисленных препаратов, так как они имеют двойной (печень и почки) путь выведения [10]. Так, рамиприл на 60% экскретируется через почки и на 40% через печень. Рамиприл при ХСН принимается 1 раз в день, начиная с 1,25 мг 1 раз в сутки, далее удваивается с интервалом 1–2 недели до максимальной 10 мг в сутки. Доза делится пополам для больных с угрозой чрезмерного снижения АД, например, у пожилого пациента, либо у пациентов с ХСН без артериальной гипертензии. Интересно отметить, что в исследование RamiPROT разделение дозы суточной на 2 приема у пациентов с СКФ более 50 мл/мин и исходной протеинурией от 1 до 3 г/сут увеличило нефропротективный эффект в сравнении с однократным приемом [12, 13]. Наличие нефропротективного эффекта особенно важно для пациентов с сахарным диабетом, это заболевание нередко сочетается с кардиоваскулярной патологией. Наличие сахарного диабета у пациента повышает риск сердечно–сосудистых осложнений. Врачу даже нет необходимости пользоваться шкалой SCORE в этом случае, так как верифицированный диабет без поражения органов–мишеней требует ведения пациента как имеющего риск 3 (высокий), в случае уже имеющихся ПОМ устанавливается риск 4 (очень высокий). Важно помнить, что даже если у больного нет АГ, ИБС, поражений сосудов атеросклеротическим процессом, но верифицирован сахарный диабет с хотя бы одним фактором риска (курение, микроальбуминурия, артериальная гипертензия, повышение плазменных концентраций ОХ, снижение плазменных концентраций ХС–ЛПВП), это уже показание для назначения рамиприла. В исследовании Heart Outcomes Prevention Evaluation Study (НОРЕ) доказана способность рамиприла снижать уровень гликозилированного гемоглобина и глюкозы в крови натощак [14, 15]. Длительная терапия рамиприлом значительно уменьшает вероятность развития новых случаев СД2. В том случае, если пациент лечит в соответствие с клиническими рекомендациями неосложненную АГ рамиприлом, можно рассчитывать на снижение риска в отношении возникновения диабета более чем на 30%, что доказано при наблюдении за участниками исследования НОРЕ в течение 2,5 лет [14–16]. Независимо от наличия АГ и сахарного диабета рамиприл рекомендован при недиабетической нефропатии. Дозы выше 5 мг 1 раз в сутки пока в контролируемых клинических исследованиях изучены недостаточно как при диабетической, так и при недиабетической нефропатии, поэтому при этой патологии после начальной дозы 1,25 мг 1 раз в сутки увеличение должно быть до 5 мг 1 раз в сутки [3].
Анализ рекомендательных документов и показания к назначению рамиприла свидетельствуют о том, что назначение этого препарата соответствует всем ключевым точкам сердечно–сосудистого континуума, начиная от АГ как фактора риска фатальных состояний и заканчивая острым коронарным синдромом и/или хронической сердечной недостаточностью, в том числе высокого функционального класса. Специалисты в области гериатрии подчеркивают, что ингибиторы АПФ, в отличие, например, от бета–адреноблокаторов, являются одним из основных классов лекарственных средств для лечения АГ у пациентов со старческой астенией [17], а рамиприл в связи с наличием уникальной доказательной базы по праву может рассматриваться в качестве эталонного представителя своего класса [18], в том числе для пациентов пожилого и старческого возраста, так как в этой группе пациентов особенно распространены поражения органов–мишеней. Эффективность и безопасность препарата Хартил® продемонстрированы не только в международных, но и в большом числе отечественных исследований и обзоров [19–23]. При фармакоэкономическом анализе в сопоставлении прямой стоимости Хартила с оригинальным препаратом прослеживается существенное преимущество, что позволяет говорить не только об эффективности и безопасности, но и о доступности препарата для различных когорт пациентов.
Бабич Анна Эдуардовна – врач–кардиолог, ассистент кафедры общественного здоровья, здравоохранения и истории медицины ФГБОУ ВО КубГМУ, г. Краснодар.
Суббота Светлана Анатольевна – ФГБУЗ НКЦ ФМБФ России, зав. многопрофильным дневным стационаром, врач–кардиолог, г. Новороссийск.
Компаниец Ольга Геннадьевна – к.м.н., доцент кафедры терапии №1 ФПК и ППС КубГМУ, врач–клинический фармаколог, кардиолог, г. Краснодар. Е–mail: olga–kompaniets1@yandex.ru
Малахова Ирина Михайловна – врач–кардиолог ГБУЗ «НИИ–ККБ1 им. проф. С.В. Очаповского», г. Краснодар.



