Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Медвежья желчь – применение в лечении болезней, способы добычи и стоимость продукта
Медвежья желчь – это ценнейший лекарственный продукт, который добывается охотниками-промысловиками с древнейших времен. Существуют документальные подтверждений эффективности данного продукта и его активного применения для лечения множества заболеваний. Сегодня на основании желчи медведя изготавливают множество лекарственных препаратов традиционной медицины, однако ни один из них не сравнится с натуральным продуктом из самих недр природы.
Наш интернет-магазин предлагает купить качественную медвежью желчь по доступной стоимости. Всю продукцию мы добываем и заготавливаем лично, поэтому можем полностью за нее поручиться. Каждый компонент проходит обязательный ветеринарный контроль, а так же имеет необходимые сертификаты соответствия.
Медвежья желчь – немного истории
Древняя медицина оставила немало эффективных рецептов приготовления и использования лекарственных средств животного и растительного происхождения. На протяжении тысячелетий человек предпринимал попытки найти в природе средства, способные облегчить страдания при разного рода болезнях. Процесс накопления медицинских знаний шел крайне медленно, но постепенно на рубеже IV – III тысячелетий до новой эры сформировались древнейшие медицинские школы.
К ним относится так называемая тибетская медицина – своеобразная система, имеющая свою историю, литературу и методы врачевания. Она возникла и развилась под влиянием двух культур – индийской и китайской. Зародилась эта система в Индии и вместе с буддизмом распространилась в Тибете и Китае.
Позднее тибетская медицина получила распространение в Монголии откуда в середине XVIII века начала проникать в восточные районы России.
Способы применения в современной медицине
Лекарственные свойства желчи диких животных, известные с древнейших времен, способствовали изучению, разработке и выпуску медицинских препаратов из желчи медведя и крупного рогатого скота. Были созданы препараты – холензим, аллохол, биллиарин, в составе которых преобладают вещества, содержащиеся в желчи. Важно при этом отметить, что рекомендации по применению этих препаратов в основном соответствуют рецептам древней медицины. Разница же заключается в более узком спектре заболеваний, при которых рекомендуются препараты, получаемые из желчи домашних животных:
Форма выпуска препаратов ограничена двумя лекарственными формами – таблетками и консервированной желчью. В странах Юго-Восточной Азии, ряде районов Сибири и Приморья в народной медицине лекарства из желчи медведя используют при лечении:
Лекарства готовятся в виде порошков, пилюль, мазей, настоек. Столь существенная разница в применении препаратов из желчи домашних и диких животных объясняется, по-видимому, значительным количественным и качественным различием содержания биологически активных веществ.
Как добывается медвежья желчь?
Желчный пузырь у медведей и большинства млекопитающих является придатком печени – самой крупной пищеварительной железы. В нем собирается синтезируемая печенью желчь, которая в комплексе с ферментами поджелудочной железы расщепляет в кишечнике жиры до фракций, способных усваиваться организмом, активизирует перистальтику кишечника. Поэтому у плотоядных животных, пища которых богата жирами, размеры печени и желчного пузыря значительно больше чем у травоядных.
У диких животных, накапливающих к зиме значительные запасы жира и использующих его в периоды бескормицы или зимней спячки, желчь в процессе эволюции приобрела исключительно важное значение. Этим объясняется более высокая концентрация и активность содержимого желчных пузырей у таких видов, как медведь, кабан, соболь. При этом, как подметили врачеватели древности, лечебные свойства желчи более высоки у животных, добытых в осенне-зимний период. У самок, обладающих более интенсивным обменом веществ, лечебные свойства желчи значительно выше, чем у самцов.
При добыче зверя изъятие пузыря должно производиться незамедлительно. Опыт народной медицины свидетельствует, что желчь, изъятая из туши, через 2-3 часа, плохо сгущается и теряет свои лечебные свойства.
Стенки желчного пузыря, состоящие из трех оболочек – слизистой, мышечной и серозной, довольно прочны, однако при отделении его с помощью указательного пальца от печени, нужна достаточная осторожность. У отделенного пузыря перевязывают желчный проток ниткой, шпагатом или при его достаточной длине завязывают узлом.
Сколько стоит медвежья желчь?
До изучения особенностей химического состава и лечебных свойств медвежьей желчи и разработки технологии получения из нее медицинских препаратов у отечественных исследователей до сих пор “не дошли руки”. А между тем на внешнем рынке на протяжении столетий спрос на желчь медведя не ослабевает, и цены на нее растут.
Стоимость одного желчного пузыря бурого медведя, поставляемого из Северной Америки на рынки Гонконга, доходит до 3 тыс. долларов. До сравнительно недавнего времени медвежья желчь высоко ценилась у коренных жителей Восточной Сибири и Дальнего Востока. Еще в конце прошлого века высушенный желчный пузырь медведя приравнивался по стоимости к двум быкам и составлял самую ценную продукцию медвежьего промысла. В начале текущего столетия в Джунгарском Алатау, на Тянь-Шане, горном Алтае за желчный пузырь медведя давали две-три соболиные шкурки или лошадь.
В Приморье наряду с желчью медведя китайские и корейские купцы скупали по высокой цене консервированную желчь кабана. На территории Приморья и Приамурья желчь соболя успешно использовалась в народной медицине коренных жителей. На внутреннем рынке цены на консервированную желчь медведя в 70-х годах доходили до 100 руб. за высушенный пузырь.
Способы заготовки медвежьей желчи
В разных промысловых районах Сибири и Дальнего Востока сложились свои методы консервации желчи. Рассмотрим более подробно каждый из них.
Пассивный метод заготовки
На Алтае, в Саянах, Забайкалье чаще используется пассивный метод консервации путем длительной сушки – завяливания. Поверхность пузыря осторожно очищают от жира, крови, а затем, в холодное время года, сушат в отапливаемом месте.
Необходимо следить за тем, чтобы желчный пузырь не соприкасался с предметами, имеющими специфический запах.
Испарение влаги из желчи через поры пузыря при таком способе продолжается в течение 20-40 дней. Целостность оболочки пузыря препятствует развитию в нем микрофлоры и утечке содержимого. Консервацию считают законченной когда содержимое пузыря на ощупь приобретает консистенцию пластилина. Желчному пузырю придается удлиненная и уплощенная каплевидная форма.
Активный метод заготовки
В районах Приморья и Приамурья, где исторически укоренились методы, близкие к требованиям тибетской медицины, чаще применяется активный метод консервации желчи медведя:
В Приамурье и южных районах Якутии консервацию желчных пузырей соболя проводили в основном пассивным способом.
Метод консервации
При необходимости заготовить желчь медведя и кабана для собственных нужд целесообразно, кроме описанных выше методов, использовать и технологию консервации, применяющуюся на заводах медицинской промышленности:
При изготовлении сгущенной желчи она подвергается фильтрации, а затем упариванию в эмалированной или из нержавеющей стали посуде в течение 12-16 часов при температуре 60-70°С. Выпаривание продолжается до десятикратного уменьшения объема массы сырой желчи. Сгущенную таким образом желчь разливают в стерильную посуду.
При хранении в прохладном и защищенном от света месте консервированная и сгущенная желчь сохраняет свои лечебные свойства в течение 2,5-3 лет.
От каких болезней лечит медвежья желчь?
За многие годы экспедиционных работ в различных уголках Сибири и Дальнего Востока были собраны данные об использовании и применении медвежьей желчи охотниками от различных заболеваний. Однако только профессионал ответит Вам на вопрос, как правильно принимать медвежью желчь, какую дозировку выбрать, чтобы не навредить здоровью.
Медвежья желчь для кожи
В отдаленных поселках успешно используют мазь из желчи для :
Для приготовления мази свежий желчный пузырь медведя или кабана до отказа заполняют жиром с околопочечной оболочки. Через сутки при периодическом перемешивании жир полностью растворяется, и получается желтая сметанообразная мазь. Ею тонким слоем аккуратно смазываются поврежденные участки кожи. Хранят мазь в холодном, затемненном месте.
Медвежья желчь для суставов
Большинство охотников-промысловиков страдают в пожилом возрасте от артритов – болезней суставов. Длительные физические перегрузки, переохлаждения, воздействия частых и резких перепадов температуры заканчиваются обычно профессиональными заболеваниями суставов и их деформацией. Врачи предполагают, что это вызывают нейрососудистые нарушения, изменяющие питание и трофику тканей суставов, именно поэтому лечение суставов народными средствами будет особенно актуально.
В это случае 20-30 г. сгущенной медвежьей или кабаньей желчи растворяют в 500 мл. (60 %-ного) спирта. Настойку медвежьей желчи готовят в течение недели при периодическом встряхивании и хранении в темном месте. Применяют ее наружно в виде компрессов, растираний, как обезболивающее и рассасывающее средство. Есть примеры, когда охотники аналогичным способом снимали ревматические боли, облегчали мучения при радикулите и отложении солей в суставах.
Медвежья желчь при заболеваниях ЖКТ
При хроническом гастрите, холецистите используют настойку медвежьей желчи, приготовленную из расчета 5 г. высушенной желчи медведя или кабана на 500 мл. (40 %-ного) спирта. Принимают по чайной (столовой) ложке три раза в день перед едой в течение 2-3 недель.
В низовьях Амура и южных районах Якутии используют для тех же целей замороженную или высушенную желчь соболя, приравнивая по весу 20 желчных пузырей соболя к одному желчному пузырю медведя.
При использовании медвежьей желчи, да и любых лечебных препаратов и средств народной медицины нужно всегда помнить основополагающее правило тибетской и современной медицины – организм каждого человека индивидуален и неповторим, реакция на любые внешние раздражители у каждого своя, собственная. Поэтому всегда необходим самоконтроль за состоянием организма и особенно при лечении.
Медвежья желчь при онкологии
Медвежья желчь быстро и эффективно помогает справится с опухолями, поэтому наряду с прочими компонентами входит в комплекс лечения рака народными средствами. Схема лечения при этом может быть следующая:
В целом, медвежья желчь успешно используется для лечения более чем 100 заболеваний. Более того, она способна помочь даже в таких случаях, когда традиционная медицина буквально поставила крест на пациенте.
Как принимать медвежью желчь?
Существует множество тонкостей применения медвежьей желчи, о которых знает только квалифицированный специалист. Дозировка зависит от веса, роста, возраста человека, вида заболевания:
Категорически запрещается запивать водой или заедать чем-либо сразу после принятия.
Во рту некоторое время будет сохраняться горечь. Не зря придумали поговорку: “Горьким – лечат, сладким – калечат”. Таким образом, одна боль будет “вышибать” другую. В период применения медвежьей желчи крайне не желательно употребление любых спиртных, в т.ч. и пива.
Принимается настойка в течение 1-2 месяцев непрерывно (в зависимости от тяжести заболевания). После чего делается перерыв один месяц, и еще 1-2 месяца – закрепительный курс.
Данная схема особенно эффективна при очень тяжелых онкологических заболеваниях (доброкачественные и злокачественные опухоли), полученной сильной дозе облучения, лучевой болезни, лечении гепатита народными средствами. Рекомендуется так же при слабой эрекции у мужчин и простатитах – в этих случаях за короткое время достигается просто поразительный результат!
Исключительно сильные результаты достигаются при чередовании использования медвежьей желчи и бобровой струи. Они великолепно дополняют друг друга. Превосходные результаты медвежья желчь и бобровая струя показывают при наружном применении – в виде компрессов, примочек (сильные ушибы, гематомы, переломы), способствуют быстрому заживлению ран, сращиванию раздробленных и переломанных костей, при разрывах связок и сухожилий, уменьшению опухолей и гематом.
Каждому пациенту назначается строго индивидуальная дозировка и схема применения. Мы неоднократно встречали людей, которые вследствие неправильного применения медвежьей желчи, передозировки “сжигали” себе желудок, либо получали сильное отравление – поэтому применять желчь необходимо крайне осторожно. В первую очередь, проконсультироваться со специалистами, которые имеют многолетний опыт работы с медвежьей желчью. К сожалению, в России таких специалистов очень мало.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
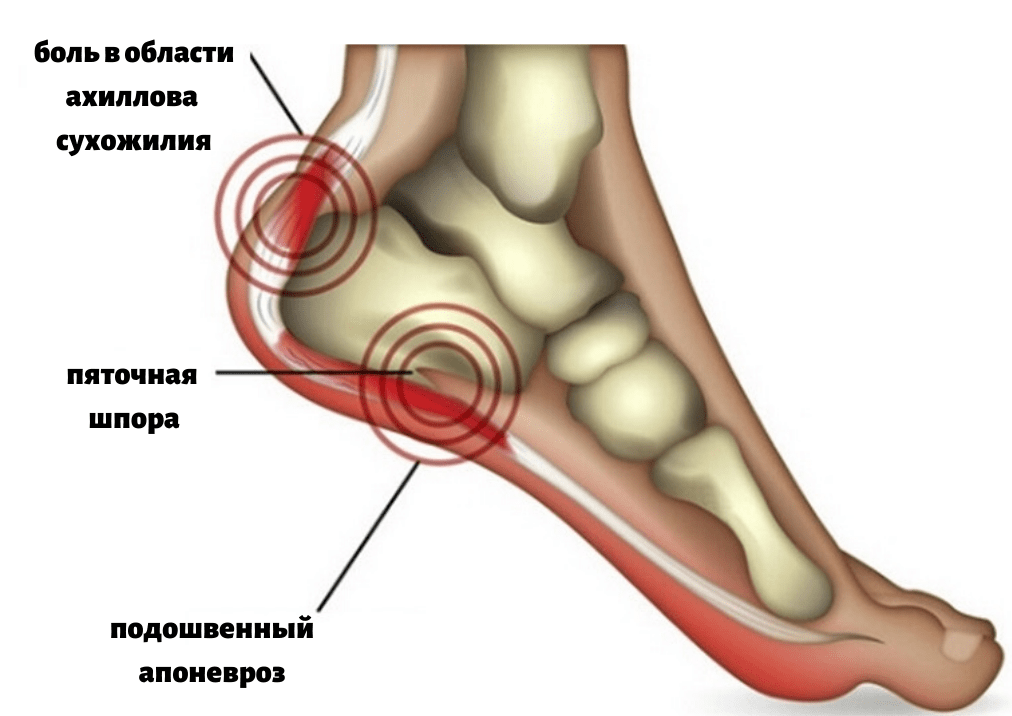
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
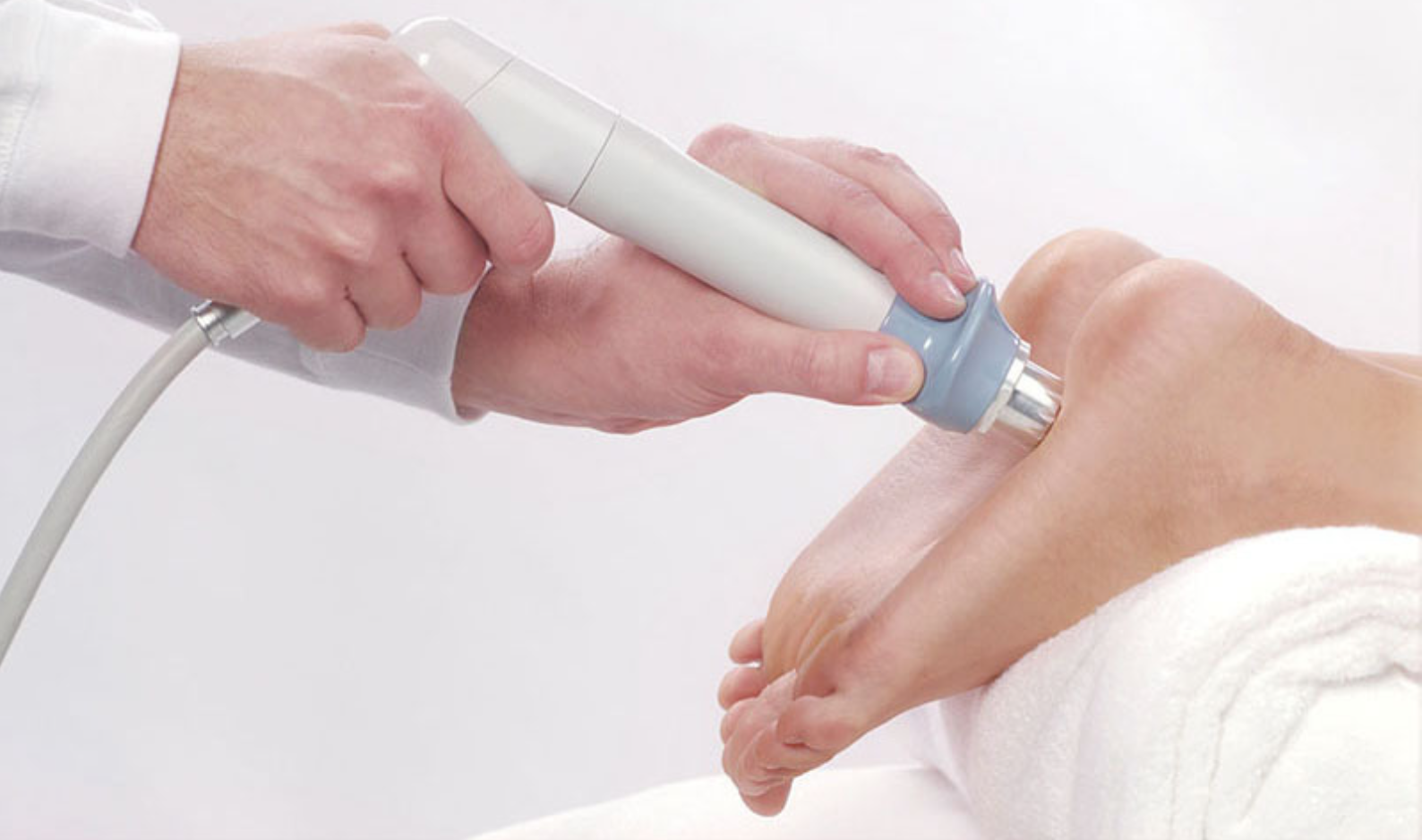
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата: