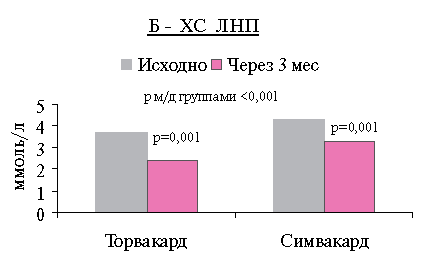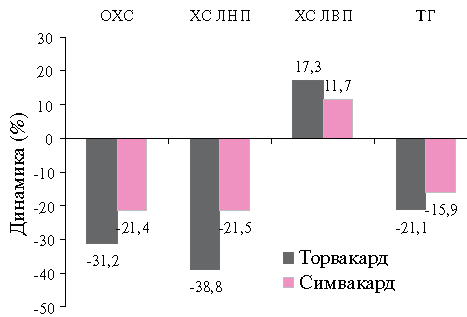Лечение атеросклероза лекарствами
Используйте навигацию по текущей странице
 Причины и развитие атеросклероза
Причины и развитие атеросклероза
При обильном накоплении липидов и кальция происходит нарушение кровообращения в бляшках, омертвение которых обусловливает появление атером-полостей, заполненных распадающимися массами. Стенка артерии в области такой бляшки имеет каменную твердость, легко крошится. Крошкообразные массы отторгаются в просвет сосуда. Попадая с током крови в нижележащие кровеносные сосуды, кусочки раскрошившейся атеросклеротической бляшки могут стать причиной закупорки (эмболии) и привести к тромбозу артерий конечности с развитием гангрены (омертвения). Кроме этого, крупная бляшка приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой ишемии и гангрене.
Медикаментозная терапия может быть направлена на причины болезни (этиотропное лечение), механизмы его развития (патогенетическое лечение), симптомы заболеваний (симптоматическая терапия) и профилактику осложнений. В лечении сосудистых пациентов должна применяться схема, затрагивающая все аспекты заболевания.
Этиотропное и патогенетическое лечение.
Диабетическая макроангиопатия. Помимо терапии статинами, для улучшения состояния сосудистой стенки применяется препарат Vessel Due F, органический глиполисахарид, который способствует восстановлению эндотелия и снижает риск сосудистых тромбозов. Для лечения нейропатии у больных с диабетом используются витамины группы В (мильгамма), тиоктацид.
Препараты улучшающие кровоток и влияющие на коллатеральное кровообращение.
Пентоксифиллин (трентал, вазонит) до сих пор широко используются в отечественной клинической практике, хотя множество исследований показали их небольшую эффективность.
Симптоматическая терапия.
Подразумевает уменьшение симптомов сосудистых заболеваний. Эффективное патогенетическое лечение способствует устранению симптоматики хронической артериальной недостаточности. При критической ишемии важным аспектом лечения является обезболивание. Для этих целей используются ненаркотические анальгетики (кеторол, баралгин, диклофенак). При невралгических болях назначается финлепсин и другие седативные средства. В сложных случаях возможно назначение наркотических анальгетиков (трамадол, промедол, морфин) или эпидуральной продленной анестезии.
Профилактика осложнений.
Основное осложнение, связанное с облитерирующими заболеваниями, это тромбоз артерии с развитием острой ишемии конечности. В настоящее время возможности современной терапии позволяют многократно снизить риск тромбоза. Наиболее эффективны препараты клопидогреля (плавикс, зилт, тромбостоп). Могут использоваться препараты аспирина (тромбоасс, кардиомагнил) в дозе не менее 100 мг в сутки, но они слабее. У пациентов с склонностью к венозным тромбозам и с мерцательной аритмией, для профилактики тромбоэмболии могут использоваться непрямые антикоагулянты (варфарин), прямые ингибиторы тромбина (продакса), низкомолекулярные гепарины (фраксипарин, клексан)

Чем опасен высокий уровень холестерина?
Повышенный уровень холестерина приводит к риску развития ИБС и инфаркта миокарда, ишемического инсульта и гангрены конечностей!
Необходимо снижать концентрацию общего холестерина в крови: снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Малая физическая активность (гиподинамия), избыточное питание и курение оказывают плохое воздействие на уровень холестерина.
Физические упражнения и похудание уменьшают концентрацию холестерина и триглицеридов, тем самым позволяя предотвратить развитие атеросклероза.
Препараты для снижения уровня холестерина
Статины – это группа препаратов предназначенных для снижения снижение уровня холестерина в крови. Действие статинов основано на блокировании образования холестерина в печени, что снижает его уровень в крови, так как весь холестерин в организме вырабатывается именно там, а не поступает с пищей. Тот холестерин, что мы съедаем является только материалом для синтеза собственного.
Назначается пациентам с высоким риском развития инсульта и инфаркта. Прием Розувастатина зависит от уровня липидов в крови и составляет в стандартной дозировке от 5 до 10 мг в день.
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.
Использование аторвастатина и симвастатина в клинической практике у пациентов высокого риска
Государственный научно-исследовательский центр профилактической медицины. Москва, Россия
Atorvastatin and simvastatin in clinical management of high-risk patients
State Research Centre for Preventive Medicine. Moscow, Russia
Цель. Оценить использование среднетерапевтических доз аторвастатина и симвастатина (Торвакарда и Симвакарда) у пациентов высокого риска в условиях обычной медицинской практики.
Материал и методы. В исследовании принимали участие 347 врачей из 30 городов России; включены 1163 пациента высокого риска, которые были рандомизированы в 2 группы: Торвакарда в дозе 20 мг/сут. (n=672) и Симвакарда в дозе 20 мг/сут. (n=491). Все пациенты опрошены по стандартной анкете, регистрировались показатели антропометрии, артериальное давление, частота сердечных сокращений, определялись уровни общего холестерина (ОХС), активность печеночных трансфераз и креатинфосфокиназы как показателей безопасности. Определяли уровни ХС липопротеидов высокой и низкой плотности (ХС ЛВП, ХС ЛНП) и триглицеридов (ТГ). Продолжительность исследования — 3 месяца. Критерием эффективности липид-снижающей терапии считали достижение целевых уровней ХС ЛНП (≤2,5 ммоль/л).
Результаты. Содержание ОХС иХС ЛНП снизилось на 31,2 % и 38,8 %, соответственно, в группе Торвакарда, и на 21,4 % и 21,5 % в группе Симвакарда (p Заключение. Использование уже в начале лечения более высокой дозы Торвакарда (20 мг) было существенно более эффективным для достижения целевых уровней липидов у пациентов высокого риска и не увеличило число нежелательных событий. Практическому врачу необходимо помнить о прямой зависимости между частотой нежелательных событий и дозировкой статинов, следовательно, мониторировать клинические симптомы и лабораторные показатели безопасности.
Ключевые слова: пациенты высокого риска, статины, эффективность лечения, достижение целевых уровней холестерина липопротеинов низкой плотности.
Aim. To assess the use of average therapeutic doses of atorvastatin and simvastatin (Torvacard and Simvacard) in real-world clinical management of high-risk patients.
Material and methods. The study included 347 doctors from 30 Russian cities and 1163 high-risk patients randomised into two groups: Torvacard, 20 mg/day (n=672) and Simvacard, 20 mg/day (n=491). All patients completed a standard questionnaire, underwent anthropometry and measurement of blood pressure, heart rate, total cholesterol (TCH), low and high-density lipoprotein CH (LDL-CH, HDL-CH), triglycerides (TG), as well as liver enzymes and creatine phosphokinase activity as safety markers. The study lasted for 3 months. Lipid-lowering therapy was regarded as effective if target LDL-CH levels (≤2,5 mmol/l) were achieved.
Results. TCH and LDL-CH levels reduced by 31,2% and 38,8%, respectively, in Torvacard group, and by 21,4% and 21,5% in Simvacard group (p Conclusion. Early administration of a higher Torvacard dose (20 mg) was much more effective in achieving target lipid levels in high-risk patients, without increasing adverse event risk. Clinicians should remember about the positive correlation between statin dose and adverse effect risk, monitoring clinical and laboratory safety parameters.
Key words: High-risk patients, statins, therapy effectiveness, achieving target levels of low-density lipoprotein cholesterol.
Во второй половине XX столетия первое место по распространенности и вкладу в смертность заняли хронические неинфекционные заболевания, в особенности, сердечно-сосудистые (ССЗ), обусловленные атеросклерозом, которые становятся важнейшей причиной смертности и инвалидизации [1]. Роль холестерина (ХС) в патогенезе остается неизменной на протяжении многих десятилетий. Важность определения общего ХС (ОХС) доказана во многих эпидемиологических исследованиях [2—5]. Дальнейшее усовершенствование аналитических технологий\, позволило получить данные о взаимосвязи ХС липопротеидов низкой плотности (ХС ЛНП) и ишемической болезни сердца (ИБС) [6]. В крупных, клинических исследованиях было доказано, что снижение повышенного уровня ОХС, в частности ХС ЛНП, уменьшает риск развития ИБС [7—10]. Среди препаратов, снижающих содержание ОХС и ХС ЛНП, лидирующее место без сомнения принадлежит ингибиторам 3-гидрокси-3-метилглутарил-коэнзим А-редуктазы или статинам, которые имеют в настоящее время самую значительную доказательную базу в плане снижения риска ССЗ и их осложнений [11]. Снижение уровней ОХС и ХС ЛНП приводит к сокращению сердечно-сосудистой и общей смертности. В настоящее время в распоряжении врачей имеются убедительные доказательства необходимости назначения статинов не только при ИБС, но больным сахарным диабетом (СД) и другим пациентам с высоким риском сердечно-сосудистых осложнений (ССО) 12.
Вместе с тем, несмотря на убедительные результаты клинических исследований, энтузиазм в использовании больных липид-снижающей терапии не очень велик. Это, по-видимому, связано с недостаточным пониманием необходимости применения гиполипидемических препаратов, включая лечение ИБС. Следует отметить, что статины если и назначают, то зачастую в низких, недостаточно эффективных дозах. По-прежнему существует боязнь нежелательных эффектов, несмотря на то, что хорошая переносимость статинов показана во всех клинических исследованиях.
Целью настоящего исследования является сравнительная оценка использования среднетерапевтических доз аторвастатина и симвастатина у пациентов высокого риска в условиях обычной медицинской практики.
Материал и методы
В исследовании принимали участие 347 врачей из 30 городов России; были включены 1163 пациента высокого риска ССО. Критерями включения в исследование служили — наличие у пациента ИБС или ее эквивалентов: СД и/или атеросклероза другой локализации, а также наличие суммарного сердечно-сосудистого риска по шкале SCORE (Systematic coronary risk evaluation) > 5.
В исследование не включали больных, имевших в анамнезе острый инфаркт миокарда или инсульт, перенесенные менее чем за 6 месяцев (мес.) до начала исследования, тяжелые сопутствующие заболевания, включая тяжелую сердечную недостаточность (СН), повышение активности печеночных ферментов — аланинтрансферазы и аспартаттрансферазы (АЛТ, АСТ) более чем в 2 раза по сравнению с нормальными значениями и повышение креатинфосфокиназы (КФК) более чем в 5 раз.
Таким образом, критерии включения и исключения соответствовали общепринятым при назначении статинов.
Дизайн исследования: открытое, рандомизированное. Всем пациентам исходно проводили опрос по стандартной анкете, регистрировали показатели антропометрии, артериальное давление (АД), частоту сердечных сокращений (ЧСС). Перед началом и в конце исследования определялись уровни ОХС, ХС ЛНП, ХС липопротеидов высокой плотности (ЛВП), триглицеридов (ТГ), а также активность АСТ, АЛТ, КФК как показателей безопасности. Продолжительность исследования составила 3 месяца (мес.).
Пациенты после рандомизации были разделены на две группы: принимающие аторвастатин (Торвакард) в дозе 20 мг/сут. и использующие симвастатин (Симвакард) в дозе 20 мг/сут., на фоне сопутствующей терапии. Оба препарата производятся компанией ЗЕНТИВА, Чешская Республика.
Таблица 1
Характеристика пациентов после рандомизации (M±m)
Примечание: САД — систолическое АД; ДАД — диастолическое АД; ИМТ — индекс массы тела.
Таблица 2
Частота показателей сердечно-сосудистого риска у пациентов в зависимости от назначенной терапии (%)
Критерием эффективности липид-снижающей терапии служило достижение целевых уровней ХС ЛНП в соответствии с современными Российскими рекомендациями по диагностике и коррекции нарушений липидного обмена 2007г.
Результаты и обсуждение
В группу Торвакарда (аторвастатина) были рандомизированы 672 пациента, в группу Симвакарда (симвастатина) — 491 пациент. Мужчины и женщины составили в группе Торвакарда, 58,1%и41,9% соответственно, в группе Симвакарда — 57,5 % и 42,5 %, соответственно. Средний возраст пациентов был практически идентичен и составил 60,2 лет в группе Торвакарда и 60,3 лет — в группе Симвакарда.
Обе группы пациентов по всем показателям, учитываемым в исследовании, между собой статистически не различались, что свидетельствует о хорошей сбалансированности групп, говоря иными словами — грамотно проведенной рандомизации (таблица 1). Важно подчеркнуть, что исследование проводилось силами практических врачей. Не секрет, что в реальной клинической практике бывает достаточно сложно получить удовлетворительную рандомизацию, и поэтому в других работах сравниваемые группы зачастую не сбалансированы, что умаляет полученные результаты.
По факторам риска (ФР) и наличию ССЗ сравниваемые группы пациентов также были сопоставимы (таблица 2). Диагноз ИБС был поставлен у 75 % больных в каждой группе, каждый пятый участник исследования имел СД и почти каждый четвертый — атеросклероз другой локализации.
Несмотря на наличие серьезных ССЗ, каждый пятый пациент высокого риска курит. Следует отметить, что артериальная гипертония (АГ) имела место у > 80 % пациентов высокого риска. К сожалению, это еще раз демонстрирует, что АГ является одним из самых распространенных ФР в российской популяции [16] и самым распространенным заболеванием в реальной практике [17].
Отмечается, что 27,9 % пациентов получали те или иные статины до включения в исследование, из них контролировали уровни ХС ЛНП только 12,8 %. Эти пациенты были исключены из последующего анализа.
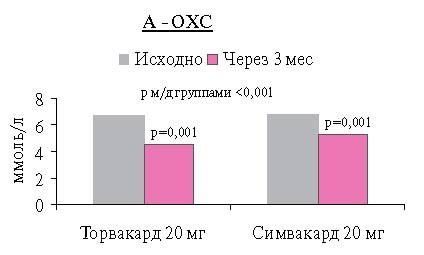
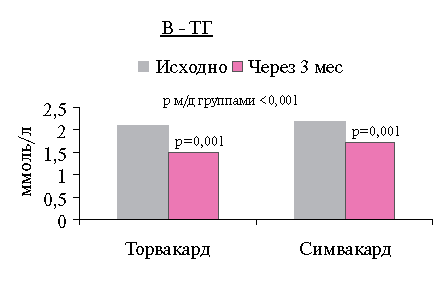
При анализе динамики параметров липидного обмена через 3 мес. лечения статинами наблюдалось достоверное снижение уровней ОХС, ХС ЛНП, ТГ и некоторое повышение ХС ЛВП по сравнению с исходными, в обеих сравниваемых группах (рисунок 1: А, Б, В).
К концу исследования в группе Торвакарда уровень ОХС снизился на 31,2 % (2,2 ммоль/л) от исходного, в группе Симвакарда — на21,4%(1,5 ммоль/л) (р=0,001).
Отмечено снижение среднего уровня ХС ЛНП на 38,8 % (1,4 ммоль/л) в группе Торвакарда и на 21,5 % (1,1 ммоль/л) в группе Симвакарда (р=0,001).
Показатели ОХС, ХС ЛНП, ТГ статистически значимо отличаются от исходных (р=0,001), и различия между группами Торвакарда и Симвакарда достоверны (р
Рис. 1 Динамика уровней ОХС (А), ХС ЛНП (Б) и ТГ (b) до и после терапии.
Таблица 3
Динамика показателей АЛТ, АСТ, КФК
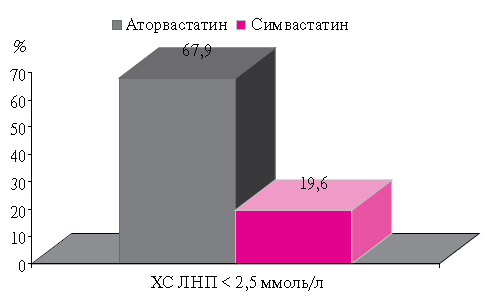
Терапия Торвакардом привела к увеличению ХС ЛВП на 17,3 % (0,09 ммоль/л), а Симвакардом — на 11,7 % (0,07 ммоль/л). Оба показателя статистически значимо отличаются от исходных (p Эффективность терапии статинами оценивалась и по такому показателю как процент достижения целевого уровня ХС ЛНП. В качестве критериев эффективности в этом исследовании были выбраны значения для ХС ЛНП Оказалось, что в группе Торвакарда в дозе 20 мг/ сут., через 3 мес. терапии целевых уровней ХС ЛНП достигли 67,9 %, тогда как среди пациентов, принимавших Симвакард в аналогичной дозе, таких оказалось 19,6 % (рисунок 3); иными словами, Торвакард оказался существенно эффективнее. Безусловно, подобный результат, в известной степени, ожидали. При сравнении эффективности различных статинов было показано, что аторвастатин более существенно снижает содержание ОХС и ХС ЛВП, чем симвастатин в аналогичных дозах [18]. Аналогичные результаты были получены в краткосрочном исследовании, проведенном в отделе профилактической фармакологии ГНИЦ ПМ [19].
Динамика показателей АЛТ, АСТ и КФК, являющихся биохимическими гарантами безопасности терапии статинами, представлена в таблице 3. Клинически незначимое повышение уровней печеночных ферментов, которое наблюдалось при приеме изучаемых препаратов, между группами статистически не различалось.
В то же время под влиянием Симвакарда КФК повышался более значительно, чем под влиянием Торвакарда (4,65 Е/л vs 2,98 Е/л).
На фоне приема Торвакарда у 4 пациентов появилась тошнота, 3 — жаловались на головную боль и головокружение, 2 — на боли в животе, 1 — на слабость. У 5 пациентов НПР связаны с приемом Торвакарда, у 3 — связь расценена, как маловероятная, и у 2 больных связь с препаратом не установлена. Большинству пациентов (6 из 10) не потребовалось дополнительного вмешательства, 4 лечились симптоматически.
Прием Симвакарда вызвал боли в животе у 5 пациентов, тошнота отмечена у 3. Все случаи были расценены, как связанные с приемом препарата. В то же время, 5 пациентов не нуждались в дополнительной терапии, 3 — принимали симптоматическое лечение. Отмеченные НПР как в группе Торвакарда, так и в группе Симвакарда не привели к отмене препарата.
Изменения гемодинамических параметров в ходе исследования отсутствовали. Необходимо подчеркнуть, что одной из важнейших задач исследования было показать, что назначение более высоких доз статина уже в начале терапии больным высокого риска не только оправдано, но и безопасно.
Клинические исследования, в которых жестко контролируется достижение целевых значений ХС ЛНП, демонстрируют убедительные результаты в снижении риска ССО у пациентов высокого риска. Но в реальной клинической практике только незначительная часть больных с ИБС получают статины достигают целевых значений липидного профиля еще меньший процент, что связано с недостаточной приверженностью лечению и назначением статинов в низких дозах.
Рис. 2 Изменение показателей липидного обмена под влиянием терапии в конце исследования (Δ%).
Рис. 3 Достижение целевого уровня ХС ЛНП под влиянием терапии.
Настоящее исследование относится к числу наиболее приближенных к реальной практике. Использование рандомизации и хорошая сбалансированность групп делает полученные результаты надежными и убедительными. Использование уже в начале лечения более высокой дозы Торвакарда (20 мг/сут.) было существенно более эффективным для достижения целевых уровней липидов у пациентов высокого риска и безопасным, что, собственно, и является целью липид-снижающей терапии.
 Причины и развитие атеросклероза
Причины и развитие атеросклероза