Чем отличается кислородный аппарат от ИВЛ?
Кислородная терапия может потребоваться пациенту с хроническими болезнями легких, такими как ХОБЛ, бронхиальная астма, пневмосклероз, дыхательная недостаточность. Также она назначается при тяжелых сердечно-сосудистых болезнях, мышечных и неврологических нарушениях, когда самостоятельное дыхание затруднено.
Для оксигенотерапии используются разные приборы, суть которых — повысить поступление кислорода в легкие и, соответственно, в кровь, чтобы все системы организма могли нормально функционировать. Давайте разберемся в чем разница между кислородным аппаратом и ИВЛ — основными приборами для дополнительной подачи кислорода пациентам.
Что такое кислородный аппарат?
Прибор представляет собой концентратор: он пропускает воздух через особые фильтры, которые задерживают молекулы азота и пропускают молекулы кислорода. На выходе получается более концентрированная кислородная смесь, которую пациент вдыхает с помощью маски. Бывают кислородные аппараты стационарные, которые работают от сети, и портативные, имеющие аккумулятор для автономного функционирования.
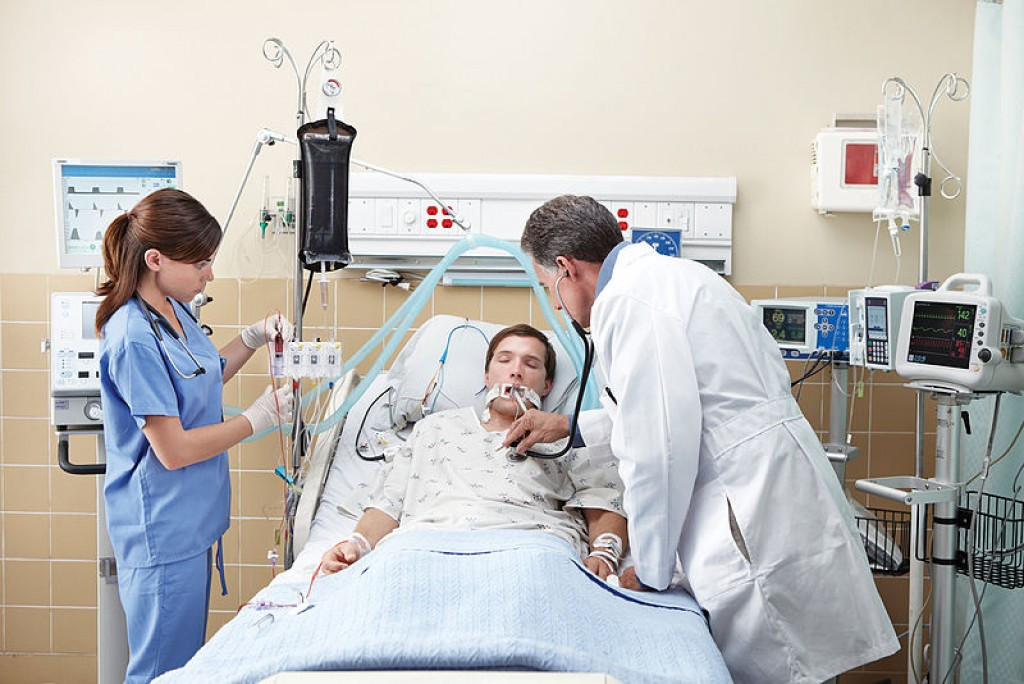
Искусственная вентиляция легких (ИВЛ) — процесс принудительного введения кислорода в дыхательные пути и удаления из них углекислого газа. В этом случае дыхание не подчиняется контролю пациента: все показатели зависят от индивидуальных настроек, выбранных врачами реанимационного отделения.
ИВЛ-аппараты используются для людей, которые находятся в тяжелом состоянии, не могут дышать самостоятельно. Такая терапия показана при тотальном поражении легких, острой сердечной недостаточности, нервно-мышечных патологиях. Для обеспечения дыхания пациенту вставляют в горло специальную трубку для подачи кислорода или используют маску (по возможности).
Кислородная терапия отличается от ИВЛ тем, что в первом случае пациент дышит самостоятельно, а во втором — работу органов дыхания берет на себя аппарат для искусственной вентиляции легких.
Если вам требуется прибор для домашней оксигенотерапии в нетяжелых случаях, ответ однозначен — только кислородный концентратор. После инструкции медработника пациент или его близкие могут самостоятельно включать аппарат при необходимости.
В условиях больницы или оборудованного стационара на дому врачи могут выбирать: кислородный аппарат или ИВЛ. Доктора назначают оптимальный режим оксигенотерапии с учетом степени дыхательных нарушений, общего состояния пациента, прогноза болезни и других факторов.
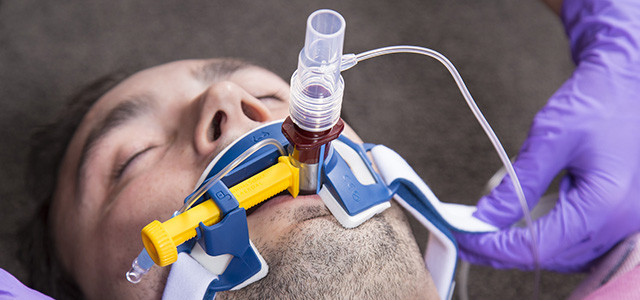
Искусственная вентиляция легких: маска вместо трубки
Те, кто видел американский сериал «Скорая помощь», наверное, помнят, как врач, склонившись над больным, командует: «Интубируем» – и вставляет в горло лежащему без сознания человеку трубочку, через которую в легкие начинает подаваться воздух. Это и есть искусственная вентиляция легких, или ИВЛ, – лечебный прием, который помогает человеку дышать, тем самым нередко спасая ему жизнь. Но, согласитесь, что лежать с трубкой в горле не слишком комфортно. Конечно, если это необходимо, то можно вытерпеть несколько часов. А что если таким образом приходится существовать дни и даже месяцы? Но ученые нашли замену трубке, и теперь больному просто надевают на лицо специальную маску. Подробнее о способах ИВЛ и о новом оборудовании для этой процедуры рассказывает главный врач и генеральный директор АМК Ефим Яковлевич Данилевич.
Необходимость в искусственной вентиляции легких может возникнуть при целом ряде тяжелых состояний. Например, пациент под действием наркоза во время операции не может дышать самостоятельно или человек находится в сознании, но у него снижена концентрация кислорода в крови, и чтобы поддержать ее на нужном уровне, требуются чрезвычайно большие усилия организма. А человек так слаб, что сил у него на это не хватает.
Самый распространенный способ искусственной вентиляции легких на сегодняшний день – использование специальной трубки. Она вставляется в трахею, и через нее в легкие аппаратом ИВЛ нагнетается воздух. Таким образом осуществляется газообмен по схеме вдох-выдох, в результате которого в легкие поступает кислород и из них выводится углекислый газ. Этот способ надежен, но, как и у всякого метода, у него есть свои недостатки. Основной из них заключается в следующем. В момент естественного вдоха в грудной клетке за счет ее расширения создается отрицательное по отношению к атмосферному давление, и воздух затягивается в легкие. А когда проводится традиционная вентиляция легких с помощью трубки и воздух под давлением аппаратом нагнетается в легкие, там создается высокое давление. То есть движение происходит в обратную сторону. При коротких сроках вентиляции – в течение нескольких часов или даже суток – это не приводит к негативным последствиям. Главная цель – заместить функцию дыхания – достигнута, и отрицательные моменты по сравнению с ней несущественны.
Однако есть заболевания, при которых нарушается работа самих легких, например тяжелая форма пневмонии, хронический обструктивный бронхит, бронхиальная астма. И тогда требуется длительно, например в течение месяца, искусственно поддерживать легочную систему. Вот в этих случаях негативные моменты принудительной вентиляции легких через трубку становятся решающими – легкие могут повреждаться.
Мировая медицина давно искала способы, как уменьшить эти негативные последствия. В результате были созданы очень дорогие аппараты ИВЛ, которые не просто нагнетают воздух в легкие, а пытаются «поймать» даже малейшие попытки самого человека вдохнуть и в этот момент помогают ему это сделать. Это позволяет снизить риск повреждения легких и проводить вентиляцию достаточно долго со значительно лучшими результатами, чем при простом способе ИВЛ.
В нашей клинике есть как простой аппарат ИВЛ, так и очень дорогой, который позволяет проводить искусственную вентиляцию легких в течение длительного времени. Наш успешный рекорд – 42 дня полной искусственной вентиляции легких, после чего пациент был выписан из клиники. Но даже с таким дорогостоящим аппаратом приходится вставлять в трахею больного трубку. Чтобы избежать этого, мы приобрели еще один ультрасовременный аппарат Ventilogic plus LS (LS значит life support, то есть поддержка жизни) для инвазивной и неинвазивной вентиляции легких. Этот аппарат обладает широкими возможностями, он безопасен, удобен в использовании и обеспечивает комфортную терапию для пациента.
В ряде случаев, особенно при тяжелых пневмониях, хроническом обструктивном бронхите с помощью Ventilogic plus можно лечить больного, не переводя его на полную искусственную вентиляцию легких и, что особенно важно, не вводя трубку в трахею. Вместо трубки на лицо пациента очень плотно надевается маска. Аппарат ловит момент, когда человек пытается сам хоть чуть-чуть вдохнуть и помогает ему сделать этот вдох.
Маска приносит неудобство только первые несколько минут. Потом, когда кислород начинает поступать в легкие, человеку становится значительно лучше и он привыкает к ней, чего не скажешь о трубке. Если пациента, находящегося в ясном сознании, переводят на искусственную вентиляцию легких и вводят в трахею трубку, она раздражает корень языка, вызывает кашель. Это очень мучительно, и при адаптации к трубке приходится почти всегда прибегать к седативным препаратам. Маска намного комфортнее.
Но сразу хочу подчеркнуть, что наш новый аппарат не может заменить другие аппараты, о которых мы говорили.
На сегодняшний момент в нашей клинике есть линейка аппаратов ИВЛ, и каждый из них имеет свои показания. Если операция длится 2–3 часа, лучшим вариантом будет простой аппарат ИВЛ, главные преимущества которого надежность и безотказность. Если пациент выходит из тяжелейшего состояния, ему необходима длительная вентиляция легких и трубку в трахею вставили, когда человек еще был без сознания, то используется дорогой аппарат, специально разработанный для длительной ИВЛ с введением трубки в трахею. А когда пациент находится в сознании, ему тяжело дышать, но полного перехода на искусственную вентиляцию легких не требуется, что бывает, например, при тяжелых пневмониях, рационально использовать новый ультрасовременный аппарат Ventilogic plus. В нашей клинике с его помощью уже пролечились несколько пациентов, и врачи отмечают эффективность и удобство этого метода.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.
Все о масках для неинвазивной вентиляции легких (НИВЛ)
О том, какие бывают маски для НИВЛ, как подобрать подходящую, как избежать пролежней на лице от маски и других проблем — рассказывает заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи №3, врач анестезиолог-реаниматолог, врач-реабилитолог ГБУЗ «Московский многопрофильный центр паллиативной помощи» ДЗМ Варвара Брусницына.
Виды масок
«Мне так не хочется ночью спать в маске для плавания», — говорит мне моя пациентка. «Почему же, они бывают разные», — отвечаю я. «А, ну, конечно. Разного цвета?» — смеется она. Вот так комично зачастую выглядит беседа с пациентом, которому предстоит выбрать маску для неинвазивной вентиляции легких. Выбор маски крайне важен, потому что с правильно подобранной, подходящей маской гораздо проще придерживаться назначенной СPAP-терапии.
Так как же выбрать маску для НИВЛ? Будем разбираться.
Итак, поговорим сначала о видах масок.
по типу прилегания к лицу
по наличию отверстия для выдоха:
по наличию лобного упора маски:
По наличию порта для подачи кислорода:
Размер: как подобрать?
Чтобы подобрать маску, нужно знать ее размер. Обычно производители предоставляют лекало, приложив которое к лицу, можно определить, какой размер вам подойдет. Но если лекала нет, можно ориентироваться на усредненные значения.
Для определения размера ротоносовых масок необходимо измерить расстояние от переносицы до точки, которая находится посередине между нижней губой и кончиком подбородка. Если это расстояние менее 9 см, то вам подойдет маска размера S, если примерно 10 см, то — М, а если 11 см и больше, то — L. Есть также маски размера XL — для крупных лиц.
Для носовых масок нужно измерять расстояние между крыльями носа (под носом): если оно 23-37 мм, то размер S, если 30-45 мм, то — M, и если 45-55 мм, то — L.
Для подбора полнолицевой маски необходимо измерить линейкой расстояние от верхней части брови до выступающей части подбородка: маска будет иметь размер S, если ее высота — от 95 до 108 мм, размер М, если высота — от 108 до 121 мм и размер L, если высота — от 121 до 134 мм.
Есть так называемые универсальные маски. Универсальным в них является размер каркаса. А вот воздушная подушка, то есть силиконовая часть, доступна в четырех размерах: S,M, L и детский. Такие маски подойдут, например, тем пациентам, которые в силу своего заболевания могут сильно потерять в весе за год, из-за чего изменится и лицо, и может потребоваться маска меньшего размера. В этом случае не нужно покупать новую маску, достаточно просто заменить ее силиконовую часть.
Типы масок: подробнее
Носовая маска
Носовая маска, как можно догадаться из названия, надевается на нос. Выполнена она обычно в виде чаши округлой формы или пиалы и прилегает к коже вокруг носа. Выбор размера мы обсудили выше. Среди носовых масок тоже есть универсальные, не имеющие размера: «подушечка» такой маски, облегая нос пациента при первом надевании, как бы подстраивается под любую форму и размер носа пациента. Это достигается нанесением жидкого силиконового каучука на поверхность «подушечки».
В чем же преимущество носовой маски? Многим пациентам, которые дышат именно носом, она пришлась по душе. Они отмечают, что привыкание к ней проходит быстрее, чем к ротоносовоей маске, и что подача воздуха ощущается как более плавная. Одна из наших пациенток с ХОБЛ перепробовала разные виды масок, но остановилась именно на носовой: «Как будто я дышу сама, но чуть более интенсивно». К тому же в такой маске можно разговаривать. Да и риск формирования пролежней меньше.
Носовая маска подойдет при синдроме обструктивного апноэ сна, о котором я упоминала в статье про НИВЛ. И когда у пациента уже есть ротоносовая маска и он находится на НИВЛ более 12 часов подряд, носовая маска может служить временной заменой ротоносовой.
Еще раз подчеркну, что используется она только в случае сохраненного носового дыхания. Если пациент страдает синуситом — попросту говоря, отеком слизистой носовых пазух — или у него имеются анатомические особенности носовых ходов, искривление носовой перегородки, носовая маска ему не подойдет.
Пациент в такой маске должен дышать носом, а не ртом. Иначе воздух, подаваемый аппаратом под давлением, просто будет выходить через открытый рот, не поступая в дыхательные пути. Конечно, существуют ремни для подбородка, которые удерживают рот и челюсть закрытыми, но их использование часто причиняет дискомфорт пациенту.
Канюльная маска
Что такое канюльная маска? Канюли для СИПАП, также называемые назальные кушионы, являются самыми маленькими по размеру СИПАП-масками. Канюли вставляются в ноздри (а не надеваются на нос) и лежат над верхней губой. Два валика (или подушечки) маски плотно прилегают к вашему носу, поставляя давление более направленным способом, в отличии от носовых СИПАП-масок. Они удобны в использовании для пациентов, которые носят очки, читают. Так же, как и носовые маски, канюли функционируют только при дыхании через нос.
Ввиду плотного прилегания к ноздрям и фиксации они позволяют пациенту, например, спать на животе. Кроме того, у пациентов-мужчин с бородой такая маска обеспечивает лучшую герметичность.
С психологической точки зрения использование канюльной маски может даваться человеку легче. У нас был один пациент с БАС, у которого даже использование носовой маски вызывало тревогу. Была ли это клаустрофобия или нет, не совсем понятно, однако именно назальные канюли решили эту проблему.
Но минусы у канюльной маски тоже есть. Канюли могут вызывать дискомфорт и даже болезненность в ноздрях, чаще провоцируют сухость в носу, а, кроме того, если пациенту назначена терапия с высоким давлением подачи воздуха, может возникать утечка. Это происходит по следующей причине. Представьте себе два сосуда с водой, на дне каждого — отверстие, через которое вода выливается. В одном сосуде это отверстие совсем узкое, а в другом — широкое. И если будете доливать воду в оба сосуда, то, когда вода дойдет до краев, произойдет следующее: сосуд с широким отверстием на дне не будет переполняться, и вода через край не перельется, потому что такой же объем воды, как тот, который вы доливаете сверху, будет уходить через широкое отверстие на дне. А вот со вторым сосудом будет иначе. Вода не будет успевать уходить через узкое отверстие на дне, и в скором времени она польется через край. Так же происходит и с канюльными масками, если их приходится использовать при высоких показателях давления. Только сосуды — это наши ноздри, а вода — это воздух, подаваемый аппаратом. Если повысить давление в настройках, это значит, что объем воздуха, подаваемого аппаратом, будет увеличиваться и просто не будет успевать полностью проходить через узкие ноздри, а часть воздуха будет выходить по пути наименьшего сопротивления — мимо ноздрей в атмосферу.
Ротоносовые маски
Ротоносовые маски (Full Face) покрывают поверхность лица от нижней губы до переносицы, то есть покрывают и нос, и рот. Многие пациенты считают такую маску удобной ввиду того, что она позволяет им дышать через рот без уменьшения давления, поставляемого через маску. Что это значит? Например, при использовании носовой маски воздух поступает через довольно узкие пространства — носовые ходы, а когда пациенту нужны высокие цифры лечебного давления, воздух проходит через них с усилием, что неприятно для пациента. В то время как рот — более широкое пространство, поэтому прохождение воздуха под таким же высоким лечебным давлением через рот дискомфорта не доставляет.
Для пациентов, страдающих из-за сухости во рту, такие маски будут наилучшим вариантом, потому что увлажненный воздух будет поступать и через рот, и через нос. Кроме того, частые риниты или анатомические изменения носовой полости, искривления носовой перегородки не являются противопоказанием для использования ротоносовой маски в отличие, например, от маски носовой.
Если пациент привык дышать через рот, такая маска также будет хорошим вариантом. Ротоносовые маски хорошо подходят людям с клаустрофобией, так как они прилегают к лицу только снаружи, в отличие от назальных кушионов или назальных СИПАП-масок, которые касаются верхней губы и переносицы или вставляются непосредственно в ноздри.
Однако при использовании ротоносовых масок труднее добиться герметизации, потому что из-за большой поверхности соприкосновения с лицом может возникать утечка воздуха. А утечка воздуха из верхней части маски вызывает сухость и раздражение глаз у некоторых людей.
Еще одним недостатком ротоносовых масок является то, что они затрудняют сон на боку или на животе, затрудняют чтение, просмотр телевизора и ношение очков.
Полнолицевая маска
Полнолицевая маска (Total Face) — это маска на все лицо. Она довольно редко используется на первых этапах подбора, чаще всего это вариант выбора, например, при выраженном пролежневом процессе на переносице или других частях лица, вызванном прилеганием ротоносовой маски.
Однако к полнолицевой маске труднее привыкнуть, поскольку при ее использовании все лицо находится как бы в замкнутом пространстве. Но у нее много преимуществ.
Благодаря минимальной зоне контакта маски с кожей реже образуются пролежни. Людям, страдающим клаустрофобией, она вполне подойдет, потому что не закрывает им обзор. Пластик, из которого выполнена такая маска, абсолютно прозрачен, а значит, в ней можно читать (только — без очков), смотреть телевизор.
Иногда пациенты сталкиваются с запотеванием внутренней поверхности маски. В таком случае можно протереть внутреннюю поверхность специальным раствором от запотевания очков.
Еще одно преимущество полнолицевой маски — в том, что в ней утечка воздуха при ее использовании минимальна, причем не за счет сильного натяжения ремешков, а за счет того, что мягкая силиконовая прокладка обеспечивает быстрое, равномерное и комфортное прилегание маски к лицу.
Большая площадь поверхности выравнивает давление в маске и минимизирует раздражение глаз.
Вентилируемая и невентилируемая маска
Продолжим разбор типов масок согласно классификации. Что такое вентилируемая и невентилируемая маска?
Большинство масок для НИВЛ — вентилируемые, то есть имеют так называемый клапан выдоха, отверстие в маске, через которое осуществляется выдох. Но есть и невентилируемые маски, без клапана выдоха, и выдох в них осуществляется через специальное отверстие в контуре.
Другими словами, сама маска, как мы говорили выше, подбирается по размеру, а насадка, которая присоединяется одним концом к маске, а другим — к контуру, бывает либо с клапаном, либо без.
Один из производителей немецких масок выпускает отдельные насадки с клапаном или без него — таким образом, покупатель не переплачивает.
Под вентилируемую и невентилируемую маску подбираются и разные контуры. Все зависит от того, какую именно маску вам посоветует лечащий врач.
Маски с дополнительным портом
Маски с дополнительным портом (дополнительным отверстием) нужны, например, для подсоединения кислорода, Например, при ХОБЛ тяжелой степени зачастую требуется подача дополнительного кислорода, а значит, нужна именно такая маска.
Маски с лобным упором
Материал маски
Еще один вопрос, который стоит затронуть — это материал, из которого изготовлена маска. Сама маска пластиковая (поликарбонатная), а прилегающая к лицу часть («подушечка»), как правило, силиконовая, но многие производители модифицируют прилегающую к лицу накладку. Например, как мы уже говорили выше, есть носовые маски, на подушечку которых нанесен жидкий силиконовый каучук. Есть маски, подушечка которых наполнена гелем для более мягкого прилегания.
У нас была пациентка с выраженной кахексией — подкожного жира у нее не было вовсе — поэтому силиконовая подушечка, придавливая кожу к лицевым костям, вызывала у нее крайне болезненные ощущения. Тогда мы предложили ей маску с гелевой подушечкой. Конечно, это не решило проблему целиком, потому что прилегание маски к коже неизбежно, но болезненность прошла.
Ремешки, которые фиксируют маску к лицу, также могут быть разными: сделанными из мягкого материала или жесткого, с фиксацией заклепкой, застежкой-липучкой, пряжкой, магнитной застежкой и др. — как кому удобно. Но в случае, если маска оборудована магнитными застежками, нужно придерживаться особых указаний при ее использовании. Такая маска должна находиться на расстоянии не менее 50 мм от любого активного медицинского имплантата, например, электрокардиостимулятора или дефибриллятора. Использование масок с магнитными компонентами противопоказано пациентам с внутричерепной металлической гемостатической клипсой для лечения аневризмы сосудов головного мозга, а также пациентам с металлическим инородным телом в одном или обоих глазах (после травматических повреждений глаз).
Проблемы и осложнения при использовании маски
Рассмотрим самые частые проблемы, связанные с использовании маски, с которыми сталкиваются пациенты на НИВЛ.
Во-первых, это вероятность появления красных пятен на коже в области прилегания маски к лицу. В этом случае вначале нужно проверить, а не туго ли она затянута. Если не удалось решить проблему, ослабив ремешки маски, то можно использовать дополнительные гелевые накладки на силиконовую часть маски, мягкие пластыри на кожу в области прилегания маски или лобного упора к лицу. На лице под маской может быть раздражение кожи, воспалительные элементы из-за пренебрежения правилами гигиены.
Во-вторых, при длительном использовании носовых канюль, как мы уже и говорили выше, могут образовываться ранки в носу в месте прилегания силиконовых канюль к носовой полости. В некоторых случаях нужно время для того, чтобы кожа уплотнилась в ответ на воздействие чужеродного объекта, создающего давление на нее — как, например, бывает у людей, которые часто занимаются с гантелями: кожа у основания пальцев у них становится более жесткой, утолщается. Но если спустя время ранки в носу все равно образуются, нужно заменить канюльную маску на носовую или ротоносовую и использовать их попеременно. Причем в то время, пока ноздри отдыхают от канюльной маски, можно смазывать ранки ранозаживляющими, противовоспалительными мазями.
В-третьих, сжатый воздух, даже увлажненный, может сушить слизистые оболочки. Даже если аппарат оснащен увлажнителем, люди с чувствительной слизистой носа (например, с аллергическими ринитами, с хроническими заболеваниями носовых пазух) могут чувствовать сухость. В аппаратах НИВЛ, как правило, есть возможность настроить силу увлажнения воздушной смеси, и эта опция доступна в меню пациента. Кроме того, можно применять дополнительное орошение слизистой носа солевыми растворами для промывания носа, которые можно найти в аптеке.
В-четвертых, довольно распространенная проблема — возникновение головной боли после ночи, проведенной на НИВЛ.
Если вы просыпаетесь с головной болью после использования маски для CPAP-терапии, причин может быть две: либо чрезмерно высокое давление воздуха, либо проблемы с пазухами носа, такие как, например, хронический воспалительный процесс в них.
Необходимо обратиться к вашему лечащему врачу. Проблемы с пазухами носа также могут проявляться головной болью, отдающей в область за ушами, за скулами или в области лба или глаз. Иногда головные боли бывают вызваны инфекцией носовой полости наподобие синусита. Боль может также быть вызвана заложенностью носа или перепадом давления, который проявляется как боль, или сухостью пазух от воздуха, проходящего под давлением.
И, наконец, многие пациенты жалуются на шум при работе аппарата НИВЛ. Он возникает из-за того, что воздух выходит из клапана выдоха. Этот шум, особенно в первое время использования аппарата, мешает пациентам засыпать. А одна из наших пациенток заявила, что ее кот совершенно не боится самого аппарата, однако перестал спать у нее в ногах, потому что пугается именно этого шума. Казалось бы, комичная ситуация, но — не для пациентки: для нее кот был не просто другом, но еще «грелкой для ног». Производители и эту проблему пытаются решить, дорабатывая отверстия клапана, уменьшая их и закрывая специальной пластиной. В результате через эти отверстия выходит точно такое же количество воздуха, но — гораздо тише.