Лечение атеросклероза лекарствами
Используйте навигацию по текущей странице
 Причины и развитие атеросклероза
Причины и развитие атеросклероза
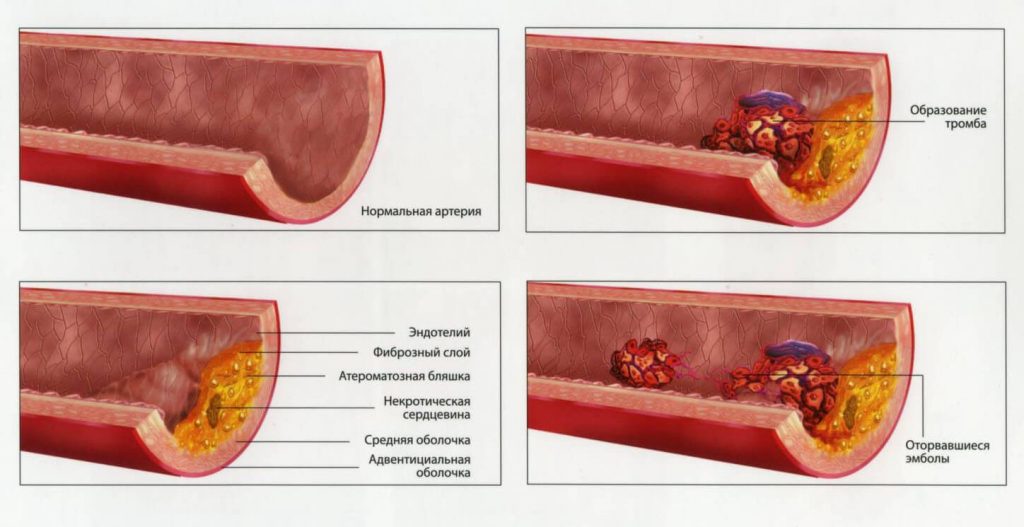
При обильном накоплении липидов и кальция происходит нарушение кровообращения в бляшках, омертвение которых обусловливает появление атером-полостей, заполненных распадающимися массами. Стенка артерии в области такой бляшки имеет каменную твердость, легко крошится. Крошкообразные массы отторгаются в просвет сосуда. Попадая с током крови в нижележащие кровеносные сосуды, кусочки раскрошившейся атеросклеротической бляшки могут стать причиной закупорки (эмболии) и привести к тромбозу артерий конечности с развитием гангрены (омертвения). Кроме этого, крупная бляшка приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой ишемии и гангрене.
Медикаментозная терапия может быть направлена на причины болезни (этиотропное лечение), механизмы его развития (патогенетическое лечение), симптомы заболеваний (симптоматическая терапия) и профилактику осложнений. В лечении сосудистых пациентов должна применяться схема, затрагивающая все аспекты заболевания.
Этиотропное и патогенетическое лечение.
Диабетическая макроангиопатия. Помимо терапии статинами, для улучшения состояния сосудистой стенки применяется препарат Vessel Due F, органический глиполисахарид, который способствует восстановлению эндотелия и снижает риск сосудистых тромбозов. Для лечения нейропатии у больных с диабетом используются витамины группы В (мильгамма), тиоктацид.
Препараты улучшающие кровоток и влияющие на коллатеральное кровообращение.
Пентоксифиллин (трентал, вазонит) до сих пор широко используются в отечественной клинической практике, хотя множество исследований показали их небольшую эффективность.
Симптоматическая терапия.
Подразумевает уменьшение симптомов сосудистых заболеваний. Эффективное патогенетическое лечение способствует устранению симптоматики хронической артериальной недостаточности. При критической ишемии важным аспектом лечения является обезболивание. Для этих целей используются ненаркотические анальгетики (кеторол, баралгин, диклофенак). При невралгических болях назначается финлепсин и другие седативные средства. В сложных случаях возможно назначение наркотических анальгетиков (трамадол, промедол, морфин) или эпидуральной продленной анестезии.
Профилактика осложнений.
Основное осложнение, связанное с облитерирующими заболеваниями, это тромбоз артерии с развитием острой ишемии конечности. В настоящее время возможности современной терапии позволяют многократно снизить риск тромбоза. Наиболее эффективны препараты клопидогреля (плавикс, зилт, тромбостоп). Могут использоваться препараты аспирина (тромбоасс, кардиомагнил) в дозе не менее 100 мг в сутки, но они слабее. У пациентов с склонностью к венозным тромбозам и с мерцательной аритмией, для профилактики тромбоэмболии могут использоваться непрямые антикоагулянты (варфарин), прямые ингибиторы тромбина (продакса), низкомолекулярные гепарины (фраксипарин, клексан)

Чем опасен высокий уровень холестерина?
Повышенный уровень холестерина приводит к риску развития ИБС и инфаркта миокарда, ишемического инсульта и гангрены конечностей!
Необходимо снижать концентрацию общего холестерина в крови: снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Малая физическая активность (гиподинамия), избыточное питание и курение оказывают плохое воздействие на уровень холестерина.
Физические упражнения и похудание уменьшают концентрацию холестерина и триглицеридов, тем самым позволяя предотвратить развитие атеросклероза.
Препараты для снижения уровня холестерина
Статины – это группа препаратов предназначенных для снижения снижение уровня холестерина в крови. Действие статинов основано на блокировании образования холестерина в печени, что снижает его уровень в крови, так как весь холестерин в организме вырабатывается именно там, а не поступает с пищей. Тот холестерин, что мы съедаем является только материалом для синтеза собственного.
Назначается пациентам с высоким риском развития инсульта и инфаркта. Прием Розувастатина зависит от уровня липидов в крови и составляет в стандартной дозировке от 5 до 10 мг в день.
Подсказки фармацевту: ЛС при атеросклерозе
Гиполипидемические препараты: механизм действия, побочные эффекты и особенности приема
Атеросклероз, в основе которого лежит комплекс сложных нарушений метаболизма липидов, — один из важнейших факторов риска развития сосудистых катастроф. Тесно связанная с ним гиперхолестеринемия выявляется более чем у 60 % госпитализированных пациентов в возрасте 30–69 лет [1]. Поэтому препараты, способствующие нормализации липидных параметров, пользуются в аптеках стабильным спросом. По всей вероятности, он будет только расти: ведь средний возраст населения России растет и число больных сердечно-сосудистыми заболеваниями увеличивается. И чтобы качественно проводить фармконсультирование, первостольникам важно помнить, как работают гиполипидемические ЛС, какие побочные эффекты они проявляют и о чем необходимо предупредить клиента с соответствующим рецептом.
Начало начал: классификация гиполипидемических средств
В первую очередь вспомним, какие гиполипидемические средства есть в настоящее время в ассортименте аптек.
Таблица 1: Гиполипидемические ЛС
| Средства, понижающие содержание в крови преимущественно холестерина (ЛПНП) | ||
| Ингибиторы синтеза холестерина (ингибиторы 3-гидрокси-3-метилглутаргил коэнзим А-редуктазы, или статины) | аторвастатин, ловастатин, питавастатин, правастатин, розувастатин, симвастатин, флувастатин | |
| Ингибиторы всасывания холестерина из кишечника | эзетимиб | |
| Средства, понижающие содержание в крови преимущественно триглицеридов | Производные фиброевой кислоты, или фибраты | гемфиброзил фенофибрат |
| Препараты, снижающие холестерин в крови (ЛПНП) и триглицеридов (ЛПОНП) | Кислота никотиновая | |
Гиполипидемические препараты нормализуют липидный профиль за счет реализации различных механизмов. Среди них [1, 2]:
Рассмотрим подробнее, как работают представители различных подгрупп гиполипидемических препаратов и какие особенности они имеют.
Фармакология статинов
Статины — препараты первой линии для лечения гиперлипидемии, которые выделяются самой высокой липолитической активностью среди всех подгрупп гиполипидемических препаратов [3, 4]. Первые представители статинов были получены из плесневых культур. Речь идет о ловастатине — он был выделен в 1980 году из содержащегося в почве плесневого грибка Aspergillus terreus. В клинической практике ловастатин начал применяться в 1987 году, положив начало эре самых мощных гиполипидемических средств [5].
Последующие ЛС этой подгруппы имеют полусинтетическое (симвастатин, правастатин) и синтетическое происхождение (флувастатин, аторвастатин, розувастатин).
Механизм действия статинов
Статины снижают синтез холестерина и липопротеинов очень низкой плотности (ЛПОНП) в печени за счет угнетения активности ключевого фермента, участвующего в раннем этапе синтеза холестерина (ГМГ-КоА-редуктазы, — прим. ред.). В результате происходит цепочка изменений [3]:
Важно отметить, что гиполипидемический эффект при приеме статинов проявляется быстро, приблизительно в течение недели после начала терапии.
Кроме того, для статинов характерны нелипидные плейотропные эффекты, среди которых следует выделить:
Статины также оказывают профилактическое действие в отношении сердечно-сосудистых заболеваний. Доказано, что они снижают риск смертности от больших сердечно-сосудистых событий (инфаркт миокарда, инсульт) и развития сердечно-сосудистых заболеваний [4]. Результаты Кокрановского обзора свидетельствуют, что статины снижают риск повторного инсульта [4].
К статинам (как, впрочем, и к гиполипидемическим препаратам других подгрупп) не развивается устойчивость.
Безопасность статинов при беременности не изучалась, поэтому женщинам репродуктивного возраста во время лечения важно использовать эффективную контрацепцию. При лактации статины также противопоказаны [5].
Побочные эффекты
Как правило, статины хорошо переносятся, однако негативные реакции при их приеме возможны. Среди самых распространенных — диспепсические явления (тошнота, рвота, боль в животе, диарея, снижение аппетита), неврологические (головокружение, раздражительность). На фоне приема статинов может ощущаться мышечная боль и ассоциированная с ней мышечная слабость: они возникают у 10 % пациентов [4].
Редким серьезным побочным эффектом статинов является разрушение мышечной ткани — рабдомиолиз. Он проявляется при комбинации неблагоприятных факторов, например, приеме статинов на фоне применения иммунодепрессантов [4].
О чем предупредить клиента?
Статины быстро оказывают гиполипидемическое действие, однако, даже если анализы демонстрируют нормализацию уровня липидов, отменять препараты без рекомендации врача нельзя. При их отмене уровень липидов часто вновь повышается. Препараты применяют длительно, иногда пожизненно.
Препараты, ингибирующие всасывание холестерина в кишечнике
Первым и пока единственным лекарством этой подгруппы стал эзетимиб. Он работает в основном в ворсинчатом эпителии щеточной каймы тонкой кишки.
Механизм действия основан на ингибировании транспортера холестерина в энтероцитах кишечника. Это обеспечивает снижение всасывания холестерина примерно на 50 %. Также уменьшается уровень ЛПНП и ЛПОНП на 20–25 % и незначительно повышается содержание ЛПВП.
Максимальное действие препарата развивается через две недели. При монотерапии в стандартной дозе 10 мг в сутки эзетимиб обеспечивает снижение концентрации ЛПНП не более чем на 17–18 %, поэтому чаще его применяют в комбинации со статинами [3].
Побочные эффекты
Обычно, эзетимиб хорошо переносится. В редких случаях он может вызывать изменение уровня ферментов печени, а также боли в спине, артралгию, слабость [1, 3].
О чем предупредить клиента?
Если доктор выписал комбинацию эзетимиба и статинов, важно придерживаться рекомендаций и принимать оба препарата, чтобы достичь оптимального гиполипидемического эффекта.
Фибраты
Фибраты — первые эффективные гипотриглицеридемические препараты, которые начали использовать для лечения атеросклероза. Выделяют два поколения этой подгруппы: к первому относится клофибрат, который в настоящее время не зарегистрирован из‑за низкого профиля безопасности. Появились данные, что на фоне продолжительного применения клофибрата увеличивается смертность, не связанная с сердечно-сосудистыми заболеваниями, а также повышается риск развития опухолей пищеварительного тракта и печени [1].
Сегодня применяются только фибраты второго поколения, имеющие благоприятный профиль безопасности: фенофибрат, безафибрат, ципрофибрат и гемфиброзил.
По эффективности все фибраты второго поколения сходны, а вот по фармакокинетике препараты различаются. Наиболее длительно действует фенофибрат (20–25 часов) и ципрофибрат (более 48 часов) [1]. При этом максимальный клинический эффект развивается только спустя несколько недель применения. Так, для гемфиброзила этот показатель составляет не менее 4 недель.
Механизм действия фибратов до сих пор остается не до конца ясным [5]. Исследования последних лет свидетельствуют, что многие их эффекты связаны со взаимодействием с рецепторами, активируемыми пероксисомными пролифераторами (PPAR). Они играют существенную роль в регуляции транскрипции генов. Фибраты связываются с PPAR, которые экспрессируются в первую очередь в печени и бурой жировой ткани, и, предположительно, за счет PPAR-опосредованной стимуляции окисления жирных кислот, обеспечивают [4]:
На фоне приема фибратов также уплотняются атеросклеротические бляшки в стенке сосудов, что приводит к увеличению их просвета. Кроме того, препараты этой группы оказывают антиагрегантное действие.
Фибраты назначаются длительно, как правило, на протяжении нескольких лет.
Побочные эффекты
Нежелательные реакции при приеме фибратов развиваются в 2–15 % случаев. Чаще всего возникают диспепсические расстройства — тошнота, диарея; кожные реакции (сыпь). Реже появляются сонливость, нарушение оттока желчи, миозит.
О чем предупредить клиента?
Фибраты лучше применять утром во время еды, поскольку синтез липопротеидов, богатых триглицеридами, интенсивнее происходит именно в утренние часы.
Производные никотиновой кислоты
Ниацин, или никотиновая кислота при атеросклерозе, — один из самых «заслуженных» препаратов, который используется для лечения гиперлипидемии с 1955 года [6]. Она действует только после превращения в организме в никотинамид и последующего связывания с коэнзимами кодегидразой I и кодегидрозой II, которые переносят водород.
Отличительные действия никотиновой кислоты по сравнению с другими гиполипидемическими препаратами — способность выраженно повышать уровень ЛПВП, а также вазодилатирующий эффект.
Гиполипидемическое действие ниацина требует более высоких доз, чем необходимо для проявления витаминного эффекта. В среднем доза никотиновой кислоты как гиполипидемического средства в 100 раз выше, чем в качестве витамина [1].
Механизм действия основан на ингибировании липолиза триглицеридов в жировой ткани. Ниацин уменьшает синтез ЛПОНП, снижает уровень общего холестерина, ЛПНП, триглицеридов и повышает содержание ЛПВП на 15–30 %. Препарат также обладает антиатерогенными свойствами [5].
Наряду с гиполипидемическим эффектом никотиновая кислота расширяет мелкие сосуды (в том числе сосуды головного мозга), улучшает микроциркуляцию, оказывает слабое антикоагулянтное действие.
Уровень триглицеридов начинает падать уже через 1–4 дня после начала приема никотиновой кислоты, в то время как содержание холестерина падает на 5–7 день использования препарата.
Побочные эффекты
Наряду с довольно мощными гиполипидемическими свойствами ниацин выделяется плохой переносимостью. До 40 % пациентов отказываются от ее приема из‑за побочных эффектов [6]. Одним из побочных эффектов, связанных с низким комплаенсом, является ощущение жара и приливов, обусловленное выбросом простагландинов. Этот эффект может быть снижен за счет постепенного титрования дозы и назначения ацетилсалициловой кислоты в дозе 250 мг за полчаса до приема никотиновой кислоты.
На фоне применения высоких доз никотиновой кислоты (как правило, составляющих 2–6 г в сутки) возможно появление кожного зуда и диспепсии — рвоты, диареи. Существует риск образования пептической язвы желудка, нарушения функции печени, повышения уровня глюкозы и мочевой кислоты в крови. Из-за возможного развития гиперурикемии никотиновая кислота противопоказана при подагре. Ее также не рекомендуется применять при сахарном диабете и метаболическом синдроме [1, 3].
Ввиду не лучшей переносимости никотиновой кислоты были синтезированы ее производные, имеющие более высокий профиль безопасности. Одним из самых назначаемых стал ксантинола никотинат.
О чем предупредить клиента?
Ниацин за счет вазодилатирующего действия может потенцировать эффект гипотензивных препаратов и приводить к внезапному снижению артериального давления, поэтому использовать ее на фоне антигипертензивной терапии нужно осторожно, после консультации с врачом [7].
Никотиновую кислоту рекомендуют принимать во время еды.
Комбинированная гиполипидемическая терапия
В некоторых случаях врачи назначают комбинацию гиполипидемических препаратов с различным механизмом действия. Самое распространенное показание — тяжелая гиперлипидемия. Чаще всего фибраты применяют в сочетании со статинами. Никотиновую кислоту с другими гиперлипидемическими средствами комбинируют очень осторожно, под контролем врача [6].
При неэффективности двухкомпонентной схемы лечения могут применяться сразу три препарата, например, статины, ингибиторы всасывания холестерина и никотиновая кислота [3].
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Атеросклероз — препараты,средства,таблетки и лекарственные средства для лечения сосудов
Атеросклероз — поражение стенок крупных и средних сосудов, которое сопровождается накоплением липидов, разрастанием фиброзных волокон, нарушением гемодинамики. Заболевание становится основой для развития ишемической болезни сердца, инсульта. Диагностика патологии заключается в определении уровня липидов в крови, УЗИ сердечно-сосудистой системы, ангиографии. Терапия включает прием медикаментов и хирургическое вмешательство, если традиционное лечение не дало результатов.
Атеросклероз: причины болезни
Выделяют 3 группы факторов, влияющих на развитие заболевания:
К первым относятся пол, возраст и наследственность пациента. Риск атеросклероза повышается у людей после 40-50 лет. У мужчин этот процесс начинается раньше, хотя к 55 годам количество заболевших среди обоих полов одинаковое, что объясняется снижением выработки эстрогенов у женщин. Атеросклероз чаще диагностируется у пациентов, родственники которых тоже страдали от этой болезни.
К устранимым относятся факторы, которые человек сам может убрать из жизни (курение, малоподвижный образ жизни, неправильное питание). При курении никотиновые смолы негативно влияют на состояние сосудов. Атеросклероз развивается быстрее, если человек употребляет много жирной пищи. При гиподинамии также происходит нарушение обмена веществ и кровотока.
К потенциально устранимым относят изменения жирового обмена, гипертонию, инфекционные заболевания и интоксикацию. Если исключить перечисленные факторы, можно замедлить развитие патологии и предотвратить ее последствия.
Симптомы атеросклероза
При атеросклерозе сосуды внутри покрываются жировым налетом. Постепенно он уплотняется, и сосудистые стенки уже не могут расширяться и сжиматься. Иногда липиды образуют внутри сосуда бляшки, в результате чего просвет сужается, нарушается кровообращение.
Накопление липидов происходит годами незаметно для самого больного. Выделяют бессимптомный период течения болезни, когда пациент даже не догадывается о ее существовании.
Первые признаки возникают, когда просвет сосуда сужается на 50% и более. Далее в течении заболевания выделяют 3 стадии:
Клинические проявления зависят от локализации заболевания. Атеросклероз брюшной аорты дает о себе знать метеоризмом, болями в животе, запорами, онемением конечностей.
При поражении грудной аорты беспокоят жгучие боли за грудиной, которые иррадиируют в шею, руки. Если нарушается кровообращение в мозге, изменяется психическое состояние пациента. При поражении сосудов конечностей возникает онемение, зябкость.
Атеросклероз нижних конечностей
При атеросклерозе нижних конечностей поражаются бедренная, подколенная и большеберцовая артерии. На первом этапе развития патологии больной не ощущает никаких симптомов. Позднее возникает бледность или синюшность кожного покрова ног, снижение температуры, судороги. У пациента развивается хромота, расслаиваются ногти, на пятках и пальцах появляются язвы.
Возможны и другие симптомы:
Сначала симптомы проявляются только на одной конечности. Если патология приобретет симметричность, это признак, что поражены обе артерии.
Атеросклероз сосудов сердца
При атеросклеротической болезни сердца происходит сужение просвета аорты и коронарных сосудов, ограничивается приток крови к органу. Если своевременно не диагностировать заболевание, возможны серьезные осложнения, среди которых ишемическая болезнь сердца, инфаркт миокарда, аневризма. В самом тяжелом случае наступает летальный исход.
Главный фактор развития патологии — повышенный уровень холестерина. Нередко заболевание развивается у людей с избыточной массой тела, нарушением обмена веществ, при обилии животных жиров в питании. В группу риска также входят люди с низкой двигательной активностью, зависимостью от никотина, гипертонией, в возрасте после 45 лет.
Если нарушено кровоснабжение и функционирование сердца, пациент ощущает боль в груди с левой стороны. Неприятные ощущения усиливаются при нагрузке
Атеросклеротическая болезнь сердца проявляется также одышкой, головокружением, чувством тревоги, иногда потерей сознания.
Стадии развития болезни

В патогенезе атеросклероза выделяют 3 стадии. Системное поражение артерий происходит на фоне изменений белкового и липидного обмена.
Первая
На начальной стадии формируется жировое пятно. На участках разветвления сосудов на стенках появляются микротрещины, возникает локальное замедление кровообращения. Стенки сосудов отекают, становятся рыхлыми, но благодаря защитным механизмам организму пока удается растворять липиды.
Когда эти ресурсы истощаются, формируются сложные соединения из липидов и белков. Они откладываются на внутренней поверхности сосудистых стенок.
Вторая
В участках липидных отложений начинает разрастаться соединительная ткань: формируется атеросклеротическая бляшка. На ранней стадии образования она имеет полужидкую форму и подвергается растворению.
Но на этом этапе также существует опасность. Из-за рыхлой структуры бляшки могут растекаться и закупоривать артерии. Сосудистые стенки теряют эластичность, изъязвляются, что ведет к формированию тромбов.
Третья
Бляшка уплотняется, в ней скапливаются соли кальция. Постепенно она разрастается, сужая артериальный просвет. Нарушается кровоснабжение органа, который питает артерия. При закупорке просвета сосуда тромбом или продуктами распада бляшки развивается инфаркт или гангрена.
Лечение атеросклероза
При подозрении на атеросклероз показана консультация кардиолога. На аортографии выявляются признаки кальциноза, удлинения и уплотнения аорты. Коронарография позволяет оценить состояние коронарных артерий. При нарушении кровообращения в других артериях прибегают к ангиографии (контрастному исследованию сосудов). Атеросклероз нижних конечностей диагностируют с помощью реовазографии.
Медикаментозное
Применение препаратов при атеросклерозе сосудов может быть показано на ранней стадии. К наиболее часто назначаемым относятся следующие группы лекарств:
Если лечение атеросклероза препаратами не дает эффективных результатов, прибегают к хирургическому вмешательству.
Хирургическое
Эндартерэктомия — операция, при которой бляшка иссекается вместе с частью внутренней сосудистой стенки. Вмешательство показано при артериальных окклюзиях размером 7-9 см. Для врача и пациента это возможность восстановить кровоток в дистальных отделах конечностей.
При атеросклерозе сердечных сосудов и угрозе инфаркта проводится коронарное шунтирование. Суть оперативного вмешательства заключается в создании обходного пути для кровотока с помощью шунтов, которые фиксируются к аорте и пораженному сосуду.
Стентирование
Операция представляет собой расширение просвета сосуда с помощью баллонной ангиопластики и последующей установкой стента. Хирургическое вмешательство эффективно при локальной окклюзии.
Через прокол в бедренной или подмышечной артерии вводится катетер, раздуваемый под воздействием воздуха. Он расширяет просвет сосуда. Затем в пораженный участок имплантируется стент, представляющий собой сетчатую трубку. В дальнейшем она поддерживает проходимость артерии. Вся операция проводится под рентгеновским контролем.
Диета при атеросклерозе
При нарушении липидного обмена необходимо насыщать меню овощами, фруктами, отрубями, которые способствуют очищению сосудов. В рацион обязательно включаются продукты, оказывающие антисклеротическое действие:
По химическому составу пища должна распределяться следующим образом: 100 г белков, 80 г жиров (30% из них растительные), 400 г углеводов (из них на быстрые приходится только 40 г).
Максимальная калорийность дневного рациона не должна превышать 2500 ккал. Если у больного лишний вес, этот объем ограничивается 1800 ккал. Количество соли уменьшается до 3 г в сутки. Из способов приготовления пищи отдают предпочтение варке, тушению, запеканию.
Профилактика атеросклероза
Чтобы предупредить заболевание, нужно исключить факторы, способствующие его развитию:
Атеросклероз — заболевание, которое может повлечь за собой серьезные осложнения и летальный исход. Правильное питание и соблюдение мер профилактики помогут предотвратить эту опасную патологию.
Остались вопросы по атеросклерозу?
Бесплатная консультация специалистов AngioClinic
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Добавить комментарий Отменить ответ
Блог МЦ Аист
Мединиский центр «Аист» представляет вам статьи, в которых вы можете найти необходимую вам информацию о историях болезней или информацию о способах лечения, а так же свежие новости в медицинской среде
 Причины и развитие атеросклероза
Причины и развитие атеросклероза

