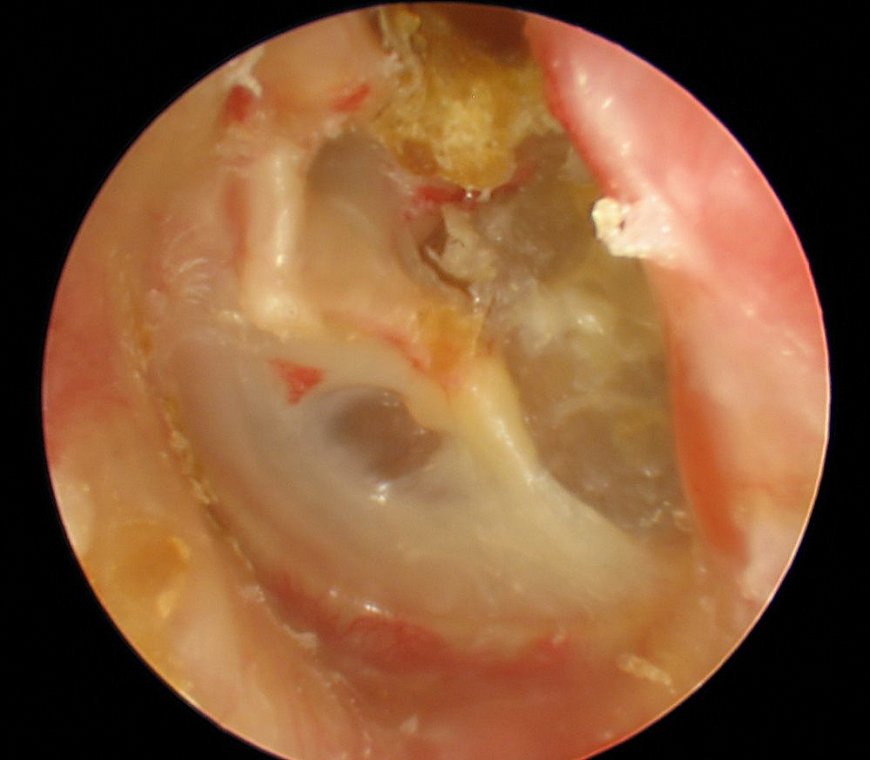
Лечение тубоотита
Тубоотит — воспалительное поражение среднего уха и слуховой трубы, вызывающее катаральный средний отит. Заболевание также носит названия евстахиит, туботимпанит и сальпингоотит.
4.14 (Проголосовало: 21)
Тубоотит — воспалительное поражение среднего уха и слуховой трубы, вызывающее катаральный средний отит. Заболевание также носит названия: евстахиит, туботимпанит, сальпингоотит. Тубоотит чреват серьезными осложнениями – развитием экссудативного, адгезивного, гнойного среднего отита, кондуктивной тугоухости или абсолютной потерей слуха. Важно начать профессиональное и индивидуально подобранное лечение на начальных стадиях заболевания. Поэтому при первых признаках воспаления среднего уха обращайтесь к отоларингологу.
Физиология процесса возникновения тубоотита
Среднее ухо расположено в височной кости, между наружным слуховым проходом и внутренним его отделом. Оно имеет две функциональных составляющих — барабанную полость и слуховую (евстахиеву) трубу. Слуховая труба соединяет барабанную полость с носоглоткой, уравновешивает давление в полостях среднего уха, участвует в работе всей слуховой системы. Она имеет маленький диаметр — примерно 2 мм. При инфицировании организма слизистая среднего уха воспаляется, просвет слуховой трубы уменьшается. В результате нарушаются процессы вентиляции – воздух затрудненно проходит в барабанную полость или не поступает вообще. Из-за длительного отсутствия воздухообмена и нарушения естественной дренажной функции слуховой трубы (естественный секрет, выделяемый железами слизистой оболочки среднего уха, в норме эвакуируется в носоглотку через слуховую трубу) возникает застой жидкости в среднем ухе, который нарушает нормальную работу слуховой системы и опасен риском развития инфекционного процесса в барабанной полости.
Причины тубоотита
Спровоцировать патологию также могут:
Общие симптомы тубоотита у взрослых
Существует острая (до месяца) и хроническая (3-6 месяцев и более) форма тубоотита. При любой форме состояние человека в целом стабильное, этой болезни не свойственны сильная боль и высокая температура. Поэтому формы тубоотита принципиально различаются только продолжительностью своего развития. Подъем температуры свидетельствует о начале гнойного процесса и развитии осложнения заболевания. Рекомендуется начинать лечение воспаления ещё в острой форме, так как хроническая форма тяжелее поддается терапии.
Эти неприятные проявления могут наблюдаться в одном ухе или в обоих сразу.
Есть специфическая форма тубоотита – аэроотит, развивающаяся из-за резких перепадов атмосферного давления (например, при частых полетах на самолетах). Именно при этой форме заболевания характерна боль в ухе, а также ощущение давления и распирания.
Как проявляется тубоотит у детей?
Дети имеют больше риска заболеть тубоотитом, так как их слуховые ходы короче, чем у взрослых, и инфекции проникают внутрь среднего уха легче.
Симптомы тубоотита у новорожденных:
У детей постарше, которые могут идентифицировать свое состояние, можно спросить об их ощущениях. В таком случае на тубоотит указывают те же симптомы, что и у взрослых.
Как выявляют тубоотит?
Врач-отоларинголог ставит диагноз острого или хронического воспаления слуховой трубы на основании:
Лечение тубоотита
Лечение тубоотита может проводиться дома – на начальных стадиях, или в стационаре – при прогрессировании или угрозе осложнений. При своевременной диагностике и правильном лечении острый тубоотит проходит в течение 1-2 недель. Хронический тип болезни лечится дольше.
Терапия предполагает комбинированный подход и ставит следующие задачи:
Медикаментозное лечение тубоотита проводится с помощью:
Местное лечение включает в себя:
Хороший эффект дают физиопроцедуры:
Хирургическое вмешательство возможно в следующих случаях:
Лечение тубоотита в «Клинике уха, горла и носа»
В нашей клинике работают высококвалифицированные врачи-отоларингологи, использующие для диагностики и лечения лор-заболеваний новое медицинское оборудование и свой многолетний опыт. У нас вас ждет внимательный, бережный и профессиональный подход.
Записывайтесь на прием по контактному номеру телефона при первых же симптомах тубоотита – и вы быстро избавитесь от недомогания, а также получите всеобъемлющие профилактические рекомендации.
Хронический тубоотит: причины возникновения, симптомы, медицинская помощь
Хронический тубоотит – это воспаление слуховых труб, приводящее к нарушению её дренажной и вентиляционной функций. При этом в барабанной полости развивается воспаление слизистой оболочки, обусловленное попаданием скопившегося экссудата, проходящего через слуховую трубу в полость среднего уха.
Причины возникновения и течение болезни
Причина этого заболевания до конца не выяснена, но есть предположение, что его вызывают гиповирулентные возбудители или вирусы. Очень важно учитывать, насколько слизистая оболочка барабанной полости предрасположена к воспалительным изменениям, аллергическим отекам, гиперсекреции. Все вышеперечисленные факторы могут встречаться в различных вариантах и комбинациях и определять клиническое течение этой болезни. Основным симптомом хронического тубоотита является дисфункция слуховой трубы.
Для этого заболевания характерно некоторое утолщение слизистой оболочки слуховой трубы, а в некоторых случаях наблюдается её сужение рубцового характера. Вследствие заболевания барабанная перепонка становится значительно тоньше, возможен анкилоз (неподвижность) слуховых косточек, образуются рубцы, спайки и тяжи. Затем в слизистом слое барабанной перепонки наблюдается отложение солей и формируется мирингосклероз (известковые бляшки).
Хронический тубоотит состоит из трёх стадий, каждая из которых обуславливает своё состояние слизистой оболочки барабанной полости и разную гистологическую картину.
На первой стадии содержимое барабанной полости представляет собой транссудат с некоторой примесью слизи, наблюдается пролиферация (разрастание) покровного эпителия, увеличивается число слизистых желез и бокаловидных клеток.
На второй стадии практически вся поверхность слизистой оболочки барабанной полости продуцирует (вырабатывает) слизь, которая в совокупности с продуктами клеточного распада приводит к возникновению «клейкого уха».
На третьей стадии количество слизи снижается, а уже скопившейся к этому времени экссудат становится очень вязким, в результате чего создаются благоприятные условия для спаечного процесса, который и становится причиной рубцовой облитерации (закрытия) барабанной полости.
При хроническом тубоотите из-за значительного истончения барабанной перепонки наблюдается её перерастяжение. В итоге барабанная перепонка становится очень тонкой и дряблой, так что даже кажется, что её нет вовсе, и только при продувании слуховой трубы она частично возвращается в просвет наружного слухового прохода.
Продолжительное нарушение проходимости слуховой трубы приводит к развитию в барабанной полости спаечного процесса.
Клиническая картина
Интересно, что пациенты при этом заболевании как правило болевых ощущений не испытывают, но жалуются на периодически возникающую или постоянную заложенность уха, надоедливый шум в ушах, а в некоторых случаях ощущение переливания или перекатывания жидкости. При проведении отоскопии, отомикроскопии, или видеомикроскопии хорошо видно, что барабанная перепонка втянутая и имеет мутный оттенок. Довольно часто видны известковые бляшки, которые просвечивают сквозь фиброзный и эпидермальный слои барабанной перепонки (что подтверждает мирингосклероз). При идиопатическом гематотимпануме, который является разновидностью экссудативного отита, барабанная перепонка имеет синий цвет. При хроническом тубоотите отмечается кондуктивный характер снижения слуха, обусловленный непроходимостью слуховых труб. Но при этом нарушений вестибулярного аппарата не наблюдается. Достаточно часто при рецидивирующем тубоотите происходит рубцовая облитерация барабанной полости, что означает полную неподвижность слуховых косточек и барабанной перепонки, которые оказываются припаянными к медиальной стенке.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Диагностика
Хронический тубоотит имеет ряд характерных признаков. При проведении отоскопии наблюдается втяжение барабанной перепонки и исчезновение светового конуса. За прозрачной перепонкой наблюдается скопление жидкости, в некоторых случаях в виде мениска. Эта жидкость иногда содержит пузырьки воздуха и имеет желтовато-синюшный цвет. На аудиограмме наблюдается картина кондуктивной тугоухости.
Лечение
Процесс лечения включает в себя следующие значимые этапы:
Для консервативного лечения применяют антибиотики, сосудосуживающие, а также гипонсибилизирующие средства, протеолитические ферменты, пневмомассаж барабанных перепонок, продувание слуховых труб, аэрозольетерапию с помощью эластического катетера, катетеризацию слуховых труб, лазеротерапию, ультрафиолетовое облучение, сеансы виброакустической терапии.
Прогноз
Во многом зависит от стадии заболевания и правильности назначенного лечения.
Евстахиит (тубоотит)
Евстахиева труба – канал в среднем ухе человека, соединяющий носоглотку и барабанную полость. В норме он:
При нарушении одной или всех функций возникает евстахиит (другие названия туботимпанит, тубоотит, сальпингоотит) – воспалительный процесс, поражающий слизистую оболочку слухового канала и часто перерастающий в средний отит.
Причины
Одно- или двусторонний евстахиит — следствие низкого воздухообмена в барабанной полости, вызванной определенными факторами. Это:
Патологии строения, новообразования:
Резкие смены давления:
Аллергические реакции с постоянным воспалением слизистых (последствием вазомоторного ринита становится аллергический евстахеит).
Вне зависимости от причины, механизм возникновения заболевания один:
Сколько лечится евстахиит? Процесс чаще протекает в острой форме и проходит за неделю, но без должного внимания способен стать хроническим. Чтобы как можно скорее справиться с недугом, важно вовремя обратиться к отоларингологу для диагностики и лечения.
Симптомы евстахиита
При заболевании чаще поражается одна сторона и развивается лево- или правосторонний евстахиит, но могут инфицироваться оба слуховых канала. Тубоотит редко дает высокую температуру и сильное ухудшение самочувствия, основные жалобы связаны с изменением слуха, заложенностью ушей, неприятными ощущениями.
У детей
Болезнь обычно становится следствием ОРВИ и инфекций верхних дыхательных путей. Чем младше ребенок, тем чаще диагностируется двусторонний евстахиит. Дети старшего возраста страдают от одностороннего поражения слуховой трубы. Без лечения может быстро присоединиться болезненный средний отит. Температура нормальная или слегка повышена, но ребенок быстро устает, плохо ест.
При воспалении евстахиевой трубы дети жалуются на:
Грудные дети реагируют на плохое самочувствие субфебрильной температурой, плаксивостью, отказом от еды, вялостью, плохим сном ночью, срыгиваниями.
У взрослых
Для взрослых пациентов характерен поражающий одну сторону лево- или правосторонний евстахиит без повышения температуры, но с комплексом неприятных симптомов. Больные страдают от:
Диагностика
Поскольку симптомы заболевания иногда маскируются под другие недуги, для точной диагностики нужен врач. Лечение евстахиита у взрослых и детей, должно проводиться исключительно специалистами после уточнения диагноза.
Для подтверждения болезни используются:
Врач осматривает отоскопом наружное ухо, слуховой проход и барабанную перепонку. Обследование выявляет характерные признаки тубоотита:
Измерение показателей слуха электроакустическим аудиометром, речевыми тестами. При тубоотите выявляет снижение восприятия до 20-35 дБ.
3. Лабораторное исследование отделяемого (мазок).
Делается для определения возбудителей инфекции либо аллергической природы недуга.
Острый евстахиит
Острая форма воспаления – нередкое осложнение вирусов и инфекций носоглотки. При недостаточном лечении воспаление продолжается в слуховой трубе. У малышей чаще болят оба уха, подростки и взрослые страдают от односторонних проявлений. На вопрос, сколько лечится евстахиит, врачи отвечают: адекватные меры позволяют избавиться от него за 5-7 дней. Если же:
велика вероятность продолжительного течения тубоотита и его хронизации.
Хронический евстахиит
В запущенных случаях при осмотре отоскопом врач определяет:
Эти изменения означают хронизацию процесса. Симптомы острого периода становятся постоянными.
Осложнения
Со временем недолеченный евстахеит вызывает:
Во время перелетов, либо при нырянии пациенты с хроническим евстахиитом испытывают выраженный дискомфорт.
Важно вовремя диагностировать воспаление слуховых каналов у ребенка, так как без лечения ОРВИ будут осложняться катаральными отитами. Хронический евстахиит и вызываемые им изменения в среднем ухе постепенно ухудшают слух.
Лечение евстахиита
Для лечения евстахеита у взрослых и детей в остром периоде могут использоваться:
1. Лекарственные средства для уничтожения инфекции (антисептики, антибиотики, противовоспалительные), снятия отека (сосудосуживающие, антигистаминные).
2. Физиотерапия, позволяющая сократить продолжительность болезни. Назначают УФ-облучение, сеансы на аппаратах УВЧ, электростимуляцию.
3. Лечебные манипуляции – продувание уха (способ Политцера), введение лекарств непосредственно в слуховой канал через катетер.
Чтобы устранить аллергический евстахеит, или тубоотит, вызванный патологией лор-органов, следует работать с первопричинами заболевания – аллергией, искривленной носовой перегородкой, аденоидными разрастаниями и т.д.
В многопрофильной клинике «К+31» лечение евстахиита у взрослых и маленьких пациентов проводится в отделении отоларингологии. Специалисты выполняют диагностику, разрабатывают план действий, наблюдают за ходом терапии и стремятся предупредить рецидивы заболевания.
Среди преимуществ медцентра:
Для точной диагностики применяется оборудование экспертного уровня:
Благодаря профессионализму врачей и современному оснащению отделения диагностика выполняется быстро и точно. Уже после первого визита начинается курс лечения.
Профилактика евстахиита
Для предупреждения болезни следует:
Укрепление организма повышает иммунитет, снижает заболеваемость ОРВИ и вероятность возникновения евстахиита.
С раннего возраста дети должны сморкаться по очереди каждой ноздрей. При нырянии нос лучше закрывать.
Визиты к врачу позволят пролечить острые заболевания и выявить бессимптомные патологии.
Определив аллерген и исключив контакты с ним, можно улучшить состояние слизистых лор-органов и предупредить евстахиит.
Отит. Лечение отита
Острый средний отит
Среди острых средних О. различают банальный, секреторный О., идиопатический гематотимпанум, острый О при инфекционных болезнях, травматический отит.
В начальной стадии заболевания слизистая оболочка барабанной полости гиперемирована и незначительно инфильтрирована, в полости находится серозный экссудат, содержащий единичные клетки спущенного эпителия и форменные элементы крови (серозное воспаление). Очень быстро серозный экссудат вследствие поступления в него слизистого секрета становится более вязким и приобретает слизисто-серозный характер (катаральное воспаление). Одновременно в собственной пластинке слизистой оболочки усиливается выход из сосудов сегментоядерных лейкоцитов, которые инфильтрируют слизистую оболочку и через эпителиальный покров проникают в барабанную полость. При их распаде освобождаются лизосомные гидролитические ферменты и образуются гнойные тельца (гнойное воспаление). Экссудат при гнойном воспалении обладает протеолитическими свойствами и может расплавлять тканевые структуры, в том числе и барабанную перепонку.
В течении банального острого О. различают три периода. Первый период характеризуется появлением боли в ухе, которая может быть пульсирующей, стреляющей или ноющей. По мере накопления экссудата в барабанной полости боль в ухе усиливается и становится невыносимой. Она иррадиирует в теменную и височную области, зубы; нередко ощущается во всей половине головы, усиливается при глотании, кашле и чиханье. Появляются слабость, расстройство сна и аппетита. Температура тела обычно повышается до 38—39°. У ослабленных больных, а также в случае, если в самом начале заболевания происходит прободение барабанной перепонки и создается свободный отток гноя, температура тела остается нормальной. Отмечаются заложенность и шум в ухе; резко снижается слух (шепотная речь обычно не воспринимается, разговорная речь слышна только у ушной раковины). Кожа верхнезадней стенки костной части наружного слухового прохода гиперемирована. Сравнительно быстро наступают изменения барабанной перепонки. Вначале определяется инъекция сосудов, проходящих параллельно рукоятке молоточка и по периферии перепонки. Затем в верхнезаднем квадранте появляется ограниченная нерезкая гиперемия, которая в дальнейшем становится разлитой, в результате чего барабанная перепонка приобретает розовый или ярко-красный цвет. Барабанная перепонка инфильтрирована, световой рефлекс исчезает, короткий отросток молоточка и рукоятка становятся неразличимыми. Иногда барабанная перепонка в результате отторжения ее эпидермального слоя принимает серовато-белый оттенок. Мутной, бледной она может быть за счет просвечивания гнойного экссудата, содержащегося в барабанной полости, при атрофии и некрозе перепонки. Отмечается также изменение положения барабанной перепонки: в результате инфильтрации и давления экссудата она выпячивается в наружный слуховой проход, особенно в области верхнезаднего квадранта. Нередко выявляется болезненность сосцевидного отростка.
Второй период обычно начинается с прободения барабанной перепонки: при этом боль в ухе стихает, в наружном слуховом проходе появляются выделения (оторея), которые в первые 2 дня обычно бывают серозно-кровянистыми, затем приобретают слизисто-гнойный или гнойный характер. Если прободение наступает в поздние сроки или поздно делается парацентез (разрез барабанной перепонки с целью обеспечения оттока экссудата), то отделяемое сразу становится слизисто-гнойным. Температура тела падает (быстро и постепенно) и в дальнейшем в течение всего второго периода остается субфебрильной или нормальной. Общее состояние улучшается, налаживаются сон и аппетит. Шум в ухе и понижение слуха сохраняются. Барабанная перепонка по-прежнему гиперемирована и инфильтрирована. Опознавательные знаки ее не различимы. Перфорационное отверстие обычно имеет щелевидную форму, поэтому определяется с трудом. Облегчает его обнаружение пульсирующий световой рефлекс — синхронное с пульсом колебание капли гноя.
В третьем периоде количество отделяемого из уха постепенно уменьшается, а затем совсем исчезает. Барабанная перепонка вновь приобретает нормальные цвет и форму. Перфорационное отверстие закрывается и на его месте остается лишь едва заметный рубец. Отмечается восстановление слуха, шум в ухе исчезает. Общая продолжительность заболевания в среднем составляет 2—3 недели.
Иногда наблюдается атипичное течение процесса, когда заболевание протекает слишком бурно (например, при нарушениях иммунной системы, сахарном диабете) или симптоматика вообще отсутствует (в старческом возрасте). Возможны осложнения в виде мастоидита,лабиринтита, менингита, пареза лицевого нерва и др.
Диагноз основывается на данных анамнеза, клинической картине, результатах отоскопии (лучше использовать воронку Зигле — прибор для визуального исследования подвижности барабанной перепонки), исследования слуха (при аудиометрии выявляется нарушение воздушной проводимости, костная проводимость не страдает либо обнаруживаются ее незначительные нарушения; в опыте Вебера отмечается латерализация звука в сторону поражения) и рентгенографии височных костей.
Дифференциальный диагноз проводят с наружным О., при котором отмечаются сужение просвета наружного слухового прохода, боль при надавливании на козелок и при потягивании за ушную раковину; при наружном О., если просвет наружного слухового прохода хотя бы частично сохранен, слух обычно не нарушается, введение ушной воронки сопровождается резкой болью, изменений барабанной перепонки не наблюдается.
Показаны постельный режим, легкая калорийная пища, согревающий компресс на околоушную область, в нос — сосудосуживающие капли. В течение 10 дней (внутрь или парентерально) назначают антигистаминные препараты, сульфаниламиды или антибиотики (за исключением ототоксических). В наружный слуховой проход 2—3 раза в день вводят 40% этиловый спирт (по 8—10 капель), подогретый до температуры тела. Применяют УВЧ- и микроволновую терапию (предпочтительно с использованием внутриушного излучателя). Эффективно применение внутриушной лазерной терапии. При сильной боли в ухе и особенно при выпячивании барабанной перепонки не следует медлить с парацентезом. При появлении отореи рекомендуется своевременно (с помощью марлевых турунд или навернутой на зонд ваты) удалять отделяемое, предварительно вливая в наружный слуховой проход по 5—7 капель 3% раствора перекиси водорода. Во избежание мацерации кожи наружного слухового прохода ее смазывают стерильным вазелиновым или другим жидким маслом. Все лечебные мероприятия проводят в амбулаторных условиях, госпитализация показана лишь при атипичном течении процесса.
Прогноз обычно благоприятный — заболевание заканчивается выздоровлением. В ряде случаев перфорационное отверстие не закрывается и развивается хронический патологический процесс или в барабанной полости образуются спайки, что приводит к стойкому нарушению слуха.
Профилактика направлена на предупреждение и своевременное лечение острых инфекционных заболеваний, в первую очередь респираторных, а также на устранение патологии верхних дыхательных путей, способствующей развитию О. (аденоидов, ринита, синусита, искривления перегородки носа).
Секреторный средний отит (экссудативный, серозный, мукозный О.), который особенно часто встречается в детском возрасте, связывают с проникновением в среднее ухо возбудителей аденовирусной инфекции, вирусов парагриппа, с заболеваниями носоглотки, полости носа и околоносовых пазух. В генезе О. придают особое значение гиперфункции желез слизистой оболочки барабанной полости и аллергии. Характерными признаками заболевания являются густое, вязкое отделяемое — мукоид, медленно нарастающая тугоухость и длительное отсутствие перфорации барабанной перепонки. В течении заболевания выделяют три стадии. В первой (непродолжительной) стадии симптомы слабо выражены и обусловлены дисфункцией слуховой трубы: отмечается легкая заложенность уха, барабанная перепонка истончена, сероватая с инъецированными сосудами по ходу рукоятки молоточка, нередко наблюдается легкая аутофония (ощущение собственного голоса в пораженном ухе) и латерализация низкочастотных тонов в больное ухо. Во второй (секреторной) стадии доминируют процессы выработки и накопления слизи, что проявляется ощущением заложенности и давления, иногда шумом в ухе, умеренной тугоухостью. При отоскопии определяется утолщенная, втянутая барабанная перепонка серого цвета. Функция слуховой трубы нарушена. Третья (конечная) стадия характеризуется снижением накопления слизи в среднем ухе в результате нарушения слизеобразующей способности эпителия слизистой оболочки: воспалительные явления стихают; при нормализации функции слуховой трубы среднее ухо освобождается от слизи. В 40—65% случаев к концу 6-го месяца от начала заболевания наступает спонтанное выздоровление.
Лечение начинают с санации верхних дыхательных путей и восстановления носового дыхания. Обязательна аденотомия, которая должна быть дополнена тимпанопункцией (прокол барабанной перепонки полой иглой) или тимпанотомией (разрез барабанной перепонки с шунтированием барабанной полости). Проводят продувание уха по Политцеру или путем катетеризации с последующим пневмомассажем. Лекарственные препараты вводят транстубарно или транстимпанально. Применяют глюкокортикоиды, антибиотики, диоксидин, протаргол, трипсин, лизоцим, лекозим, мукосольвин. Положительный эффект оказывают общеукрепляющие и гипосенсибилизирующие средства, физиотерапевтические процедуры.
Идиопатический гематотимцанум — острое геморрагическое воспаление слизистой оболочки среднего уха. Чаще бывает последствием закрытой травмы и заболеваний, сопровождающихся повышением проницаемости сосудистой стенки, например гриппа. Ведущими симптомами являются ощущение заложенности уха и постепенно нарастающая тугоухость. Барабанная перепонка синеватой окраски, опознавательные знаки плохо различимы. В барабанной полости скапливается жидкость буро-красного цвета. При пальпации сосцевидного отростка, который также вовлекается в процесс, отмечается умеренная болезненность. На рентгенограммах отмечается понижение пневматизации сосцевидного отростка и деструкция межальвеолярных перегородок. Лечение оперативное — трепанация сосцевидного отростка. Назначают также средства, уменьшающие проницаемость сосудистой стенки (препараты кальция, аскорутин). Прогноз обычно благоприятный.
Острый средний отит при инфекционных болезнях протекает на фоне ослабления защитных сил организма, при этом характер инфекции определяет особенности течения заболевания.
Гриппозный О. встречается довольно часто, особенно в периоды эпидемии гриппа. Вирус гриппа попадает в среднее ухо через слуховую трубу или гематогенным путем. Наиболее типична геморрагическая форма гриппозного О. Геморрагический характер воспаления проявляется резким расширением кровеносных сосудов; в наружном слуховом проходе, барабанной перепонке, полостях среднего уха скапливаются элементы крови. Под эпидермисом барабанной перепонки, а иногда и наружного слухового прохода образуются пузырьки с кровянистым содержимым. Прободение барабанной перепонки сопровождается появлением сукровичного отделяемого. По мере развития процесса выделения приобретают гнойный характер, становятся обильными. Начало О. характеризуется болью в ухе, голове, нередко невралгической болью по ходу ветвей тройничного и большого затылочного нервов. Отмечаются резкое понижение слуха, шум в ухе, могут наблюдаться головокружение и тошнота, недомогание, повышение температуры тела, озноб. Особенностью гриппозного О. является частая локализация процесса преимущественно в надбарабанном пространстве: при этом натянутая часть барабанной перепонки иногда остается почти не измененной.
Скарлатинозный О. возникает при тяжелой форме скарлатины в период высыпания или перед ним, отличается бурным течением. Процесс чаще двусторонний, сопровождается сильной болью в ушах. Наблюдается раннее прободение барабанной перепонки, обильное гноетечение. Нередко в связи с поражением нервных элементов барабанной перепонки и слизистой оболочки барабанной полости, а также тяжелым состоянием больного скарлатинозный О. развивается скрыто и обнаруживается лишь при появлении гноетечения из уха. В результате токсического действия возбудителя возникают повреждения сосудистых стенок, тромбоз мелких сосудов, нарушаются кровообращение и трофика, что приводит к некрозу тканей среднего уха, в т.ч. и костной. Выделения из уха становятся зловонными. Барабанная перепонка и слуховые косточки нередко полностью разрушаются. Перфорационное отверстие барабанной перепонки, как правило, не зарастает, выделения периодически возобновляются, слух резко понижается. Скарлатинозный О. имеет тенденцию к переходу в хроническую форму.
Коревой О. возникает преимущественно на 1—2-й неделе заболевания. По клинической картине и течению он сходен с отитом при скарлатине.
Туберкулезный О. обычно развивается у больных туберкулезом легких, костей или лимфатических узлов. Гноетечение из уха обычно появляется без предшествующей боли, а нередко и без повышения температуры тела. Характерны множественные вследствие распада туберкул прободения барабанной перепонки, сливкообразные выделения из уха, которые при вовлечении в процесс кости становятся зловонными. Нередко некротический процесс заканчивается формированием свищей с образованием в них полипов и грануляции. Одновременное поражение и внутреннего уха приводит к резкому понижению слуха. Лечение специфическое (см. Туберкулез).
Травматический отит является следствием механических, термических, химических и других воздействий. Возбудители инфекции попадают в среднее ухо по раневому каналу, через поврежденную барабанную перепонку и трещины в височной кости. Попавшая в барабанную полость кровь быстро инфицируется. Выделения из уха вначале кровянистые, затем становятся гнойными. Перфорационное отверстие барабанной перепонки имеет неправильную фестончатую форму, окружено кровоизлияниями. Течение процесса и лечение такие же, как при банальном отите. С целью предупреждения развития среднего О. с первых же дней после травмы необходимо исключить любые манипуляции в наружном слуховом проходе, чтобы не занести возбудителя инфекции в барабанную полость.
Особую форму среднего О. у детей представляет рецидивирующий средний О. (катаральный или гнойный), клинически сходный с обычным острым средним О., но имеющий тенденцию к более длительному течению и частому рецидивированию. Большую роль в его возникновении играет снижение общей реактивности организма, в т.ч. иммунитета. При тяжелом течении рецидивирующий средний О. нередко переходит в хронический. Эта форма среднего О. чаще наблюдается у детей первых лет жизни: после 4—5 лет рецидивы постепенно прекращаются.
Хронический средний отит
Хронический средний отит является обычно исходом острого, например при неадекватном лечении последнего. В хронический нередко переходят скарлатинозный и рецидивирующий острый О. Немаловажная роль в возникновении заболевания и дальнейшем течении процесса принадлежит аллергии. В зависимости от особенностей морфологических изменений и клинической картины хронический средний О. подразделяют на мезотимпанит, эпитимпанит и мезоэпитимпанит. При мезотимпаните перфорация барабанной перепонки происходит в натянутой ее части, при эпитимпаните — в ненатянутой, при мезоэпитимпаните перфорационное отверстие занимает обе части барабанной перепонки. Раньше считалось, что для мезотимпанита характерно поражение слизистой оболочки, для эпитимпанита — кариозно-грануляционный, полипозный и холестеатомный (см. Холестеатома) процессы, при мезоэпитимпаните — сочетание указанных изменений. В связи с этим эпитимпанит и мезоэпитимпанит рассматривали как неблагоприятные в прогностическом отношении формы. Однако в последние годы установлено, что при хроническом среднем О. морфологическая картина как в разгаре, так и в исходе заболевания независимо от места перфорации различна (во время операций находят отдельные участки фиброзирования и тимпаносклероза, изолированные очаги кариеса, отшнурованные эпителиальные кисты, участки оссификации, рубцовые изменения).
Хронический средний О. протекает длительно. Для него характерны постоянные или периодические выделения из уха, понижение слуха, иногда головокружения и головные боли. Локальная боль в ухе наблюдается лишь в период обострения процесса. Выделения могут быть слизистыми и гнойными, с неприятным запахом при кариесе костных образований или нагноении холестеатомы. Водянистые (серозные) выделения свидетельствуют об аллергической природе заболевания. Хронический О. может осложниться лабиринтом, возникающим при разрушении костных структур, парезом лицевого нерва, сепсисом, менингитом, абсцессом головного мозга.
Диагноз основывается на данных анамнеза, клинической картине, результатах исследования слуха. Ведущее значение имеет рентгенологическое исследование, при котором выявляются склеротические изменения в височной кости, расширением надбарабанного углубления, входа в сосцевидную пещеру и самой сосцевидной пещеры. Состояние надбарабанного углубления (кариес, наличие холестеатомы) выясняют также с помощью аттикового зонда.
При хроническом О. прежде всего обеспечивают достаточный отток отделяемого из пораженных полостей среднего уха. С этой целью из барабанной полости удаляют полипы и грануляции. При сравнительно ограниченном процессе применяют консервативное лечение: наружный слуховой проход и барабанную полость регулярно промывают или промокают ватными тампонами либо марлевыми турундами, вливают в нее 40% этиловый спирт, назначают антибиотики (исключая ототоксические), сульфаниламидные препараты и другие антибиотики (исключая противовоспалительные средства), вводят протеолитические ферменты. При подозрении на аллергическую природу О. используют также антигистаминные препараты. Местно назначают микроволновую терапию, электрофорез лекарственных средств. В тех случаях, когда консервативное лечение при ограниченном процессе не оказывает эффекта, применяют антродренаж — формирование соустья между сосцевидной пещерой и внешней средой путем просверливания височной кости (на 1—1,5 мм кзади и кверху от шипа Генле) с последующим промыванием полостей среднего уха с помощью дренажной трубки. При распространенном холестеатомном или кариозно-грануляционном процессе, и особенно при развитии осложнений, применяют радикальную (общеполостную) операцию на среднем ухе, заключающуюся в полном удалении патологических очагов и создании вместо сложной системы образований среднего уха единой полости. Показания к этой операции расширяются у больных с глухотой и заращенном слуховой трубы. При радикальной операции используют как наружный (позади ушной раковины), так и эндауральный (через наружный слуховой проход) подходы. В ряде случаев применяют так называемые консервативно-радикальные вмешательства, при которых сохраняют неповрежденные звукопроводящие структуры, и радикальные операции с тимпанопластикой, целью которых является реконструкция звукопроводящего аппарата. При изолированном поражении надбарабанного углубления и сосцевидной пещеры, что чаще наблюдается при холестеатоме, производят раздельную аттикоантротомию (надбарабанное углубление вскрывают через наружный слуховой проход, отдельно вскрывают сосцевидную пещеру), которую нередко дополняют тимпанопластикой. При небольших перфорационных отверстиях барабанной перепонки и при сохранении барабанного кольца производят мирингопластику (восстановление барабанной перепонки).
Прогноз при отсутствии осложнений, как правило, благоприятный. Наиболее доброкачественно протекает мезотимпанит, для которого характерны менее глубокие изменения в барабанной полости, а также редкие осложнений, он лучше поддается консервативному лечению.
Последствиями хронического среднего О. могут быть фиброзирующие формы — сухой перфоративный средний О., адгезивный (неперфоративный) средний О. и тимпаносклероз, при которых разрушенные элементы среднего уха замещаются рубцовой тканью и наступает нарушение звукопроводимости. Это проявляется той или иной степенью тугоухости и требует оперативного вмешательства.
Профилактика хронического среднего О. заключается в санации верхних дыхательных путей и своевременном и рациональном лечении острого среднего отита.
Библиогр.: Тарасов Д.И., Федорова O.K. и Быкова В.П. Заболевания среднего уха, М., 1988; Тугоухость, под ред. Н.А. Преображенского, М., 1978.
Заполните все обязательные поля, пожалуйста