Острый панкреатит и панкреонекроз
Острый панкреатит – состояние, требующее неотложного лечения. Если квалифицированная помощь не оказана вовремя, возможно развитие угрожающего жизни состояния – панкреонекроза.
Принято считать, что панкреатит чаще всего развивается у людей, злоупотребляющих алкоголем. Это не так. Если человек выпивает алкоголь регулярно изо дня в день, поджелудочная железа адаптируется к этому воздействию, а для возникновения воспаления нужен серьёзный толчок. Чаще всего панкреатит развивается как раз у тех, кто выпил недоброкачественный алкоголь. Частая история: с острой болью в животе, которая потом оказывается панкреатитом, в стационар поступает молодой человек, который где-то развлекался, что-то отмечал и в какой-то момент выпил неизвестный алкогольный напиток.
Первый симптом острого панкреатита – боль в эпигастральной области – в районе солнечного сплетения. Боль не острая, но постоянная, ноющая, тянущая. Она носит надсадный, давящий характер. Пациент не может найти такое положение тела, которое бы облегчило ситуацию. Эта боль часто иррадиирует в спину, в поясницу. Развиваются диспептические явления – тошнота, рвота, многократный жидкий стул. Из-за болевого шока возникает тахикардия, снижается артериальное давление, появляется холодный липкий пот.
Ситуация, когда у пациента развиваются вышеперечисленные симптомы – экстренная. Если вы обнаружили у себя симптомы острого панкреатита, не нужно самостоятельно принимать лекарства. Также не нужно думать, что это «голодные» боли, и заедать их, надеясь на облегчение. Лучше не станет, станет только хуже. Следует немедленно вызвать скорую помощь или обратиться в экстренное отделение больницы.
Ильинская больница круглосуточно готова к оказанию экстренной помощи пациентам с острым панкреатитом. В первую очередь будет проведено ультразвуковое исследование брюшной полости, позволяющее выявить отек поджелудочной железы, расширение главного панкреатического протока. Для уточнения диагноза проводится компьютерная томография органов брюшной полости. Оперативно выполняется биохимический анализ крови, позволяющий подтвердить, что у пациента действительно есть панкреатит (повышается амилаза).
Если, начав консервативную терапию, врач на контрольном УЗИ видит, что отёк не уменьшился, если биохимические анализы крови показывают, что амилаза не снижается, самочувствие пациента не улучшается – значит, проведение консервативной терапии не даёт ожидаемых результатов и есть риск развития панкреонекроза. В такой ситуации хирурги Ильинской больницы выполняют эндоскопическую операцию. Через рот в просвет двенадцатиперстной кишки заводится специальный тонкий и гибкий эндоскоп – дуоденоскоп. Через большой дуоденальный сосочек хирург заводит в главный панкреатический проток стент. Как только стент установлен, секрет поджелудочной железы снова сможет поступать прямо в двенадцатиперстную кишку. Давление в протоке снижается, уменьшается отёк в железе, развитие панкреонекроза исключается. Отек поджелудочной железы серьезно затрудняет эти деликатные манипуляции, от хирурга требуется филигранное владение эндоскопической техникой.
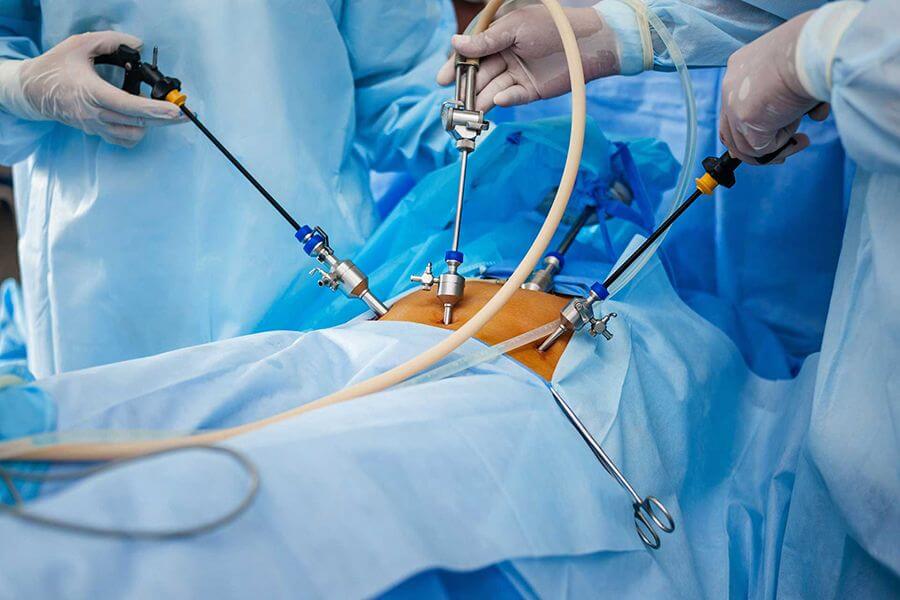
Если у пациента развился панкреонекроз, хирурги Ильинской больницы выполняют экстренную малоинвазивную операцию. Через три небольших разреза (10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Камера эндоскопа позволяет осмотреть поджелудочную железу под большим увеличением и выявить очаги некроза. Некротизированные участки поджелудочной железы удаляются, устанавливаются дренажи для отвода панкреатического сока из брюшной полости наружу.
При остром панкреатите секрет поджелудочной железы и другие жидкости скапливаются в забрюшинном пространстве, ухудшая состояние пациента. При наличии показаний, хирурги Ильинской больницы проводят малоинвазивное вмешательство – пункцию с установкой дренажей. Пункция проводится под контролем УЗИ. Дренажи эвакуируют излишек поджелудочного секрета, что облегчает состояние пациента, улучшает эффект от консервативной терапии и позволяет избежать большего объема хирургического вмешательства.
Пациенты с острым панкреатитом и панкреонекрозом нуждаются в длительном стационарном лечении, направленном на ликвидацию воспалительного процесса в железе. Все палаты стационара Ильинской больницы одно- или двухместные. Никаких препятствий для посещения пациента родственниками в Ильинской больнице нет, посещение – круглосуточное. Все жизненно важные показатели пациента (пульс, давление, сатурация кислорода и др.) контролируются специальными мониторами и фиксируются электронной системой. Узнать больше.
После выписки из стационара динамическое наблюдение за пациентом осуществляет его семейный врач в сотрудничестве с оперировавшим хирургом и другими специалистами.
Острый деструктивный панкреатит – одна из сложнейших и не до конца решенных проблем медицины XXI века.
Интервью доктора медицинских наук, профессора, академика РАЕН, Заслуженного врача РФ Иванова Юрия Викторовича, посвященное участию в конкурсе научных работ на звание «Лауреат РАЕН», объявленного Президиумом РАЕН и одной из актуальных проблем современной хирургии – лечению острого деструктивного панкреатита.
— Что побудило Вас принять участие в объявленном Президиумом РАЕН конкурсе «Лауреат РАЕН»?
— Российская академия естественных наук – одна из немногих авторитетных общероссийских научных организаций, которая активно организует и координирует в нашей стране различные фундаментальные и прикладные научные исследования по многим направлениям науки, проводит разработку и реализацию приоритетных исследовательских программ, и внедрение их результатов в практику. Поэтому, участие в конкурсе «Лауреат РАЕН» для меня и моих коллег – это хорошая возможность познакомить многих ученых, в том числе и медицинской специальности, с результатами наших экспериментальных и клинических исследований, показать возможности современной хирургии, обратить внимание на существующие успехи и проблемы в практической медицине. Можно надеяться, что открытое и принципиальное обсуждение научных работ, представленных на конкурс «Лауреат РАЕН», их профессиональная оценка, позволит коллективам авторов продолжить наиболее перспективные научные исследования, найти единомышленников в своей работе, что в конечном итоге приведет к успешному решению многих практических задач отечественной науки. Кроме того, участие в конкурсе, это не только знакомство с результатами своих исследований широкой научной аудитории, но и возможность концентрации и осмысления полученных результатов по одному из научных направлений при оформлении работы.
— С чем связан Ваш выбор представленной на конкурс научной работы, посвященной острому деструктивному панкреатиту?
— Я и мои коллеги – практикующие врачи хирурги. Острый деструктивный панкреатит, на сегодняшний день, является одним из немногих хирургических заболеваний, результаты лечения которого до сих пор остаются неудовлетворительными. Среди всей ургентной хирургической патологии органов брюшной полости, острый деструктивный панкреатит сопровождается наибольшей летальностью (до 40−50%), не имеющей тенденции к снижению. Мы давно занимаемся проблемой лечения данного заболевания, если быть более точным, то около 20 лет. Проблема лечения острого деструктивного панкреатита остается актуальной на протяжении длительного времени, но несмотря на появление большого количества новых методов и способов лечения, современных медикаментозных препаратов, значимых успехов пока нет. Сложными задачами у больных с острым деструктивным панкреатитом являются определение степени деструкции поджелудочной железы и выбор оптимальной тактики лечения. Трудность прогнозирования течения заболевания, развития гнойно-некротических осложнений обусловливают необходимость совершенствования и унификации лечебно-диагностическогоалгоритма при различных формах заболевания. Кроме того, непосредственное влияние на результаты лечения больных с панкреонекрозом оказывают организационные и экономические факторы, присущие каждому конкретному лечебному учреждению. В своих научных исследованиях мы попытались решить эти задачи. Наш коллектив представляет различные медицинские учреждения. Автор данного интервью работает заведующим отделением хирургии в ФГБУ «Федеральный научно-клинический центр специализированных видов медицинской помощи и медицинских технологий» Федерального медико-биологического агентства РФ. Доктор медицинских наук, профессор Панченков Дмитрий Николаевич представляет ГБОУ «Московский медико-стоматологический университет им. А.И. Евдокимова» Минздрава РФ, доктор медицинских наук, профессор Борсуков Алексей Васильевич – ГБОУ «Смоленский государственный медицинский университет» Минздрава РФ, а доктор медицинских наук, профессор Шаробаро Валентин Ильич – ФГБУ «Институт хирургии им. А.В. Вишневского» Минздрава РФ.
— В чем суть и основная идея Ваших научных исследований, представленных на конкурс?
— Мы предлагаем к использованию в клинической практике лечения острого деструктивного панкреатита новые минимально инвазивные хирургические методы. Их принципиальное отличие от традиционных хирургических методов – малая травматичность, лучшая переносимость пациентами, отсутствие ряда специфических осложнений, свойственных открытым операциям, абсолютно лучший косметический результат лечения. Ряд предложенных нами минимально инвазивных методик являются оригинальными запатентованными отечественными разработками, прошедшими клиническую апробацию и впервые примененными в наших лечебных учреждениях. Наш коллектив является одним из инициаторов внедрения принципиально новых минимально инвазивных хирургических методов лечения острого деструктивного панкреатита (панкреонекроза) в лечебных учреждениях Москвы и Московской области. Разработаны, апробированы и внедрены в клиническую практику различные способы пункционных и дренирующих вмешательств на поджелудочной железе и забрюшинной клетчатке под ультразвуковым контролем (УЗИ) при развитии острого деструктивного панкреатита. Основная идея данного направления работы состоит в том, что бы путем снижения хирургической агрессии выполнить эффективное дренирование гнойных очагов в поджелудочной железе и окружающей клетчатке уже на ранней стадии заболевания, предотвратив тем самым прогрессирование гнойного процесса в брюшной полости и забрюшинном пространстве, угрозу развития сепсиса. Именно в ранней стадии заболевания, когда открытые (традиционные) операции противопоказаны из-за своей травматичности и угрозы инфицирования зон некроза, минимально инвазивные способы выходят на первый план и являются основными методами хирургического лечения пациентов с панкреонекрозом. Нами разработана оригинальная методика малокалиберного и крупнокалиберного дренирования панкреатогенных абсцессов под контролем ультразвука, установлены четкие показания и противопоказания к их выполнению. Подробно изучены возможные осложнения при выполнении чрескожных минимально инвазивных вмешательств, предложены методы их профилактики и лечения. Значительная часть исследований посвящена разработке и внедрению «гибридных» операций, когда одновременно выполняется лапароскопическое вмешательство и один из методов чрескожного дренирования гнойного очага при панкреонекрозе. Для оценки состояния гемодинамики в паренхиме поджелудочной железы при панкреатите, усовершенствована методика выполнения допплерографического ультразвукового исследования, изучены параметры кровотока в чревном стволе, его главных ветвях и верхней брыжеечной артерии: линейная скорость кровотока, объемный кровоток, скоростной профиль, индекс резистентности и пульсационный индекс. Четко определены показания и противопоказания к конкретным минимально инвазивным способам лечения панкреонекроза при «стерильной» и «инфицированной» его формах, предложены оптимальные малотравматичные чрескожные и внебрюшинные хирургические доступы. Детально изучена ультразвуковая семиотика панкреатогенного абсцесса при остром панкреатите, предложен новый лечебно-диагностический алгоритм при данном осложнении. Установлены основные ультразвуковые параметры, которые необходимо определять при выполнении ультразвукового исследования в динамике и которые могут быть решающими в выборе способа операции.
— Какие Вы видите основные проблемы в лечении данного заболевания на современном этапе развития медицины?
— Если говорить в глобальном масштабе – их всего две. Одна – это своевременная диагностика заболевания, так как от этого напрямую зависит результат лечения. И здесь, к сожалению, не все зависит от врачей, порой пациенты пробуют заниматься самолечением, или по каким-то другим причинам не сразу обращаются к специалистам, упуская тем самым драгоценное время. Панкреонекроз относится к заболеваниям, при которых в полном объеме действует правило «золотого часа». Именно в первые часы от начала заболевания во многом определяется величинаструктурно-функционального ущерба и возможность его компенсации, запускаются различные механизмы, которые затем в различные сроки реализуются на клиническом уровне в виде тяжелых гнойно-септических осложнений. Вторая проблема – борьба с полиорганной недостаточностью и сепсисом, которые и являются основной причиной летальных исходов при остром деструктивном панкреатите. В настоящий момент дискутабельными остаются вопросы сроков и объема хирургического пособия, временного интервала между санациями брюшной полости, определения критериев эффективности проводимого лечения, объективная оценка тяжести состояния пациента, показания к использованию минимально инвазивных хирургических методов лечения и др.
— Существует ли на сегодняшний день какая-либо профилактика данного заболевания?
— Давно известно, что острый панкреатит вызывают в основном две причины:желчно-каменная болезнь, проявляющаяся образованием камней в желчном пузыре или общем желчном протоке и так называемый алиментарный фактор: прием жирной, острой пищи, алкогольных напитков. Поэтому, устранение приведенных выше факторов значительно снижает риск развития заболевания. Тем не менее, существует большое количество и других дополнительных (анатомических, физиологических, функциональных) причин, способных вызвать острый панкреатит. До сих пор остается загадкой, почему данное заболевание может протекать совершенно по-разномуи в одних случаях заканчиваться только отечным острым панкреатитом, а в других – панкреонекрозом? И почему, в одном случае комплексное лечение приводит к выздоровлению, а в другом – к различным осложнениям и даже к летальному исходу у пациентов с казалось-бы одинаковой тяжестью заболевания? Думаю, что в связи с бурным развитием физиологических и генетических исследований, мы сможем скоро ответить на эти и другие вопросы, касающиеся причин возникновения заболевания.
— Каковы современные тенденции в разработке новых методов и средств лечения острого деструктивного панкреатита?
— Основной упор в лечении острого деструктивного панкреатита в настоящее время делается на консервативной терапии, которая должна быть своевременной и носить комплексный характер. Хирургические методы лечения, безусловно, очень важны, но должны выполняться только по строгим показаниям. В ранней фазе заболевания открытые операции противопоказаны. За рубежом и в нашей стране ведутся разработки новых, минимально инвазивных хирургических методов, способных эффективно удалять некротизированные ткани поджелудочной железы, сформировавшиеся секвестры, дренировать гнойные очаги в забрюшинном пространстве, удалять панкреатогеннный выпот из брюшной полости и сальниковой сумки, что в конечном итоге предупреждает прогрессирование заболевания. Важную роль в лечении играют антибактериальные препараты, методики экстракорпоральной детоксикации. На сегодняшний момент в мире пока не существует препарата, обладающего повышенной тропностью и проницаемостью в поврежденные клетки поджелудочной железы, способного остановить, оборвать запущенный патологических процесс, защитить от него другие органы мишени: сердце, печень, легкие, почки. Основной тезис современной панкреатологии – лечение острого панкреатита должно быть комплексным, полноценным, малотравматичным и носить опережающий характер.
— Минимально инвазивные технологии, которые Вы предлагаете внедрять в лечебно-диагностический процесс – мода или реальный способ минимизировать операционную травму и улучшить не только результаты лечения, но и качество жизни пациентов?
— Не думаю, что это мода. Одна из основных тенденций современной хирургии – стремление к снижению хирургической агрессии, естественно, без ущерба качества лечения. На данном этапе нашего развития трудно представить себе решение всего перечня задач, встающих при выработке оптимальной хирургической тактики ведения больного с панкреонекрозом, в рамках одного метода. И тем более не следует считать, что минимально инвазивные хирургические методики являются противопоставлением традиционной хирургии. Да, в некоторых случаях, например в фазах интоксикации и гнойных осложнений, минимально инвазивные методы являются предпочтительными, в других – дополняющими традиционные хирургические вмешательства. И одна из основных задач врача хирурга при лечении панкреонекроза — найти правильный баланс при применении различных хирургических методик.
— Помимо лекарственного и хирургического лечения, что еще может повлиять на результаты лечения острого деструктивного панкреатита?
— Кроме соответствующей квалификации врачей, принимающих участие в лечении пациента с острым деструктивным панкреатитом, очень важна правильная организация самого лечебно-диагностического процесса. Для успешного лечения пациентов с панкреонекрозом необходима правильно построенная работа и взаимодействие целого ряда служб стационара, а именно: отделений анестезиологии, реанимации, хирургии, диагностических (УЗИ, КТ, эндоскопия, Р-кабинет) и лабораторных (клинико-диагностическая, бактериологическая, иммунологическая лаборатория) подразделений. Для скорейшей реабилитации больных ПН необходимы современные методики физиолечения, сеансы гипербарической оксигенации, лечебной физкультуры и т.д. Диагностические службы должны работать в круглосуточном режиме, так как от своевременно поставленного диагноза, раннего выявления осложнения и срока начала лечения напрямую зависит исход заболевания. Мы считаем важным разработку и соблюдение в стационаре определенного стандарта по диагностике и лечению больных с острым деструктивным панкреатитом, что позволяет формировать единый взгляд, концепцию у хирургов, реаниматологов и анестезиологов по основным вопросам, независимо от приверженности каждого врача к той или иной профессиональной школе, что в конечном счете способствует оптимизации результатов лечения. Каждый пациент с панкреонекрозом проходит 3 этапа лечения: реанимация, отделение хирургии, реабилитация. Необходимо соблюдение преемственности на всех этапах лечения. Зачастую, выйдя из стационара, пациент не получает должного наблюдения на амбулаторном этапе, перестает принимать ферментозаместительные и другие лекарственные препараты назначенные при выписке, что приводит к ухудшению отдаленных результатов лечения, перехода заболевания в хронический процесс и увеличению ежегодных периодов нетрудоспособности.
— Есть ли в обозримом будущем перспективы улучшения результатов лечения острого деструктивного панкреатита?
— Проводимые в настоящее время разработки новых препаратов и минимально инвазивных хирургических методик для лечения больных с острым деструктивным панкреатитом, позволяют надеяться на успехи в этом направлении. Но необходимо помнить, что острый панкреатит – поли этиологическое заболевание, в лечении которого участвуют врачи многих специальностей. Поэтому здесь для получения положительного результата важен мульти-дисциплинарных подход, участие многих специалистов: клиницистов, генетиков, физиологов, фармакологов, врачей диагностов и даже организаторов здравоохранения.
— Как соотносятся результаты лечения острого деструктивного панкреатита в России и за рубежом, есть ли принципиальные отличия в тактике лечения?
— Очень сложно провести рандомизированные исследования по результатам лечения острого деструктивного панкреатита в России и за рубежом. Это связано с полиморфностью самого заболевания, сроками госпитализации, индивидуальными особенностями пациентов, сопутствующими заболеваниями и др. причинами. Наше общение с зарубежными коллегами показывает, что у них меньше в абсолютных числах количество больных с деструктивными формами панкреатита. Многие ученые это связывают с качеством питания, степенью отношения пациента к своему здоровью, доступностью амбулаторной медицинской помощи и др. В настоящее время, по большинству принципиальных вопросов, касающихся диагностике и лечению больных с панкреонекрозом, Российские и зарубежные ученые имеют одинаковые взгляды и подходы к решению данной проблемы. Мы пользуемся одной международной классификацией заболевания, диагностика заболевания проводится на зарубежной медицинской аппаратуре, а способы хирургического и медикаментозного лечения в России практически не отличаются от зарубежных стандартов. В принципе, качество, содержание и объем неотложной специализированной помощи при панкреонекрозе не должны зависеть от времени суток, фактора выходного дня, личного опыта дежурного или лечащего врача. Для оказания своевременной и эффективной помощи больным с острым деструктивным панкреатитом необходимы: круглосуточная работа диагностический служб, возможность оказания высококвалифицированной ургентной хирургической помощи и современной комплексной терапии в отделении реанимации, определенный уровень медикаментозного обеспечения клиники. Другое дело, что пока может отличать нас от зарубежных коллег, так это уровень лекарственного и инструментального обеспечения, особенно в отдаленных областях и районах нашей страны. Но этот вопрос скорее к Федеральному и региональным Министерствам здравоохранения. В целом же, при соответствующем материально-техническом обеспечении медицинского учреждения, наши общие результаты лечения пациентов с острым деструктивным панкреатитом не уступают официальным зарубежным данным.
Острый панкреатит
Острый панкреатит представляет собой острое воспаление поджелудочной железы. При этом происходит активизация панкреатических ферментов которые поражают ткани поджелудочной железы, и она начинает переваривать сама себя.
В последнее время заболеваемость панкреатитом сильно выросла. Это связано с распространением фастфуда и злоупотреблением алкоголя низкого качества. Пик заболеваемости приходится на активный трудоспособный возраст от 30 до 60 лет.
Острый панкреатит — это воспалительный процесс, который изначально возникает в поджелудочной железе, а впоследствии распространяется на окружающие ткани и органы. Диагностировать раннее начало сложно, поэтому, несмотря на современную медицину, летальность при таком диагнозе остается высокой.
Чтобы избежать тяжелых последствий, рассмотрим детально что такое острый панкреатит, его симптомы и лечение, а также расскажем какие профилактические меры помогут не допустить его развития.
Почему возникает заболевание
В основе патологии лежит преждевременная выработка поджелудочной железой ферментов, которые в норме находятся в неактивном состоянии. Это трипсин, фосфолипаза и липаза. Они негативно влияют на состояние сосудов, приводят к повреждению клеток и окислительному процессу в организме. Железа под воздействием этих ферментов начинает перерабатывать саму себя. Возникает внутренний воспалительный очаг, который разрастается, и приводит к общей интоксикации организма.
Что же является спусковым моментом? Почему вдруг «спящие» вещества начинают вырабатываться и разрушать поджелудочную железу? Главная причина — негативное воздействие токсичных веществ, например, алкоголя.
К другим причинам относят:
Также к нарушениям выработки ферментов приводит систематическое переедание, частое употребление жирной пищи. Ожирение и алкоголь держат пальму первенства среди всех возможных причин развития болезни.
Признаки острого панкреатита
Основной симптом, который при этом диагнозе присутствует всегда, — выраженный и стойкий болевой синдром, который с большим трудом купируется анальгетиками. Часто болевому приступу предшествует прием обильной пищи или большого количества алкоголя.
Также наблюдаются следующие проявления:
Люди во время приступа беспокойны, имеют частое дыхание и учащенный пульс. Может наблюдаться снижение артериального давления. При гнойных формах болезни возникает сильная интоксикация, которая сопровождается высокой температурой, ознобом, испариной.
При таких симптомах требуется немедленная госпитализация и медицинская помощь. Самостоятельно облегчить самочувствие больному не удастся. Если упустить время, то возможен летальный исход.
Степени тяжести и формы острого панкреатита
В зависимости от степени тяжести патологии выделяют 3 степени:
Также выделяют 3 основные формы патологии. Это отечный, стерильный и инфицированный панкреонекроз. Отечная форма наиболее распространенная и соответствует легкой степени развития болезни. Редко приводит к тяжелым последствиям.
Стерильный и инфицированный виды характеризуются очень тяжелым течением. Они сопровождаются отмиранием ткани органа, что является необратимым изменением. В кровь проникают токсины, хотя бактерии и вирусы отсутствуют. Без срочной медицинской помощи человек с такой формой умирает достаточно быстро.
Диагностические методы
Успешность лечения панкреатита часто зависит от точной и ранней диагностики. Первичную диагностику обязательно проводят в течение первых 2 суток с момента поступления человека в хирургическое отделение с подозрением на панкреатит.
«Золотым» стандартом при выявлении заболевания является наличие у больного триады симптомов:
Сбор жалоб и пальпация помогает специалисту поставить При помощи сбора анамнеза и пальпации врач ставит предварительный диагноз. Для полноты диагностической картины назначаются следующие методы исследования:
Иногда требуется взять на гистологическое исследование образец ткани патологического участка. В этом случае врач может рекомендовать проведение диагностической лапароскопии.
Острый панкреатит поджелудочной железы: методы лечения
Метод лечения подбирается только лечащим врачом после всех диагностических мероприятий. Важно установить точную форму и степень развития заболевания. Также на выбор терапии влияет наличие или отсутствие осложнений.
Терапевтические меры
При легкой степени патологии, когда железа способна нормально функционировать, а некротические явления отсутствуют, используются следующие методы лечения:
В редких случаях назначается антибактериальная терапия. Антибиотики применяют, если есть риск развития гнойного процесса или присоединения инфекции.
Легкую форму заболевания удается купировать за 2-3 суток, после чего человек выписывается из стационара. Однако для предупреждения рецидива нужно соблюдать требования врача по питанию.
Хирургические способы
Умеренная и тяжелая степень панкреатита приводит к патологическим изменениям в самой железе, поэтому эффективным будет только проведение операции.
Сейчас все чаще используется лапароскопическое вмешательство, которое характеризуется малой травматизацией кожи и брюшной стенки, быстрым восстановлением и минимальной вероятностью осложнений. Проводится под общей анестезией. Цель хирургического вмешательства состоит в прочищении гнойных участков и удалении «мертвых» тканей железы.
В тяжелых, запущенных случаях возникает необходимость в проведении повторных операций.
Прогноз и возможные осложнения болезни
Прогноз часто зависит от того, насколько запущена болезнь и в какой форме протекает. Самым благоприятным вариантом является отечная форма или легкая степень острого панкреатита. На этом этапе применение консервативных методов лечения дает хорошие результаты.
Если развился панкреонекроз, то вероятность летального исхода составляет более 20%. При присоединении инфекции и возникновении гнойных осложнений этот процент увеличивается вдвое.
Рассмотрим к каким тяжелым осложнениям может привести болезнь:
Учитывая достижения современной медицины и передовое оборудование, смертность от панкреатита становится все меньше. Однако острый панкреатит — это опасная и тяжелая болезнь, к которой нельзя относится легкомысленно.
Профилактические мероприятия
Для того, чтобы сохранить здоровье поджелудочной железы, нужно соблюдать умеренность в еде и не употреблять некачественные алкогольные напитки.
Если болезнь уже диагностирована, то следует пройти курс лечения до конца, соблюдая все врачебные рекомендации. Не допустить рецидива помогут следующие советы:
Хороший результат в период реабилитации дает санаторно-курортное лечение, которое включает прием минеральных вод. Естественно, назначить его может только врач. Также не следует самостоятельно назначать и принимать ферментные препараты или БАДы.