Заболевания гипоталамо-гипофизарной системы
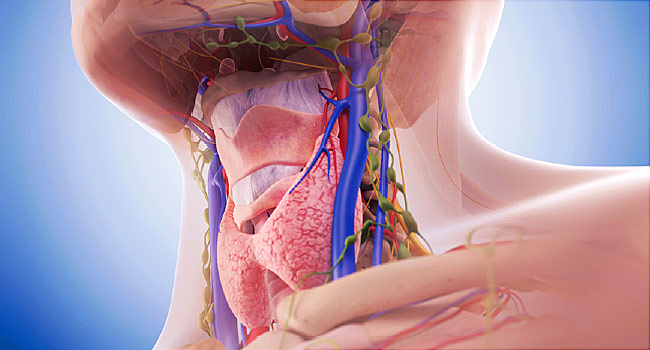
Особенностью эндокринной системы является множество функциональных связей между эндокринными органами. Ярким примером служит гипоталамо-гипофизарная система.
Гипоталамус и его гормоны:
Заболевания гипоталамуса:
Заболевания гипоталамуса встречаются крайне редко. Чаще всего это нарушения полового развития (ускоренное или замедленное половое развитие) и несахарный диабет – заболевание, симптомами которого является жажда и обильное частое мочеиспускание. Патология гипоталамуса может быть заподозрена на основании характерных симптомов и подтверждена гормональным, а при необходимости и генетическим обследованием.
Гипофиз:
Гормоны гипофиза:
В гипофизе вырабатываются следующие гормоны:
Заболевания гипофиза:
В конечном итоге это может приводить к гипофункции, гиперфункции гипофиза, а иногда к масс-эффекту.
Масс-эффект:
Масс-эффект крупной опухоли гипофиза обуславливает нарушение зрения (вследствие сдавления перекреста зрительных нервов) и головные боли. При подозрении на нарушение полей зрения из-за опухоли гипофиза может потребоваться консультация офтальмолога. Для диагностики наличия образования используется МРТ хиазмально-селлярной области с контрастированием.
Гиперфункция гипофиза:
Гипофункция гипофиза:
При гипофункции гипофиза развивается гипогонадизм (снижение половой функции), вторичная надпочечниковая недостаточность (снижение артериального давления, похудание, снижение уровня глюкозы), вторичный гипотиреоз – снижение функции щитовидной железы (ломкость волос и ногтей, сонливость, отеки). У детей также может наблюдаться задержка роста и полового развития.
Диагностика и лечение:
Заболевание гипофиза может быть заподозрено на приеме эндокринолога при подробном расспросе и осмотре пациента, после чего, при необходимости, назначаются гормональные и инструментальные обследования. Зачастую первичная диагностика заболеваний гипофиза проводится по уровню гормона на периферическом уровне (например, при подозрении на болезнь Иценко-Кушинга исключается избыток кортизола, гормона надпочечников). Стоит отметить, что при исследовании уровня многих гормонов (пролактина, кортизола, АКТГ и т.д) нужно соблюдать определенные правила, так как значения этих гормонов значимо изменяются в зависимости от времени суток, менструального цикла и других условий. При дальнейшей диагностике могут потребоваться функциональные пробы (например, проба с дексаметазоном при диагностике Болезни Иценко-Кушинга).
Влияние щитовидной железы на работу организма
Щитовидная железа – орган эндокринной системы. Находится под гортанью перед трахеей. Имеет форму бабочки – две доли с перешейком между ними. Окружена капсулой.
Тиреоидная ткань – ткань щитовидной железы – состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином. Средний размер здорового органа в норме – 5*6*2 см.
За что отвечает щитовидная железа
Щитовидная железа хранит йод и вырабатывает тиреоидные гормоны трийодтиронин Т3 и тиреоидин Т4 (йодированные производные аминокислоты тирозина), а также гормон кальцитонин. Из фолликулов с током крови эти биологически активные вещества поступают к органам и тканям, где воздействуют на рецепторы клеток-мишеней. Так тиреоидные гормоны влияют на обмен веществ, работу сердечно-сосудистой системы, умственное и физическое развитие, состояние костной ткани.
В частности, они регулируют:
Недостаток тиреоидных гормонов во время беременности у матери может стать причиной недостаточного развития мозга у ребенка.
Нарушения работы
Выработку Т3 и Т4 регулирует тиреотропный гормон гипофиза ТТГ. Работа щитовидки чаще нарушается с возрастом или из-за патологий других органов. При снижении выработки тиреоидных гормонов развивается гипотиреоз. При увеличении синтеза Т3 и/или Т4 диагностируют гипертиреоз, или тиреотоксикоз.
В 70-80 % случаев причины гипертиреоза – патологии щитовидной железы:
Болезнь развивается преимущественно в возрасте 20-50 лет, у женщин в 10 раз чаще, чем у мужчин.
При гипотиреозе замедляется обмен веществ. Состояние в 99 % случаев развивается из-за поражения щитовидки – травматического, лучевого, инфекционного или аутоиммунного, а также из-за дефицита йода в организме или приема некоторых лекарств. У 1 % пациентов причина гипотиреоза – поражение гипоталамуса или гипофиза. Поражения гипофиза сопровождаются повышением уровня ТТГ.
Симптомы недостатка и избытка гормонов щитовидной железы
| Гипотиреоз | Гипертиреоз |
|---|---|
| Замедленный пульс меньше 60 ударов в минуту | Учащенный пульс выше 90 ударов в минуту |
| Ломкость, сухость и выпадение волос | Ранняя обильная седина, истончение ногтей и волос |
| Повышенная зябкость конечностей | Усиленное потоотделение, непереносимость жары |
| Лишний вес на фоне нормального питания | Снижение веса при нормальном питании |
| Снижение аппетита | Повышение аппетита |
| Тошнота, рвота, запоры, чрезмерное газообразование | Рвота, поносы или запоры |
| Повышение уровня холестерина | Нарушения ритма сердца |
| Нарушения менструального цикла | Светобоязнь, пучеглазие, чувство песка в глазах |
| Утомляемость, слабость, сонливость | Утомляемость и мышечная слабость |
| Эмоциональная подавленность | Дрожание рук |
| Сухость кожи, желтушность. | Истончение кожи |
| Отечность конечностей и лица | Нарушения сна |
| Заторможенность мышления и речи | Увеличение щитовидки |
| Снижение артериального давления | Повышение артериального давления |
| Головные боли | Обильные и частые мочеиспускания, сильная жажда |
| Хрипота, отечность гортани, затруднение дыхания и нарушения слуха | Снижение потенции у мужчин и нарушения менструального цикла у женщин |
| Прерывистый сон, бессонница, гипотермия | Беспокойств, чувство страха, повышенная возбудимость и раздражительность, повышение температуры тела |
Гипотиреоз у детей может вызывать необратимые нарушения. Если врожденный гипотиреоз не лечить до 2-х лет, развивается умственная отсталость, кретинизм, карликовость.
У взрослых гипотиреоз может провоцировать вторичные патологии – сахарный диабет, ожирение, гипертонию, болезни почек, сердца и сосудов. Гипертиреоз у взрослых сопутствует остеопорозу, умственным нарушениям, заболеваниям ЖКТ и сердечно-сосудистой системы.
Признаки нарушения работы щитовидной железы
Чтобы заподозрить болезни щитовидной железы на ранних стадиях, рекомендуется ежемесячно проводить самоосмотр. Внешне щитовидки не должно быть видно. Даже незначительное увеличение – повод обратиться к врачу эндокринологу.
Бывает, что размер органа не меняется, но наблюдается резкий набор веса или похудение при обычном питании, плаксивость, увеличение глазных яблок, дрожание пальцев рук и потливость, ощущение кома в горле и затрудненное глотание. При перечисленных проблемах также обратитесь за консультацией к специалисту.
Лютеинизирующий гормон – норма и патологии
Передняя доля гипофиза выделяет ряд гонадотропных гормонов: лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ) и пролактин. Лютеинизирующий гормон синтезируется как в мужском, так и в женском организме. Он необходим для правильной работы репродуктивных органов. В организме женщины лютеинизирующий гормон стимулирует продукцию эстрогенов яичниками, а при его максимальном уровне в сыворотке крови наступает овуляция. Под воздействием лютеинизирующего гормона в организме мужчины вырабатывается тестостерон. Концентрация ЛГ в различных фазах менструального цикла разная. Его уровень меняется в зависимости от возраста. Если лютеинизирующий гормон повышен, наблюдается патологическое состояние.
Зачем нужен лютеинизирующий гормон
ЛГ – это сложный белок гликопротеин. Он состоит из α- и β-субъединиц. Его α-субъединица идентична таковым в фолликулостимулирующем и хорионическом гормонах человека. β-субъединица является той уникальной частицей, которой ЛГ отличается от остальных гормонов. α-субъединицу кодирует ген, локализованный в шестой хромосоме, а β-субъединицу – в девятнадцатой. Активность гена β-субъединицы зависит от уровня гонадотропин-рилизинг-гормона, синтезируемого гипоталамусом. Мужчинам и женщинам лютеинизирующий гормон нужен для выполнения репродуктивной функции. У женщины во время менструального цикла фолликулостимулирующий гормон является катализатором роста фолликулов. Под его воздействием происходит дифференцировка и пролиферация клеток зернистого слоя яичника. Под воздействием ФСГ фолликулы, которые созревают, продуцируют все больше и больше эстрогенов. Среди них наиболее важным является эстрадиол. На клетках фолликулов транскрибируются рецепторы, воспринимающие лютеинизирующий гормон.
К тому моменту, когда доминирующий фолликул созревает, концентрация эстрадиола повышается настолько, что вследствие этого активизируется гипоталамус. В этот момент гипофиз активно высвобождает лютеинизирующий и фолликулостимулирующий гормоны. Наступает пик концентрации ЛГ, что и запускает овуляцию. Это приводит не только к высвобождению яйцеклетки, но и к превращению остаточного фолликула в желтое тело, которое синтезирует прогестерон для того, чтобы подготовить эндометрий к вероятной имплантации. ЛГ поддерживает желтое тело около четырнадцати дней. Если наступит беременность, то лютеиновая функция будет поддерживаться хорионическим гонадотропином человека, уровень которого в крови и является ее диагностическим признаком. Благодаря стимуляции лютеинизирующим гормоном определенным клеток в яичниках, начинают усиленно вырабатываться андрогены и предшественники эстрадиола. У мужчин же ЛГ является главным гормоном в организме. Он отвечает за продуцирование тестостерона, без которого невозможен нормальный сперматогенез. Выделение лютеинизирующего гормона контролирует гипоталамус, который с одинаковой цикличностью выбрасывает гонадолиберин.
Норма лютеинизирующего гормона
Наиболее низкий уровень лютеинизирующего гормона отмечается в детском возрасте и у женщин в период менопаузы. Так, у ребенка пятнадцати дней отроду, норма концентрации лютеинизирующего гормона составляет меньше 0,7 миллиединиц на литр. К двенадцати годам уровень его возрастает почти до десяти миллиединиц в литре, а в девятнадцать лет его верхний показатель не должен превышать одиннадцати миллиединиц.
Концентрация ЛГ меняется в зависимости от фазы менструального цикла. Так, с первого по шестой день цикла его референсные значения находятся в пределах от 1,9 до 12,5 мМе/мл. В пролиферативную фазу его концентрация не изменяется. С тринадцатого по пятнадцатый день цикла, во время овуляции, уровень лютеинизирующего гормона наиболее высок (от 8,7 до 76,3 международных миллиединиц в одном миллилитре). После овуляции наступает лютеиновая фаза, которая длится около двух недель. В это время уровень ЛГ минимален (0,5 – 16,9).
Концентрация лютеинизирующего гормона меняется в зависимости от периода жизни женщины. Она минимальна в дорепродуктивном периоде и при беременности, а в постменопаузе возрастает почти в десять раз. У мужчин референсные значения ЛГ меняются в зависимости от возраста. Так, его уровень минимален у подростков моложе восемнадцати лет, а наиболее высок после семидесяти.
Когда повышен уровень лютеинизирующего гормона
Относительное повышение уровня лютеинизирующего гормона может быть у детей, имеющим преждевременное половое созревание. Также повышенная концентрация ЛГ может определяться у пациенток, страдающих поликистозом яичников. Лютеинизирующий гормон повышен в тех случаях, когда нарушается нормальная отрицательная обратная связь между половыми железами и гипоталамусом. Это ведет к тому, что синтез гипофизом ЛГ и ФСГ растормаживается. Если такое явление происходит во время менопаузы, это не является отклонением от нормы, но во время репродуктивного периода считается патологией. Лютеинизирующий гормон повышен в таких случаях:
Когда и как сдать анализ на содержание ЛГ
Если вам необходимо сдать анализ крови на соответствие содержания лютеинизирующего гормона норме, его крови лучше сдавать утром – с семи до девяти часов. Накануне необходимо не принимать пищу не менее двенадцати часов. При инфекционных заболеваниях и повышенной температуре не сдают анализов на лютеинизирующий гормон – норма там не определится. Концентрация ЛГ зависит от фазы цикла женщины. Нормой во время овуляции являются пиковые показатели.
Гипофункция яичников как заболевание, при котором повышен ЛГ
При снижении функции яичников происходит целый комплекс изменений в женском организме, которые называются их гипофункцией. Этот синдром не является ни диагнозом, ни заболеванием. Гинекологи рассматривают следующие виды яичниковой недостаточности – первичные и вторичные. Первичные нарушения развиваются еще внутриутробно и связаны с неполным развитием яичника. Вторичная недостаточность развивается в результате патологических изменений обмена веществ и гормонального дисбаланса вследствие нарушения корреляции гипофиза и гипоталамуса.
Какие бывают признаки гипофункции яичников? Симптомы гипофункции яичников зависят от того, когда наступила недостаточность – до полового созревания, или после оного. Врожденная гипофункция яичников проявляется задержкой полового созревания у девочек старше семнадцатилетнего возраста, недоразвитием молочных желез, аменореей и олигоменореей. Если же заболевание развилось в репродуктивном периоде, следует ожидать следующих проявлений:
Для того, чтобы подтвердить диагноз «гипофункция яичников» необходимо выполнить УЗИ матки, составить график базальных температур, определить уровень гормонов яичника, гипофиза и гипоталамуса. При яичниковой недостаточности лютеинизирующий гормон повышен.
Как же лечить гипофункцию яичников? При первичной гипофункции яичников следует привести в норму режим и питание, выполнять лечебные гимнастические упражнения, направленные на нормализацию кровообращения в малом тазу, провести заместительную гормонотерапию эстрогенами. В случае повышения уровня лютеинизирующего гормона у женщин можно обратиться в «Центр ЭКО» Тамбов, где не только установят причину этого повышения, но и назначат индивидуальную терапию.
Гипофункция яичников у женщин
Основной задачей яичников является производство фолликулов, а также синтез половых гормонов – эстрогенов, небольшого количества андрогенов и прогестинов. При условии правильного функционирования эти парные органы во многом влияют на репродуктивное здоровье женщины. Если же в силу определенных причин их работа снижается, речь идет о гипофункции яичников. Данное состояние рассматривается в гинекологии не как заболевание, а как нарушение (патология). Оно оказывает воздействие не только на детородную функцию женщины, но и влияет на работу других органов и систем организма. Каковы же симптомы и признаки гипофункции яичников, почему она развивается и как ее лечить?
Причины и признаки гипофункции яичников у женщин
Выделяют две формы гипофункции яичников, каждая из которых имеет свои причины развития и симптомы:
Диагностика и лечение гипофункции яичников
Для постановки диагноза проводятся следующие виды обследований:
После проведения дифференциальной диагностики и установления причины развития гипофункции яичников врач назначает терапию, учитывающую форму патологии и наличие сопутствующих факторов. Обычно лечение заключается в нормализации гормонального статуса пациентки: для этого гинеколог-эндокринолог подбирает для нее индивидуальную схему приема оральных контрацептивов.
В качестве вспомогательной меры при гипофункции яичников используются сеансы физиотерапии, направленные на улучшение кровообращения в органах малого таза.
Если вы хотите пройти консультацию гинеколога в СПб по поводу гипофункции яичников, советуем обратиться в медицинские центры «ЭкспрессМедСервис», расположенные в Купчино и на Лесной.
Гипофункция яичников и беременность
Игнорирование признаков данной патологии может привести к развитию женского бесплодия. Однако при своевременном начале терапии прогноз обычно бывает благоприятным, в результате чего женщина получает возможность благополучно забеременеть и выносить ребенка.
Заболевания паращитовидных желез
Что такое паращитовидная железа?
Паращитовидные железы – это мелкие структуры, расположенные по соседству со щитовидной железой, либо находящиеся непосредственно на ней. Из-за своих маленьких размеров и тесной взаимосвязи со щитовидной железой паращитовидные железы были признаны самостоятельными железами внутренней секреции довольно поздно. В начале 20 века симптомы дефицита паращитовидных желез относили к отсутствию щитовидной железы. В то время хирурги при операциях по удалению щитовидной железы по неосторожности удаляли также и паращитовидные железы. В первой половине 20 века было установлено, что дефицит паращитовидных желез можно восполнить применением солей кальция. Позже ученым удалось выделить активные экстракты паращитовидных желез и охарактеризовать их как железы внутренней секреции, секретирующие паратгормон.
Паращитовидных желез всего 4. Они расположены с передней стороны щитовидной железы. Несмотря на то, что паращитовидные железы анатомически тесно связаны с щитовидной железой, функционально они не зависимы.
Когда кровь проходит через сосуды, пронизывающие паращитовидные железы, они сразу определяют уровень кальция и реагируют увеличением либо снижением выработки паратгормона (паратиреоидный гормон, ПТГ).
Функции паращитовидных желез
Единственная функция паращитовидных желез – контроль уровня кальция в крови и поддержание его в очень узких пределах между 8,5 и 10,5. Тем самым, паращитовидные железы контролируют также содержание кальция в костях, а также участвуют в регуляции функций нервной и мышечной систем. Кальций – элемент, благодаря которому происходит сокращение мышц. Уровень кальция также важен для нормального проведения возбуждения по нервным волокнам.
Знание этих двух основные функций кальция позволяет объяснить, почему при снижении его уровня в крови ниже 8,5 человек чувствует покалывание в пальцах либо спазм в мышцах (такие явления наблюдаются непосредственно после операции на паращитовидных железах). Подобно этому, слишком высокий уровень кальция может вызывать подавленное состояние, сонливость, делать человека более раздражительным, а иногда даже вызывать проблемы с памятью.
Гормоны щитовидной железы, содержащие йод (Т3, Т4), регулируют обмен веществ в организме. Паращитовидные железы регулируют уровень кальция и не влияют на обмен веществ. Однако в щитовидной железе, помимо йодированных гормонов вырабатывается также гормон кальцитонин, или тиреокальцитонин, который влияет на обмен кальция и фосфора, и тем самым также на развитие костной ткани.
При различных травмах костей кальцитонин способствует переходу кальция из крови в костную ткань и стимулирует регенерацию кости. Таким образом, его действие противоположно действию паратгормона.
Нормальная активность паращитовидных желез
Паращитовидные железы богаты кровеносными сосудами, благодаря чему они регулируют уровень кальция в крови 24 часа в сутки.
Если уровень кальция в крови снижен, то клетки железы начинают вырабатывать больше паратгормона. Попадая в кровь, ПТГ циркулирует в крови и воздействует на клетки, способные увеличить содержание кальция в крови. Так, паратгормон оказывает сильное влияние на клетки костей, высвобождая из них кальций и переводя его в кровь. Другой путь увеличения уровня кальция в крови – воздействие паратгормона на клетки внутренних стенок кишечника, благодаря чему они абсорбируют больше кальция из поступающей в организм пищи.
Если уровень кальция в крови слишком высок, клетки паращитовидной железы вырабатывают меньше паратгормона, либо не вырабатывают его вовсе, тем самым приводя к его снижению.
Этот механизм обратной связи действует постоянно, поэтому уровень кальция в крови колеблется в очень узких пределах. В нормальных условиях этот механизм идеально отрегулирован, благодаря чему уровень кальция в костях остается нормальным.
Таким образом, ПАРАТГОРМОН
Заболевания и нарушения паращитовидных желез
Когда паращитовидные железы вырабатывают слишком много, либо слишком мало паратиреоидного гормона, это неблагоприятно влияет на организм, приводя к развитию различных нарушений.
1. Гиперпаратироидизм
Симптомы гиперпаратироидизма
Последствия гиперпаратироидизма
Аденома паращитовидных желез
Аденома паращитовидных желез может проявляться костным (остеопороз, патологические переломы), почечным (нефролитиаз), желудочно-кишечным (язва желудка, панкреатит), сердечно-сосудистым (артериальная гипертония) клиническими синдромами. Диагностика аденомы паращитовидной железы включает лабораторные анализы (определение уровня паратгормона, кальция, фосфора, щелочной фосфатазы), и ряд различных обследований, в том числе биопсию с цитологическим исследованием материала.
Развитие этих заболеваний зависит, в первую очередь, от длительности гиперфункции паращитовидных желез и ее степени. Кости постепенно теряют плотность, процесс прогрессирует. Панкреатит и язвы желудочно-кишечного тракта – более редкое явление. Решение подвергнуться операции на паращитовидных железах принимает сам пациент. Но надо помнить, что симптомы гиперпаратироидизма обычно не сильно выражены и становятся явными лишь через несколько лет после его возникновения.
Помните, что оперативное лечение гиперпаратироидизма в 95% случаев эффективно. Осложнения бывают менее чем в 1% случаев.
2. Гипопаратироидизм
Симптомы гипопаратироидизма
Симптомы могут варьировать от слабо выраженных (дрожь в руках, пальцах, мышц вокруг рта) до сильно выраженных мышечных судорог и тетании и конвульсий (очень редко). Недостаточность паращитовидных желез бывает очень редко, но определенно может возникнуть после операции на щитовидной или паращитовидных железах, а также быть врожденной, когда ребенок рождается без паращитовидных желез
Лечение гипопаратироидизма
Наиболее эффективным способом лечения гипопаратироидизма является применение кальциевых добавок и витамина Д.