Симптомы и причины мочекаменной болезни
Мочекаменная болезнь (среди профессионального сообщества чаще используются термины нефролитиаз или уролитаз) – это заболевание, характеризующееся образованием камней в почках (в почечных лоханках или их чашечках).
Симптомы и причины мочекаменной болезни
Факторы, способствующие формированию камней
1. Потребление пищи, богатой камне-образующими веществами
2. Заболевания и состояния, связанные с камнеобразованием
3. Семейный анамнез мочекаменной болезни
4. Лекарственные препараты, связанные с камнеобразованием
5. Аномалии строения мочевыделительной системы, связанные с камнеобразованием
Почему образуются камни почек?
Существует различные теории формирования камней в почках. Главным фактором, способствующим формированию камней, является превышение концентрации веществ (солей) в моче, из которых они могут образовываться (соединения кальция, оксалаты, фосфаты, мочевой кислоты и пр.). Вследствие превышения концентрации, данные вещества образуют кристаллы и могут выпасть в осадок. К счастью в норме этого не происходит из-за наличия в моче ингибиторов камнеобразования. Камни почек в основном формируются при сильном насыщении мочи солями или нехватке ингибиторов, таким образом, в моче сначала образуются кристаллы, которые затем формируют камни.
Состав и форма камней варьируют в зависимости от вещества, из которого они образовались. На рисунке, представленном ниже отражены основные типы камней мочевыделительной системы

Где еще могут образоваться камни?
К сожалению, почки не единственное место, мочевыделительной системы, где могут образовываться камни. Мочевой пузырь, который выполняет функцию накопления и опорожнения мочи, является вторым местом, где формируются конкременты. Основной причиной, по которой они могут образовываться, являются заболевания связанные с хронической задержкой мочи (стриктуры уретры, аденома предстательной железы, атонический мочевой пузырь и пр).
Клиническая картина и симптомы Мочекаменной болезни
Клиническая картина при мочекаменной болезни разнообразна и крайне индивидуальна. В большинстве случаев, МКБ может совершенно не беспокоить больного, и диагностируются, случайно по данным лабораторных и визуляционных исследований. Первым, наиболее общим симптомом при мочекаменной болезни является боль. Ее локализация зависит от места нахождения конкремента, но при этом она может иррадиировать (отдавать) в соседние области. В большинстве случаев боль возникает вследствие миграции камня из почки в мочеточник, либо при перекрытии выхода из лоханки, что приводит к нарушению оттока мочи из почки.
На месте нахождения камня в мочеточнике может возникать отек и спазм, что так же нарушает отхождение мочи и расширение лоханки (гидронефроз). Болевой приступ при обструкции ЧЛС конкрементом называется — почечной коликой.
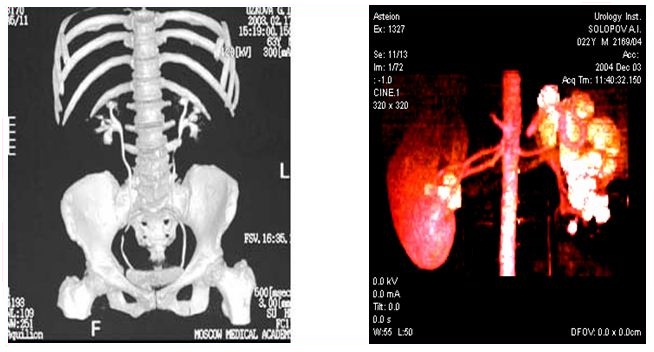
Как правило, у опытного специалиста установка точного диагноза не вызывает затруднений. Этому помогают такие методы инструментального обследования, как ультразвуковое исследование и компьютерная томография. В нашей клинике, как и в других хорошо оснащенных стационарах, выполнение этих исследований занимает суммарно менее 40 минут: этого времени достаточно, чтобы определить размер, количество, местонахождение, плотность камня и определить дальнейшую тактику лечения.
Госпитализация с целью хирургического лечения осуществляется по принципу «одного окна». Пациенту (или лицу его представляющему) достаточно написать письмо с формулировкой своего вопроса. В любой момент времени (и до госпитализации, и после) Вы можете задать интересующие вопросы сотрудникам отделения.
Камни в желчном пузыре: симптомы и когда обратиться к врачу
Желчнокаменная болезнь (ЖКБ) — это образование камней (конкрементов) в жёлчном пузыре и жёлчных протоках. Желчные камни — это затвердевшие отложения пищеварительной жидкости, которые чаще всего образуются в вашем желчном пузыре. Ваш желчный пузырь — это маленький грушевидный орган в правой части живота, прямо под печенью. Желчный пузырь содержит пищеварительную жидкость, называемую желчью, которая выделяется в тонкий кишечник, участвуя в переваривании пищи.
Камни в желчном пузыре бывают размером от песчинки до мяча для гольфа. У некоторых людей развивается только один желчный камень, в то время как у других одновременно много мелких камней.
Наличие конкрементов несет риск развития опасных состояний и тяжелых осложнений.
Симптомы
Зачастую камни в желчном пузыре могут не вызывать никаких признаков или симптомов. Если желчный камень застревает в протоке и вызывает закупорку, то развиваются следующие симптомы:
Когда обратиться к врачу
Запишитесь на прием к врачу, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят.
Немедленно обратитесь за помощью, если у вас появятся признаки и симптомы серьезного осложнения, связанного с камнями в желчном пузыре, например:
Номер для вызова скорой медицинской помощи в Москве – 103
Причины ЖКБ
Непонятно, что вызывает образование камней в желчном пузыре. Врачи считают, что камни в желчном пузыре могут возникнуть в следующих случаях:
Ваша желчь содержит слишком много холестерина. Обычно ваша желчь содержит достаточно химических веществ, чтобы растворить холестерин, выделяемый вашей печенью. Но если ваша печень выделяет больше холестерина, чем может растворить желчь, избыток холестерина может превратиться в кристаллы и, в конечном итоге, в камни.
Ваша желчь содержит слишком много билирубина. Билирубин — это химическое вещество, которое вырабатывается при расщеплении эритроцитов в организме. При определенных состояниях печень вырабатывает слишком много билирубина, включая цирроз печени, инфекции желчных путей и некоторые заболевания крови. Избыток билирубина способствует образованию камней в желчном пузыре.
Ваш желчный пузырь опорожняется неправильно. Если желчный пузырь не опорожняется полностью или достаточно часто, желчь может стать очень концентрированной, что способствует образованию желчных камней.
Типы желчных камней
Типы желчных камней, которые могут образовываться в желчном пузыре, включают:
Холестериновые камни в желчном пузыре. Самый распространенный тип желчных камней, называемый холестериновыми желчными камнями, часто имеет желтый цвет. Эти камни в желчном пузыре состоят в основном из нерастворенного холестерина, но могут содержать и другие компоненты.
Пигментные камни в желчном пузыре. Эти темно-коричневые или черные камни образуются, когда ваша желчь содержит слишком много билирубина.
Факторы риска
Факторы, которые могут увеличить риск образования камней в желчном пузыре, включают:
Осложнения
Осложнения камней в желчном пузыре могут включать:
Воспаление желчного пузыря. Камень в желчном пузыре, застрявший в шейке желчного пузыря, может вызвать воспаление желчного пузыря (холецистит). Холецистит может вызвать сильную боль, перитонит.
Закупорка общего желчного протока. Камни в желчном пузыре могут блокировать каналы (протоки), по которым желчь течет из желчного пузыря или печени в тонкий кишечник. Это может привести к сильной боли, желтухе и инфекции желчных протоков.
Закупорка протока поджелудочной железы. Проток поджелудочной железы — это трубка, идущая от поджелудочной железы и соединяющаяся с общим желчным протоком непосредственно перед входом в двенадцатиперстную кишку. Соки поджелудочной железы, которые способствуют пищеварению, проходят через проток поджелудочной железы.
Камень в желчном пузыре может вызвать закупорку протока поджелудочной железы, что может привести к воспалению поджелудочной железы (панкреатиту). Панкреатит вызывает сильную постоянную боль в животе и обычно требует госпитализации. Тяжелые формы панкреатита часто заканчиваются смертью больного.
Рак желчного пузыря. Люди с камнями в желчном пузыре имеют повышенный риск развития рака желчного пузыря.
Профилактика ЖКБ
Вы можете снизить риск образования камней в желчном пузыре:
Не пропускайте приемы пищи. Старайтесь каждый день придерживаться своего обычного времени приема пищи. Пропуск приемов пищи или голодание может увеличить риск образования желчных камней.
Худейте медленно. Если вам нужно похудеть, не торопитесь. Быстрая потеря веса может увеличить риск образования желчных камней.
Потребляйте больше продуктов с высоким содержанием клетчатки. Включите в свой рацион больше продуктов, богатых клетчаткой, таких как фрукты, овощи и цельнозерновые продукты.
Поддерживайте здоровый вес. Ожирение и лишний вес увеличивают риск образования желчных камней. Работайте над достижением здорового веса, сокращая количество потребляемых калорий и увеличивая физическую активность. Как только вы достигнете здорового веса, работайте над его поддержанием, продолжая придерживаться здоровой диеты и продолжая заниматься спортом.
Каменные люди: как живут пациенты с редчайшим заболеванием
Читайте нас в Google Новости
«Редкими» называют заболевания с распространённостью не более 10 случаев на 100 тысяч человек. Среди них выделяют ещё одну подкатегорию — редчайшие патологии. Ими страдают 1–5 человек из миллиона. Лекарства от большинства этих недугов не существует. Непросто провести клинические испытания из-за малого количества пациентов. У одной из таких патологий сложнопроизносимое название — фибродисплазия оссифицирующая прогрессирующая (ФОП). При ней в теле человека образуются лишние кости. NEWS.ru расспросил людей со вторым скелетом и узнал, как они выживают в России.
В России их 70 человек, в мире — примерно 2000. Это люди, у которых в организме образуются лишние кости. Они появляются внутри мышц, сухожилий, связок и других соединительных тканей. Патологический процесс запускает любая травма, мышечное перенапряжение, вирусные инфекции. Это редчайшее генетическое заболевание. Недуг появляется вследствие генетических изменений (мутаций), причины которых науке пока неизвестны.
Любое хирургическое вмешательство и даже небольшой бытовой ушиб приводят к тому, что мышечная ткань в организме пациента с ФОП замещается костной и со временем человек полностью теряет возможность двигаться. Позже возникают трудности с питанием и дыханием из-за окостенения межчелюстных и межрёберных мышц.
Заподозрить ФОП несложно: характерным признаком заболевания является искривление, укороченность или отсутствие больших пальцев на ногах новорождённого. Эти деформации выявляются у более чем 90% пациентов. Но в среднем от момента обращения к врачу до диагностики заболевания проходит около семи лет. Причина — низкая осведомлённость медицинского сообщества о редчайшем недуге. Заболевание до сих пор не приписано ни к одному разделу медицины. Оно находится на стыке таких специализаций, как хирургия, ортопедия, невропатология.
Большинство врачей не только никогда не видели таких пациентов, но и не имели конкретной информации об этом. Образовательные мероприятия для врачей, посвящённые таким редким заболеваниям, ориентированы в основном на узкоцелевую аудиторию, а специалисты первичного звена мало вовлечены в этот процесс и оттого слабо информированы о проявлениях ФОП.
к.м.н., завлабораторией ревматических заболеваний детского возраста с реабилитационной группой ФГБНУ НИИ ревматологии им. В. А. Насоновой
Лекарств от ФОП до сих пор не существует. Несколько препаратов находятся на стадии разработки. Продолжительность жизни пациентов составляет 40–43 года. Главная причина их гибели — остановка сердца или удушье.
34-летняя Марина Белова из Томской области поставила смартфон на стол и включила камеру. Она снимает для своего YouTube-канала видеорецепт приготовления «солдатского торта». Для блюда нужно готовое печенье, сгущённое молоко, немного вина. Ингредиенты она размешивает ложкой. Руки Марины замерли в одном положении много лет назад. Только кисти сохранили небольшую подвижность. Её спина всегда находится в полусогнутом состоянии, а колени практически не разгибаются. В своём YouTube-канале «Особый поварёнок» она показывает, как готовить вкусные и красивые блюда, даже если двигаешься с трудом.
Тело Марины — как крепкая броня. Выпирающие кости, гематомы, спазмированные конечности. Но душа открыта для жизни. Женщина не только смирилась со своей болезнью, но научилась жить с ней в тандеме. В её гардеробе много открытых платьев, коротких юбок. Она выставляет в социальные сети фото в купальнике. И вообще любит позировать на камеру.
Все люди разные, я такая, какая есть. Кому не нравится, может не смотреть. Я не буду себя паковать в какие-то большие одежды. Я же не бабушка, — объясняет девушка.
Она привыкла к взглядам прохожих. В них читаются жалость, отвращение или, напротив, болезненное любопытство.
Лечили от рака, не вылечили. История Марины Беловой
Я родилась с деформированными пальцами ног. Сказали: само пройдёт. Других симптомов не было до 1,5 лет. В этом возрасте бежала и упала. Сначала отекло плечо, потом начало припухать. Появился нарост на месте удара. Врачи детской поликлиники забили тревогу: похоже на саркому кости (злокачественную опухоль. — NEWS.ru). Меня направили в Кемеровский онкологический диспансер. Там диагноз подтвердили. Провели курс химиотерапии. Начались побочные эффекты. Меня тошнило, рвало, выпали волосы.
Когда училась в школе, неудачно упала. Приземлилась на локоть. Он распух и болел. Однажды утром я поняла, что рука не сгибается. Как будто зацементировалась. Сделали снимок. Оказалось, что сустав покрылся костной тканью. Сухожилия и мышцы атрофировались. Чуть позже второй локоть постигла та же участь. Упала, ударила, опух и перестал разгибаться.
В 9-м классе «заработала» травму спины. Оступилась и полетела с лестницы. На месте падения опять образовалась кость. Меня согнуло на 75 градусов вперёд.
Я уже была как ходячая статуя, а врачи не понимали, что со мной. Очевидно было одно — падать и ударяться мне нельзя. Мама меня пыталась уберечь. Закрыть дома, минимизировать контакты, перевести на домашнее обучение. Я сопротивлялась. Заниматься на дому не хотела. Несмотря на болезнь, отношения с одноклассниками были хорошие. Насмешек почти не слышала. Может, из-за того, что держалась на равных всегда и не позволяла себя жалеть.
Посещала упорно школу. Заходила на урок, садилась на своё место. Демонстративно игнорировала своё состояние. Ударялась много раз. Ногами, плечами, руками, рёбрами. Звучит со стороны странно. Но я не хотела прятаться от жизни и не хочу до сих пор.
В 27 лет мне впервые поставили диагноз. В областной больнице города Томска врач произнесла что-то непонятное. Я переспросила насколько раз. Фибродисплазия оссифицирующая прогрессирующая. Полезла в Интернет и обалдела. Долго не могла поверить. Каменеющий человек без надежды на излечение — это я.
Всегда хотела семью. Была уверена, что найдётся человек, готовый меня принять и любить. Было несколько неудачных романов. Даже один парень с инвалидностью. Не сложилось. В социальных сетях познакомилась с Мишей. Он здоровый. Обычный парень, мой ровесник. Я ему сразу сказала: девушка я особенная, прислала фото. Увиденное его не отпугнуло, отреагировал спокойно. Сказал что-то вроде: все люди разные, а ты такая, какая есть. Взял билет и приехал ко мне. Как-то сразу стало понятно: моё. Сыграли свадьбу. Миша сразу понимал: детей у нас не будет. Рожать мне нельзя, а кесарево сечение я, скорее всего, не переживу. Миша не страдает. Говорит: ты для меня любимая и единственная дочка. Вечно маленькая. Он сознательно принял на себя эту роль, женаты уже семь лет.
Здоровые мечтают поменять свою жизнь. Я же хочу, чтобы она не менялась. Пусть ноги и руки останутся хотя бы в таком же положении, как сейчас. Чтобы не было полного паралича. Я жить хочу. Очень хочу на море и за границей побывать. Мы все ждём лекарства, надеюсь, дождёмся.
Двойное горе. История Михаила Криворотенко
Мне 45 лет. Я появился на свет и живу в Москве. Мой диагноз — фибродисплазия оссифицирующая прогрессирующая. Родился с кривыми пальцами ног, как и все пациенты с ФОП. В далёком 1976 году уровень медицины был значительно ниже. Врачи толком не обратили на это внимания: «Может быть, у вас что-то в роду». Махнули рукой.
Диагноз мне поставили в четыре года. Я считаю, что это случилось только благодаря моим родителям, которые объехали со мной и братом лучшие московские клиники. Это стало нашим спасением в детском возрасте. Мы избежали ошибочного лечения онкологии.
В нашей семье уникальный случай. Граната упала в одну воронку два раза. Редчайшая болезнь настигла меня и моего брата. Это единственный случай в России.
В детском возрасте были проявления клинические диагноза: оссификаты на шее, плохо сгибалась спина, руки поднимались только на уровне плеч. В пубертате начались проблемы посерьёзнее. Меня скрутило. Руки перестали сгибаться совсем, потом ноги. Врачи, конечно, понимали, что со мной. Но сделать ничего не могли.
Сейчас дети с ФОП сталкиваются с насмешками и травлей. Сверстники достают телефон, снимают, выкладывают. Тогда всё было по-другому. Никто не акцентировал на этом внимание. Ну были мы с братом освобождены от физкультуры. Никакой лишней жалости. Хоть и говорят, что в советское время плохо к инвалидам относились. Это не так.
Несмотря на болезнь, мы с братом выучились на экономистов. Работали до того момента, пока не стало совсем худо. Теперь оба на пенсии. Мама ухаживает за нами. Когда её не станет, не знаю, что будем делать. Мы абсолютно беспомощные. Ходить без посторонней помощи не можем даже по квартире. Личную жизнь устроить так и не удалось, Марина Белова среди людей с ФОП — счастливое исключение. Людей, готовых жить с инвалидом, практически нет.
На Западе для инвалидов придумано множество устройств — для самостоятельного надевания носков, удлинитель расчёсок. У нас это всё не закупается. Получить невозможно. Как и подгузники, ортопедические матрацы, специальное бельё. Всё это не входит в перечень реабилитации при нашем заболевании. Пациенты с ФОП «ложатся» мёртвым грузом на ближайших родственников.
Конечно, мы живём надеждой, что лекарство от ФОП будет. ФОП вообще уникальное и единственное в своём роде заболевание. Лекарство поможет не только нам, но и миллионам людей со схожими костными заболеваниями. Остаётся ждать, надеяться и верить.
Надежда на лекарство
У пациентов с ФОП есть надежда на спасение. Причём случиться это может в ближайшее время, сообщил NEWS.ru доктор биологических наук, заведующий лабораторией (лаборатория ДНК-диагностики) Медико-генетического научного центра им. Бочкова Александр Поляков. Причина заболевания обнаружена около 20 лет назад. В фазе клинических испытаний находятся два препарата от этой патологии. Это серьёзный прогресс, считает эксперт. После прохождения государственной регистрации препараты будут доступны больным. Это вопрос нескольких лет.
Ключевая задача системы здравоохранения России, по мнению эксперта, — ранняя диагностика ФОП. Это заболевание требует высокой компетенции врачей и медицинского персонала. Необходимы клинические рекомендации, чётко определяющие, как врачу действовать в той или иной ситуации. Нужно вовремя направлять пациента на проведение генетического анализа. ФОП является одним из хорошо визуализируемых заболеваний.
Главное — понимать, что небольшое искривление пальцев ног может быть симптомом, а не просто косметическим недостатком. Поляков убеждён, что необходимо создать программное приложение для неонатологов, ревматологов и ортопедов по диагностике, включающее опросник и фото подозрительных участков, которые могут быть отправлены на рассмотрение экспертов по ФОП.
Добавить наши новости в избранные источники
Слюнокаменная болезнь, как причина воспаления слюнных желез
Слюннокаменная болезнь (сиалолитиаз) – заболевание слюнных желёз. Происходят нарушения, сбой в их работе (чаще – они воспаляются), что приводит к появлению в них и их протоках камней (одного или нескольких). Наличию камней всегда сопутствует воспаление желёз, но что является первичным — камни или воспаление — медики до сих пор не решили. Обычно такие твердые образования находят в подчелюстной и подъязычной железе. В околоушной железе они редкие гости.
Болеют слюннокаменной болезнью в большинстве случаев мужчины среднего возраста (30-45 лет). У женщин это заболевание встречается намного реже. У детей его практически не диагностируют.
Причины
Учёные до конца так и не выяснили точные причины данного заболевания. Познакомимся с их гипотезами. Вот некоторые из них.
В группе риска – больные с рядом заболеваний (мочекаменной и желчнокаменной болезнью, сахарный диабетом).
Слюнные камни
Для того, чтобы бороться с этими вредоносными плотными образованиями, их надо видеть, знать их состав, форму, возможные размеры.
В разрезе можно увидеть, что слюнной камень слоистый. В нём медики находят клетки эпителия, и бактерии, и грибки, и слизь и пр. Состоят они из минеральных и органических веществ. Органика в камнях преобладает, составляя до 75-90% их общей массы. По составу эти твёрдые слюнные образования похожи на зубные камни.
Симптомы
Диагностика
Во время диагностики доктор должен определить наличие камня, где он находится, его размеры и форму.
Лечение
Современная медицина имеет не один метод избавления от слюнных камней.
Мочекаменная болезнь. Современные методы лечения
Авторы:
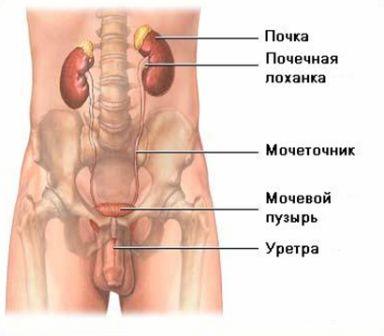
Анатомия органов мочевой системы
Почка – парный орган, образующий и выделяющий мочу. Почка имеет бобовидную форму, темно-красный цвет, плотную консистенцию. Размеры почки у взрослого человека (обычно) следующие: длина 10-12см, ширина 5-6см и толщина 3-4см. Масса почки колеблется от 120 до 200 г. Поверхность почки гладкая.
В почке различают переднюю и заднюю поверхности, выпуклый латеральный край и вогнутый медиальный край. В среднем сегменте медиального края имеется углубление – почечные ворота, лимфатические сосуды. Почки расположены в поясничной области, по обе стороны от позвоночного столба и лежат за пределами брюшной полости (ретроперитонеально). Почки лежат асимметрично: левая почка располагается несколько выше, чем правая. Имеются индивидуальные особенности положения почек. Различают высокое и низкое расположение почек.
Структурно-функциональной единицей почки является нефрон, (в почке имеется более миллиона нефронов). На всем протяжении нефрон окружен кровеносными сосудами и именно в нем происходит очищение крови от шлаков и образуется моча. Длина всех нефронов в двух почках составляет около 100км.
Почечная лоханка – напоминает по форме уплощенную воронку. Постепенно суживаясь книзу, почечная лоханка переходит в мочеточник.
Мочеточник – парный орган, начинается из суженной части почечной лоханки. Функция мочеточника заключается в выделении мочи из почки в мочевой пузырь. Мочеточник имеет форму трубки длинной 20-35см. и шириной 8 мм.
Мочевой пузырь – непарный полый орган, выполняющий функцию резервуара для мочи, которая из мочевого пузыря выводится наружу через мочеиспускательный канал. Наполненный мочевой пузырь имеет округлую форму, емкость его у взрослого человека 250-500мл.
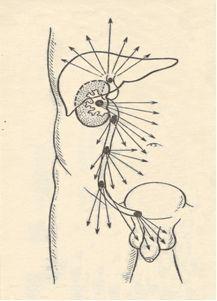
Если камень находится в почке, появляется тупая, ноющая боль в области поясницы. Возможно появление крови в моче. Характерна связь боли с движением, изменением положения тела. Если камень находится в мочеточнике, боль из поясничной области смещается в область паха, может отдавать в бедро или половые органы. При расположении камня в нижней части мочеточника, больной испытывает частые позывы к мочеиспусканию.
Ориентировочная схема распространения болей в зависимости от месторасположения камня.
Если камень полностью перекрыл мочеточник, то давление мочи в почке резко увеличивается, что вызывает приступ почечной колики. Это сильная острая боль в пояснице, распространяющаяся в область живота. Приступ может продолжаться как несколько минут, так и несколько дней. Часто приступ заканчивается выходом небольших камней или их фрагментов.
Необходимо знать, что МКБ долгое время может протекать практически незаметно. Например, если камень, находящийся в почке, имеет большие размеры, неподвижен и не вызывает нарушения оттока мочи, то боли может и не быть вообще.
По структуре камни бывают:
Знание структуры камня играет немаловажную роль при выборе методов лечения и профилактики. В клинико-диагностическом центре «Здоровье» впервые на юге России налажен наряду с химическим рентгенофазовый анализ мочевых камней, который как раз и позволяет классифицировать камни по минералогическому принципу.
Диагностика МКБ
Диагноз мочекаменной болезни, как и любого другого заболевания, основывается на общеклинических признаках, данных лабораторных исследований и аппаратных методах диагностики. Мочекаменную болезнь легко диагностируют, если после почечной колики появляется гематурия и отходят мочевые камни. При отсутствии этих признаков диагноз ставят на основании совокупности указанных выше симптомов и данных урологического обследования.
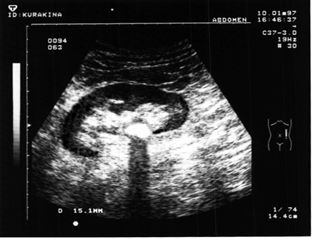
Особое место в диагностике МКБ занимают ультразвуковое исследование (УЗИ)
УЗИ дает информацию о форме и контурах почки, состоянии чашечно-лоханочной системы почки, наличии камня в почке его форме, размерах, плотности (денситометрия) или же показывает косвенные признаки нахождения камня в мочеточнике – расширение чашечно-лоханочной системы.
Ультразвуковое изображение камня почки
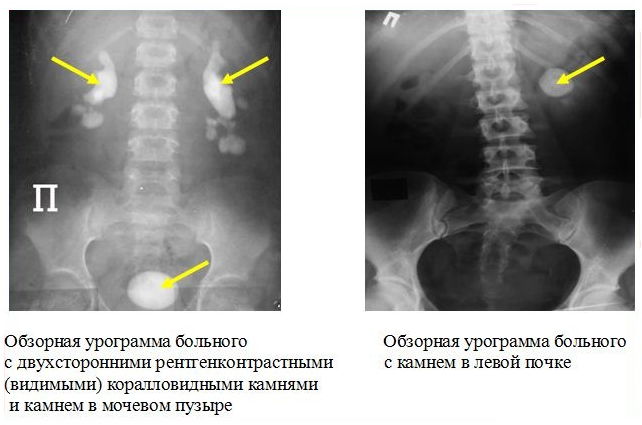
Рентгенологическое исследование.
Компьютерная томография
В последние годы всё большее значение приобретает компьютерная томография, позволяющая не только улучшить диагностику МКБ, детализировать анатомические соотношения камня и чашечно-лоханочной системы, но и выполнить денситометрию (определение плотности камня и костей).
Денситометрия скелетных костей может быть полезной при диагностике остеопороза, который, в свою очередь, может вызывать образование кальциевых камней.
Объем диагностических процедур должен определить Ваш лечащий доктор
Стандартное обследование может включать:
Лечение МКБ
Методы лечения больных мочекаменной болезнью разнообразны, но их можно разделить на две основные группы: консервативные медикаментозные и оперативные. Выбор метода лечения зависит от общего состояния больного, его возраста, от клинического течения заболевания, величины и локализации камня, от анатомо-функционального состояния почки, наличия и стадии хронической почечной недостаточности.
Уважаемые пациенты, хотелось бы предложить Вам принятый сегодня стандарт поведения.
Если Вам установлен диагноз “Мочекаменная болезнь” и если врач считает, что одни лишь медикаменты вам не помогут, то Вы должны знать:
Необходимо несколько подробней остановиться на нескольких современных методах лечения.
Дистанционная литотрипсия (ДЛТ)
ДЛТ по праву заняла ведущее место, с неё обычно начинают лечение камней почек и мочеточников (если нет противопоказаний).
В клинико-диагностическом центре «Здоровье» успешно функционируют пьезоэлектрический дистанционный литотриптор производства
Целью ДЛТ является измельчение камня на такие мелкие кусочки, которые могут выйти самостоятельно естественным путем. Но необходимо помнить, что не все камни одинаково легко поддаются дроблению, это зависит от химического состава камня и его плотности (именно поэтому важно знать плотность камня, т.е. провести денситометрию и если плотность очень высокая, может быть лучше выбрать другой метод лечения).
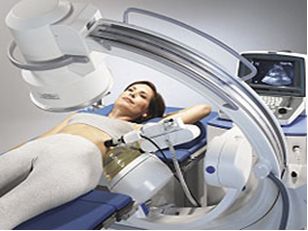
Как правило процедура дробления – «сеанс», занимает 20 минут. В зависимости от размера, состава, плотности камня может потребоваться от 1 до 4-5 сеансов, а иногда и повторный курс. Ведь необходимо разрушить камень так, чтобы не повредить ткань почки, мощности аппарата может хватить на разрушение практически любого камня, но при этом возникнут серьезные повреждения почки, которые могут потребовать выполнение открытой хирургической операции для их исправления.
В вашем конкретном случае врач всегда объяснит Вам особенности и детали Вашего лечения.
Ни один врач не может гарантировать успех лечения и отсутствие риска. При камнедроблении из-за перемещения камней возникают небольшие повреждения слизистой и мочевыводящих путей. Поэтому моча окрашивается кровью. Реже возникает кровоизлияние (гематомы) в ткани почек, которые в большинстве случаев исчезают без операции.
Выход осколков камней может начаться сразу же после лечения, но может и через несколько дней. Частички камня, размером большей частью с песчинку, чаще всего без затруднений проходят через мочеточник в мочевой пузырь, а затем вымываются струей мочи. Возникающие иногда колики практически всегда удается ликвидировать или облегчить обычными спазмолитическими и обезболивающими препаратами в форме свечей, инъекций или инфузий.
Если осколки камня скопились в мочеточнике (каменная дорожка) и нарушают выход мочи из почки, вызывая боли и угрожая развитием острого воспаления, то необходимо:
Рентген-эндоскопические методы лечения:
Эндоурологические вмешательства – это интервенционные лечебные и диагностические манипуляции, проводящиеся под рентген –телевизионным и/или эндоскопическим контролем, производящиеся из перкутанного (чрескожного) или трансуретрального (через мочеиспускательный канал) доступов.
Основным показанием к отведению мочи из верхних мочевых путей является невозможность, при нарушении оттока мочи из почки, преодолеть обструкцию в мочеточнике ретроградным проведением катетера, развитие острого обструктивного пиелонефрита, для профилактики и ликвидации обструктивных осложнений ДЛТ, как 1 этап подхода к конкременту в почке перед его эндоскопическим удалением.
Противопоказания к ЧПНС индивидуальные, к ним можно отнести высокое расположение почки с ограничением ее подвижности, нарушение свертывающей системы криви, неоднократные операции на почке – выраженный рубцовый процесс. ЧПНС выполняется под местной анестезией в положении пациента на животе, визуализация почки и пункция проводится под рентген – телевизионным контролем и ультразвуковым наведением. Продолжительность операции при определенном опыте 5-15мин., пациент может вставать и ходить сразу после вмешательства.
Трансуретральная катетеризация и стентирование почки
Трансуретральная катетеризация и стентирование почки используются для ретроградного разрешения обструкции ВМП (верхних мочевых путей), при длительном стоянии камня мочеточника “на месте” или для его смещения для ДЛТ в лоханку (повышается эффективность ДЛТ). Отдельным показанием для установки внутреннего стента являются крупные, множественные и коралловидные камни нормально функционирующей почки, которые могут быть подвергнуты ДЛТ на фоне внутреннего дренирования.
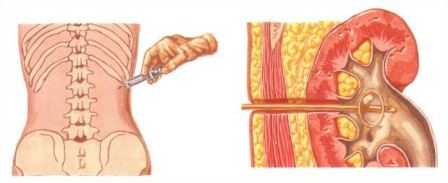
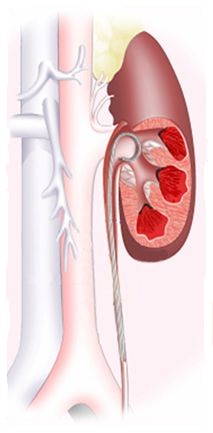
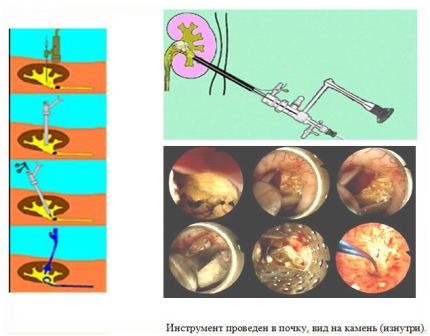
Чрескожное удаление камней почки
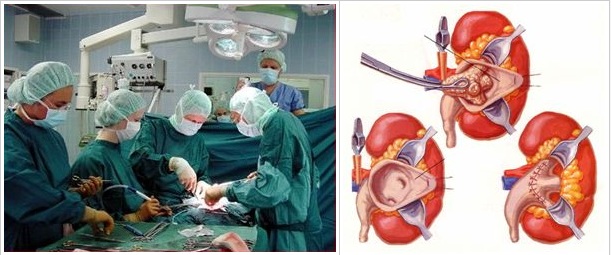
Чрескожная (перкутанная) рентген – эндоскопическая хирургия – вмешательство, производимое путем создания пункционного (или расширения послеоперационного) нефростомического свища и удаления через него камня под рентгеновским или эндоскопическим контролем целиком или после предварительной его фрагментации. В “эпоху ДЛТ” перкутанная рентген – эндоскопическая хирургия применяется для самостоятельного или комбинированного с ДЛТ лечения крупных, множественных, коралловидных камней, неоднократно оперированных, и единственной почки, а также при неудачах ДЛТ.
Операция выполняется под внутривенной анестезией или эндотрахеальным наркозом.
При коралловидных камнях почки может применяться комбинированное лечение – ДЛТ и перкутанная хирургия.
Техника и этапы операции
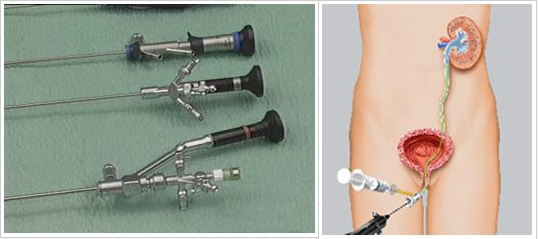
Трансуретральная рентген – эндоскопическая хирургия
Во время операции используется специальный ригидный (жесткий) инструмент с оптической системой – уретероскоп, позволяющий осмотреть мочеточник и лоханку на всем протяжении.
Уретеролитотрипсия (эктракция) т.е. разрушение или удаление – применяется в основном для лечения длительно стоящих “на месте” (“вколоченных”) камней мочеточников, смещения камней мочеточника в лоханку для ДЛТ, ликвидации “каменных дорожек” после ДЛТ, а также при неэффективности первичной ДЛТ.
Операции выполняются под внутривенной анестезией. Совершенное инструментальное обеспечение, в том числе новое высокоэффективное, и атравматичные контактные литотрипторы в значительной степени повышают эффективность удаления камней мочеточника.
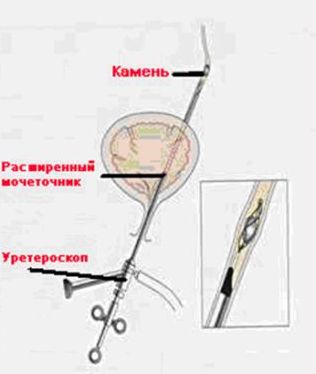
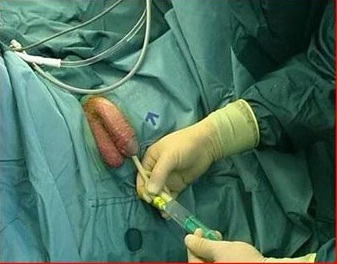
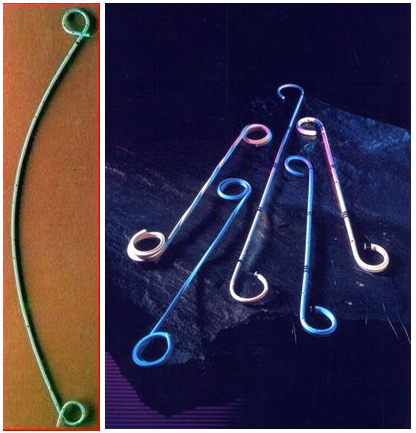
Мочеточниковый стент, что это?
Мочеточниковый стент – специально разработанная трубка, сделанная из гибкого пластикового материала, который помещается в мочеточник, позволяя осуществлять так называемое “закрытое дренирование” мочевых путей.
Как долго стент находится в организме?
Нет определенного времени. Стент находится в организме, пока не уменьшится обструкция. Это зависит от причины обструкции и природы ее лечения.
Ваш уролог сообщит Вам, на какое время он планирует оставить стент внутри организма.
Как извлекается стент?
Это – короткая процедура и состоит из удаления стента, используя цистоскоп.
Мочеточниковые стенты разработаны, чтобы пациенты могли вести нормальный образ жизни. Однако, ношение стентов может сопровождается побочными эффектами, большинство их не опасны для здоровья.
Наиболее частые побочные эффекты:
Если Вам установлен стент:
Вам совместно с Вашим врачом необходимо наблюдать за стентом (УЗИ, обзорная урография), т.к. через 1,5-2 мес. стент может начать покрываться кристаллами солей, что может приводить к усилению болей, гематурии.
Когда Вы должны обратиться за помощью?
Вам необходимо связаться с врачом:
Если Вам предложили открытую операцию, обдумайте все еще раз, но, видимо, другого варианта лечения у Вас нет, не затягивайте свою болезнь, принимайте решение.
Необходимо признать, что в настоящее время врачи гораздо больше преуспели в искусстве удаления мочевых конкрементов, чем в умении корригировать сложные нарушения обмена веществ, происходящего в организме на клеточном и молекулярном уровне.
Мы хотим поделиться с Вами нашим опытом, медикаментозной терапии, противорецидивным лечением, мочекаменной болезни.
К препаратам, которые используются при всех формах МКБ, относится:
Канефрон Н – лекарственное средство, содержащее экстракты золототысячника, шиповника, любистока, розмарина и 19 об.% спирта. Канефрон оказывает комплексное действие: диуретическое, противовоспалительное, спазмолитическое, антиоксидантное и нефропротективное, уменьшает проницаемость капилляров, потенцирует эффекты антибиотиков. По клиническим данным, канефрон увеличивает выделение мочевой кислоты и способствует поддержанию рН мочи в диапазоне 6,2–6,8, что является важным в лечении и профилактике уратного и кальций–оксалатного уролитиаза. Препарат выпускается в виде капель и драже. Применяют препарат по 2 драже или по 50 капель 3 раза в сутки.
Цистон (HIMALAYA DRUG Co) – это комплексный растительный препарат, в состав которого входят 9 компонентов, такие как экстракты двуплодника стебелькового, марены сердцелистной, камнеломки язычковой, сыти пленчатой, соломоцвета шероховатого, оносмы прицветковой, вернонии пепельной, порошки мумие и силиката извести. Комплекс биологически активных веществ, входящих в состав Цистона, оказывает литолитическое, диуретическое, спазмолитическое, противомикробное, мембраностабилизирующее и противовоспалительное действие.
Фитолизин. В состав входят экстракты корневищ пырея, луковиц лука репчатого, листьев березы, плодов петрушки, золотарника, корней любистока, травы хвоща полевого, травы горца птичьего, масло шалфея, сосны хвои, мяты перечной и апельсиновое масло. Препарат обладает мочегонным, спазмолитическим, противомикробным и противовоспалительным эффектами. Способствует выведению мелких конкрементов. Назначают препарат для улучшения отхождения и предотвращения рецидивов мочекаменной болезни, при инфекции мочевыводящих путей. Способ применения: 1 чайную ложку пасты разводят в 1/2 стакана теплой воды и принимают 3–4 раза в сутки после еды курсом 10-14 дней.
Уролесан содержит экстракт травы душицы, касторовое масло, экстракт семян моркови, масло мяты перечной, пихтовое масло и экстракт шишек хмеля. Это комбинированный препарат; обладает спазмолитическими и антисептическими свойствами, повышает диурез, подкисляет мочу, увеличивает выведение мочевины и хлора, усиливает желчеобразование и желчеотделение, улучшает печеночный кровоток.
Способ применения и дозы:
Сублингвально, по 8-10 кап на кусочке сахара, 3 раза в день, до еды. Курс лечения зависит от тяжести заболевания и продолжается от 5 дней до 1 мес. При почечных и «печеночных» коликах разовую дозу можно увеличить до 15-20 кап.
Приведем в качестве примера лекарственного средства для растворения мочекислых и цистиновых камней (описание препарата):
Фармакологическое действие: нефролитолитическое, ощелачивающее мочу. Последовательно нейтрализует реакцию мочи. Когда она приближается к нейтральной и устанавливается в пределах pН 6,6 – 6,8, значительно повышается растворимость солей мочевой кислоты и увеличивается экскреция калия. Если данное значение pН удается поддерживать в течение длительного времени, происходит растворение имеющихся мочекислых камней и предупреждается их образование. Кроме того, препарат уменьшает экскрецию кальция, улучшает растворимость кальция оксалата в моче, ингибирует образование кристаллов и, следовательно, препятствует образованию кальций-оксалатных камней.
Показания: мочекаменная болезнь, растворение и предупреждение образования мочекислых и кальций-оксалатных камней, а также смешанных мочекисло-оксалатных камней, содержащих до 25% оксалатов; для подщелачивания мочи пациентов, получающих цитостатики или препараты, повышающие выделение мочевой кислоты, порфирия (сиптоматическое лечение).
Противопоказания: острая и хроническая почечная недостаточность, нарушение КЩС (метаболический алкалоз), строгая бессолевая диета, применение при беременности и кормлении грудью.
Необходимо напомнить, что любые препараты Вы должны принимать только по рекомендации Вашего лечащего врача.
Метафилактика (предотвращение рецидивов) МКБ.
Вне зависимости от состава конкрементов контроль эффективности проводимого курса метафилактики (предотвращения рецидивов) уролитиаза в первый год наблюдения проводят через каждые 3 месяца. В последующем контроль осуществляется 1 раз в 6 месяцев.
В комплексный контроль входит выполнение общего и биохимического анализов крови и мочи, литос-тест, УЗИ мочевой системы, рентгенологического исследования и т.д.
При хроническом пиелонефрите 1 раз в 3 месяца проводят бактериологический посев мочи.
Контроль за проведением профилактического лечения проводят в течение 5 лет после выявления мочекаменной болезни. В случае необходимости проводится коррекция медикаментозного лечения.
Обращаем Ваше внимание на то, что: лекарственные препараты, медицинские услуги, в том числе методы профилактики, диагностики, лечения и медицинской реабилитации, медицинские изделия, упомянутые на данном сайте – могут иметь противопоказания, проконсультируйтесь со специалистом!