Клинико эхографические особенности аномалий развития матки и влагалища
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Проблема диагностики и лечения аномалий развития внутренних половых органов у девочек остается актуальной. Удельный вес больных с пороками мюллеровых производных, по данным А.Г. Курбановой (1983), составляет 2,7% в структуре гинекологических заболеваний детей и подростков. Тактика ведения врожденных пороков развития женских половых органов постоянно находится в центре внимания гинекологов, хирургов, педиатров.
В настоящее время накоплены данные как за наследственную природу заболевания, так и за совместное воздействие генетических и экзогенных факторов, т. е. мультифакторные причины. Е.А. Кириллова (1987) считает, что в основе синдрома Рокитанского-Кюстера и аплазии нижней трети влагалища лежат моногенные мутации с высоким риском наследования.
Наибольшее распространение в нашей стране получила клинико-анатомическая классификация А.Г. Курбановой (1983), которую мы использовали в своей работе. В диагностике пороков развития мюллеровых производных у подростков основное внимание следует уделять жалобам ребенка, анамнезу заболевания, гинекологическому осмотру. Для уточнения диагноза применяются различные дополнительные методы обследования: компьютерная томография, магнитно-ядерный резонанс, лапароскопия. В последние годы в диагностике пороков развития матки и влагалища ведущее место занимает эхография, особенно у детей и подростков, в связи с безболезненностью, безопасностью и необременительностью для больного.
Материалы и методы
Результаты
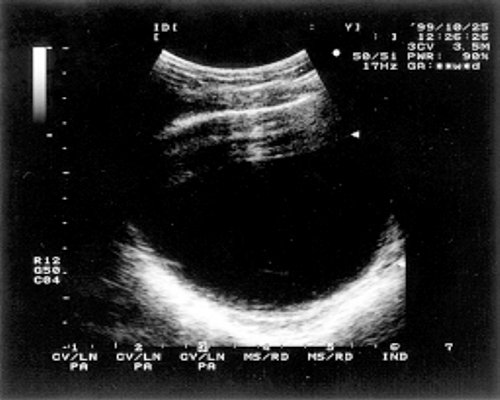
Рис. 1. Аплазия матки и влагалища.
При УЗ-исследовании у большинства больных матка определялась в центре малого таза в виде образования цилиндрической формы, размеры которой в среднем не превышали значений, характерных для 2-7-летнего возраста девочек с нормальным половым и физическим развитием.
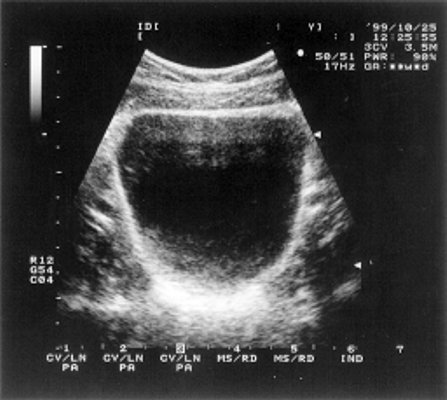
У 17 больных матка определялась в виде двух мышечных валиков, расположенных пристеночно в полости малого таза размерами, не превышающими 2,7 x 1,2 x 2,5 см (рис. 2).
Рис. 2. Две рудиментарные матки.
Яичники располагались высоко у стенок малого таза и их размеры соответствовали возрастной норме. У 16 больных определялись фолликулы диаметром от 1,2 до 2,5 см в дни овуляции.
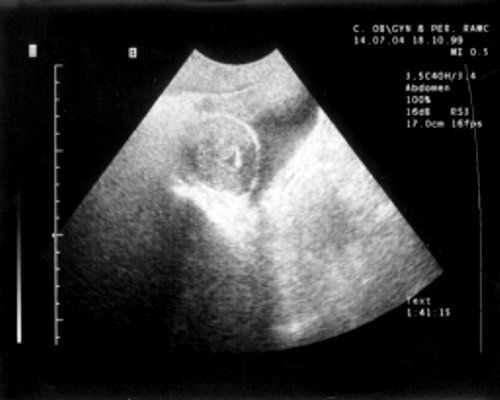
На циклические боли внизу живота жаловались 12 больных с аплазией влагалища. У 5 из них на эхограмме определялась функционирующая рудиментарная матка в виде перевернутого конуса с маленькой полостью. Шейка не дифференцировалась (рис. 3). У остальных 7 больных на эхограмме определялись маленькие рудиментарные матки, однако в яичниках в момент болей идентифицировались фолликулы диаметров до 2,5 см. При исчезновении фолликулов исчезали боли. Следовательно, больных беспокоили овуляторные боли, которые эхография помогает дифференцировать с болями при функционирующей рудиментарной матке.
Рис. 3. Функционирующая рудиментарная матка (продольное сканирование).
При гинекологическом осмотре наружные половые органы у всех девочек были развиты по женскому типу, без признаков вирилизации. Вход во влагалище отсутствовал, так как гимен был «сплошной» у большинства больных и имел обычное строение с наличием углубления за ним в среднем 1,75±0,4 см по зонду у 13 больных. У 11 девочек с вагинопластикой в анамнезе определялось слепое влагалище глубиной от 2 до 7 см (в среднем 3,3±0,57 см) с выраженными рубцовыми изменениями в куполе, гимен отсутствовал.
При ректоабдоминальном исследовании в полости малого таза на расстоянии от 2 до 8 см от ануса определялось образование размерами от 5 см до 18-недельной беременности. У некоторых больных на вершине образования удалось дифференцировать матку. Пальпаторные изменения в области придатков матки в виде образований с нечеткими контурами определялись у 5 пациенток (гематосальпинксы).
По данным УЗ-исследования и клинической характеристике больные с частичной аплазией влагалища разделены на 2 подгруппы: с аплазией нижней трети влагалища; с аплазией 2/3 нижней части влагалища (таблица).
Синдром Рокитанского-Кюстнера
Общие сведения
Частота встречаемости синдрома Рокитанского-Кюстнера составляет 1 на 4500-5000 случаев новорожденных девочек. Регистрируются как спорадические, так и семейные формы аномалии. Современная гинекология выделяет изолированный синдром Рокитанского-Кюстнера, характеризующийся только аплазией матки и влагалища, а также тип порока, сочетающийся с врожденными аномалиями развития позвоночника, почек, сердца и др. органов.
Первое упоминание порока развития матки и влагалища относится к началу XIX в., когда немецкий ученый Майер описал аплазию влагалища, сочетающуюся с множественными аномалиями развития. Позднее Рокитанским и Кюстером было замечено, что при данном синдроме также отсутствует матка, но сохранены и нормально функционируют яичники. В дальнейшем Хаузер обнаружил частое сочетание аплазии матки и влагалища с пороками развития почек и скелета.
Этиология
Эпизоды семейного синдрома Рокитанского-Кюстнера наследуются по аутосомно-доминантному типу передачи с неполной пенетрантностью и экспрессивностью гена. Синдрома Рокитанского-Кюстнера в гинекологии диагностируется у женщин с первичной аменореей в 20% случаев.
Клинические проявления
Основной жалобой, с которой девочки 15-16 лет приходят на консультацию гинеколога, служит отсутствие менструаций. Пациенток более старшего возраста обычно беспокоит невозможность ведения половой жизни. В отдельных случаях синдром Рокитанского-Кюстнера выявляется в результате экстренного обращения женщины в связи с тяжелыми разрывами промежности при попытке полового сношения.
Лица с синдромом Рокитанского-Кюстнера сложены по женскому типу, имеют нормально развитые наружные гениталии и вторичные половые признаки. При синдроме Рокитанского-Кюстнера влагалище либо полностью отсутствует, либо определяется в виде укороченного слепого мешка. Недоразвитие внутренних половых органов может проявляться наличием рудиментной матки в виде небольшого тяжа или двух рогов с тонкими неполноценными фаллопиевыми трубами или полным их отсутствием. При этом яичники имеют нормальную архитектонику и полноценно функционируют.
У 40% женщин синдром Рокитанского-Кюстнера сочетается со скелетными аномалиями и пороками мочевой системы – подковообразной почкой, дистопией почки, аплазией почки, удвоением мочеточников. Больные с синдромом Рокитанского-Кюстнера бесплодны.
Диагностика
Общий осмотр выявляет правильное телосложение, соответствие физического и полового развития возрастным нормам. При гинекологическом осмотре на кресле пациенток с синдромом Рокитанского-Кюстнера определяется нормальное развитие наружных гениталий, оволосение по женскому типу. Исследование влагалища с помощью зонда выявляет за девственной плевой укороченное и слепо заканчивающееся влагалище длиной 1-1,5 см. Ректально-абдоминальное исследование позволяет пальпировать тяж в месте типичного расположения матки и отсутствие придатков.
График измерения БТ в прямой кишке соответствует смене фаз менструального цикла и подтверждает нормальное функционирование яичников. Показатели уровня гонадотропинов и стероидов в плазме соответствуют норме. Проведение трансабдоминального УЗИ или МРТ органов малого таза удостоверяет наличие синдрома Рокитанского-Кюстнера. На УЗИ почек нередко выявляются аномалии мочевыводящих путей. Иногда для уточнения степени аплазии перед проведением кольпопоэза прибегают к диагностической лапароскопии. Синдром Рокитанского-Кюстнера дифференцируют с атрезией влагалища и матки при синдроме тестикулярной феминизации (мужской кариотип 46-XY).
Лечение
Единственным способом лечения синдрома Рокитанского-Кюстнера является пластическое формирование неовлагалища – кольпопоэз из тазовой брюшины или сигмовидной кишки. Бужирование и дилятация рудиментного влагалища (кольпоэлонгация) возможна только при его достаточной длине – 2-4 см. Целью вмешательств служит устранение препятствия для нормальной половой жизни.
В большинстве случаев в реконструктивно-восстановительной интимной пластике проводится лапароскопический кольпопоэз с ротацией фрагмента сигмовидной кишки на собственной брыжейке. Искусственное влагалище, сформированное из тканей кишки, не требует дополнительного увлажнения, что положительно сказывается на качестве сексуальной жизни женщин с синдромом Рокитанского-Кюстнера.
Ткани неовагины после операции подвергаются некоторым морфофункциональным изменениям, выражающимся в склерозе, атрофии и дисплазии слизистой кишки. Чтобы не допустить склерозирования и стеноза просвета искусственного влагалища необходимо ведение регулярной половой жизни или периодическое проведение бужирования.
Лапароскопический кольпопоэз при синдроме Рокитанского-Кюстнера имеет преимущества перед открытым вмешательством, позволяя достичь лучших эстетических результатов. При невозможности выполнения кольпопоэза из сигмовидной кишки (недостаточной длине брыжейки) для пластики неовлагалища используются тазовая брюшина, поперечно-ободочная или тонкая кишка.
Прогноз
При синдроме Рокитанского-Кюстнера возможен только паллиативный вариант лечения, которое направлено на адаптацию пациентки к нормальной сексуальной жизни при сохранении аменореи. После пластики влагалища у пациенток с синдромом Рокитанского-Кюстнера нормализуется половая функция. Рождение генетических детей от женщин с синдромом Рокитанского-Кюстнера может быть достигнуто только с использованием экстракорпорального оплодотворения и суррогатного материнства.
Амниотические тяжи – серьезное осложнение беременности, выявляемое на УЗИ
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?fit=825%2C550&ssl=1″/>
При этой патологии внутри плодного пузыря появляются перетяжки (амниотические сращения, тяжи Симонара) – волокнистые образования, плавающие в околоплодной жидкости. На очень раннем сроке они не создают проблем, но по мере внутриутробного роста ребёнка, могут обматываться вокруг его тела, приводя к серьезным последствиям.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi-825×550.jpg?resize=790%2C527″ alt=»Амниотические тяжи» width=»790″ height=»527″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?resize=768%2C512&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Amnioticheskie-tyazhi.jpg?w=900&ssl=1 900w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″/>
Причины образования амниотических тяжей
Точная причина образования сращений до сих пор не установлена, но существует несколько теорий, объясняющих это явление:
Как развивается патология
Пока зародыш маленький, перетяжки плавают внутри пузыря. Затем, в ряде случаев они рассасываются, но иногда тяжи Симонара мешают протеканию беременности.
Обмотавшись вокруг ручки, ножки, шейки или головки плода, перетяжки сдавливают ткани, затрудняя кровообращение. Это приводит к образованию рубцов и нарушению внутриутробного развития. Дети рождаются с недоразвитыми или отсутствующими пальцевыми фалангами, кистями и стопами. Сдавление нервов и сосудов вызывает параличи конечностей, атрофию мышц и сухожилий.
Нарушение кровоснабжения суставов, вызванное сдавлением конечностей тяжами, приводит к рождению детей с несгибающимися, неразгибающимися, неестественно вывернутыми конечностями, косолапостью и косорукостью.
При значительном сдавлении тканей возникает отмирание тканей. Во время УЗИ-обследования обнаруживается отторгнутая конечность, плавающая в околоплодной жидкости отдельно от плода. Иногда рука или нога полностью теряет функциональность и «высыхает», поэтому ее после рождения малыша приходится удалять.
При передавливании тяжом пуповины, прекращается поступление кислорода, питательных веществ и плод погибает. При неполном сдавлении ребенок развивается в условиях гипоксии, приводящей к недоразвитию головного мозга и ДЦП.
В 12% случаев возникает сдавливание личика ребенка. Нарушение тканевого питания челюстно-лицевой области приводит к серьёзным патологиям — деформациям носовой области, несимметричности лица, недоразвитию глазных яблок, слезных желез и ушных раковин на пораженной стороне. Возникают расщелины лица, «волчья пасть» — незаращение твердого неба и «заячья губа» – расщелина верхней губы. Сдавление лицевых нервов вызывает врожденное косоглазие, проблемы со зрением и слухом.
Сдавление тяжом области живота плода в приводит к гастрошизису – расщелине на передней брюшной стенке и омфалоцеле — грыже пупочного канатика. При этих патологиях кишечник и внутренние органы малыша выходят за пределы брюшной полости. Дети часто погибают внутриутробно, а выжившим требуется серьезная операция.
На каких сроках обнаруживаются амниотические тяжи
В большинстве случаев патология видна во время первого УЗИ в 11-12 недель. Но иногда перетяжки обнаруживаются позже. Лучше всего ситуация просматривается при 3D и 4D УЗИ. В ходе обследования определяется, не задели ли тяжи части тела ребенка и не мешают ли они свободному движению плода.
При обнаружении амниотических перетяжек женщине назначают эхокардиографию плода, выявляющую гипоксию. Если во время обследования видно, что тяжи негрубые, небольшие и расположены вне тела малыша, женщине назначается постоянное наблюдение. Примерно в 70% случаев беременность удается доносить, постоянно контролируя состояние плода на УЗИ.
Как правило, если до 25 недель тяжи не вызвали осложнений, в дальнейшем они не помешают вынашиванию. Если обвитие наступило на позднем сроке все же наступило, проводится экстренное родоразрешение. Выбор ведения родов зависит от месторасположения перетяжки и ее толщины. Часто приходится прибегать к кесареву сечению.
При обнаружении на раннем сроке перетяжек, пересекающих тело малыша, предлагается прерывание беременности из-за высокого риска возникновения уродств у ребенка. Женщинам, рискнувшим оставить такую беременность, нужно понимать, что риск преждевременных родов и внутриутробной гибели будет высок, а впоследствии малышу понадобится длительная реабилитация и протезирование.
Некоторые клиники предлагают операцию по эндоскопическому рассечению перетяжек амниона. К сожалению это метод пока недостаточно отработан, поэтому часто не дает результата, заканчиваясь гибелью плода или преждевременными родами.
Профилактика
Самый простой и легкий в путь избежать проблемы – тщательная подготовка к беременности, снижающая риск образования тяжей Симонара и других осложнений. Перед планируемым зачатием нужно пролечить имеющиеся воспалительные процессы половой сферы, провериться на TORCH- инфекции и ЗППП.
При истмико-цервикальной недостаточности проводятся вмешательства предотвращающие преждевременное открытие шейки матки и препятствующие попаданию микробов в маточную полость.
Поскольку единственный метод выявления патологии – УЗИ – обследование, его нужно проходить несколько раз на протяжении беременности. При подозрении на наличие амниотических тяжей потребуется дополнительные 3D и 4D- обследования вне сроков скрининга.