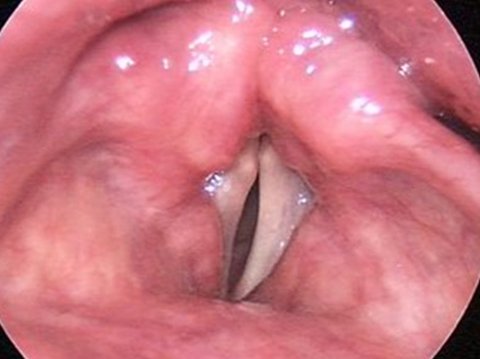
Паралич гортани: причины заболевания, симптомы, медицинская помощь
Паралич гортани – это нарушение двигательной функции из-за практически полного отсутствия произвольных движений в гортани. Они возникают из-за разрушения связи между центральной нервной системой и соответствующими мышцами гортани, а также при нарушении функционирования самих мышц гортани.
Причины возникновения и течение болезни
Кортикальные параличи, которые возникают при нарушении связи с двигательным ядром, всегда возникают с двух сторон. Они могут возникнуть из-за контузии головы, энцефалита, врожденных центральных параличей, билирубиновой энцефалопатии (невоспалительное органическое поражение головного мозга), диффузного атеросклероза.
К возникновению кортикобульбарного паралича может привести повреждение кортикобульбарного тракта, которое сопровождается недостаточным кровообращением в позвоночной артерии и нарушением её проходимости.
Бульбарный паралич возникает как следствие нарушения кровообращения в позвоночной и мозжечковой артерии, а также как осложнение при следующих заболеваниях: бешенство, полиомиелит, полисклероз, опухоли внутри мозжечка, сирингобульбия (патологического состояние продолговатого мозга).
Для того чтобы проявились симптомы паралича, достаточно чтобы была повреждена только часть ядра.
Значительное место в возникновении параличей гортани составляют периферические причины. К ним относятся: травмы гортани, которые были получены при операции на грудной клетке или шее. Кроме того, сдавливание нервного ствола может быть обусловлено несколькими причинами: опухолью гортани или метастазами в области шеи, гематомой гортани, а также инфильтратом при воспалительном процессе в области шеи; из-за увеличения размера сердца и дуги аорты; выпячивания (дивертикула) пищевода или трахеи.
Периферический паралич гортани может возникнуть из-за неврита (воспаление периферических нервов), который бывает воспалительным, токсическим, вирусным, диабетическим и т.д.
Но статистика говорит о том, что чаще всего причиной паралича становятся патологические изменения в щитовидной железе и травмы при операции на ней.
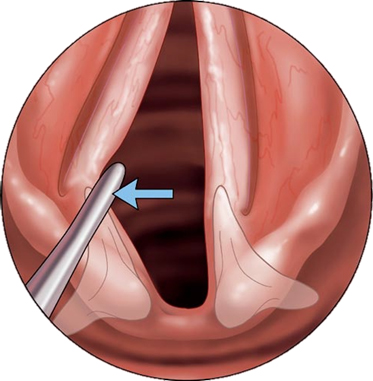
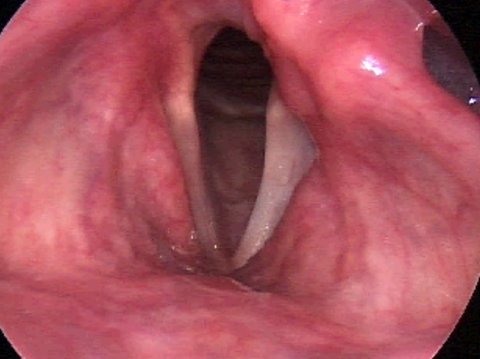
Когда возникает паралич гортани, то страдают все её функции. При односторонней форме паралича наблюдается несмыкание голосовой щели. При таком параличе гортани отмечается атрофия (патологическое уменьшение размера) голосовой связки, а черпаловидные хрящи смещаются ближе к здоровой стороне. Если паралич существует продолжительное время, то наступает анкилоз (неподвижность) черпаловидного сустава. Нарушается защита дыхательных путей при дыхании. При двустороннем параличе гортани отмечается срединное расположение голосовых складок, что служит причиной стеноза гортани.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Клиническая картина
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Для двухсторонней формы паралича гортани характерны клинические проявления стеноза гортани. При параличах центрального генеза возникают нарушения в подвижности языка и мягкого нёба, а также меняется артикуляция (членораздельное произношение).
Степень выраженности проявления специфических для данного заболевания симптомов зависит от давности возникновения заболевания. Нарушения функций сильнее проявляются в первые дни от начала болезни. Затем обычно наступает частичное их восстановление, и человек испытывает некоторое облегчение.
Диагностика
Односторонний паралич гортани следует отличать от анкилоза (неподвижности) перстнечерпаловидного сустава.
Лечение
Консервативные методы лечения способствует улучшению нервной проводимости, стимулируют мышечную и нервную активность, способствуют дезинтоксикации организма, мобилизации черпаловидных суставов.
При хирургическом лечении паралича гортани проводят: перемещение нервного ствола в новое ложе (реинтервация), тиреопластику (операция на щитовидной железе), а также установку имплантатов в пораженную голосовую складку.
Парез гортани: классификация, причины, симптомы, лечение
Терапия ↑
Лечение патологии напрямую зависит от причины его развития. Соответственно главная задача лечения — устранить заболевание, которое стало предшественником пареза. Лечение может быть как медикаментозным, консервативным, так и заключаться в хирургическом вмешательстве.
Относительно медикаментозного лечения оно может быть разным:
Обратите внимание! Лечением должен заниматься только врач, поэтому выбор медикаментозных препаратов и их дозировка определяется им. Самостоятельное лечение способно привести лишь к ухудшению состояния.
Из хирургических вмешательств, они также зависят от причины развития патологии, может быть назначена:
Физиотерапевтические процедуры являются одним из методов при консервативном типе лечения. Зачастую назначают:
Помимо назначенного лечения, больному рекомендуют сохранять голосовой покой, придерживаться диеты, не употребляя слишком горячие, холодные, острые, солёные и кислые блюда. Так как они дополнительно способствуют раздражению слизистой гортани. Возможно, потребуются фонопедические занятия для восстановления работы голосовых связок.
Профилактика
С целью предупреждения пареза гортани следует:
Вернуться к оглавлению
Причины
Паралич гортани – серьезное распространенное заболевание, занимает второе место среди ЛОР-болезней.
Причины парезов различны. Чаще всего провоцирующими факторами выступают:
Вернуться к оглавлению
Консервативное лечение парезов и параличей гортани, в том числе послеоперационных
Тактика лечения рассматриваемого недуга будет напрямую зависеть от причины, что спровоцировала его развитие:
На начальных этапах лечения медики рекомендуют голосовой покой, чтобы не перегружать поврежденные связки.
На стадии выздоровления предлагается проводить ряд упражнений для восстановления функций речевого аппарата.
С данной целью, пациентам предоставляется фонопедическая помощь, включающая следующие мероприятия:
Комплексное лечение предусматривает применение следующих процедур:
Консервативное и хирургическое лечение
Начинать лечение пареза нужно сразу после подтверждения диагноза. Терапевтические мероприятия подбираются индивидуально, основная задача – устранить причины паралича гортани. В большинстве случаев пациенту требуется госпитализация.
Специалисты используют комплексную терапию, включающую следующие мероприятия:
Если медикаментозная терапия при остром воспалении не приносит результата, приходится прибегать к оперативным методам. Хирургическое вмешательство при парезе показано при рубцах и новообразованиях в гортани. Используются определенные методики:
Хирургическое вмешательство не всегда становится панацеей от пареза. Эффективность зависит от индивидуальных сил организма, давности заболевания, пользы от медикаментозного лечения и клинической картины.
После операции или консервативной терапии пациента ожидает длительная реабилитация. Для восстановления разделительной функции гортани и правильного голосоведения необходима дыхательная гимнастика и занятия по фонопедии. В зависимости от общей картины болезни, реабилитация после паралича гортани может занимать от трех до пяти месяцев.
Народные средства
В качестве вспомогательных методов для терапии паралича гортани пациенты используют средства народной медицины. Полностью заменить ими основное медикаментозное лечение невозможно.
Эффективными при параличе гортани считаются следующие рецепты.
Перед использованием рецепта желательно предварительно получить одобрение лечащего врача. Необходимо учесть индивидуальные особенности организма: некоторые компоненты являются аллергенами. При появлении побочных симптомов от использования средства придется отказаться и подобрать другое лечение пареза.
Специальная гимнастика
Фонопедия и дыхательная гимнастика необходимы на всех этапах лечения. Тренировки увеличивают двигательную активность мышц гортани и голосовых связок. Рассказать о том, как правильно делать упражнения в домашних условиях, должен лечащий врач.
Пациенту, страдающему парезом, рекомендуются следующие упражнения:
Дополнительную пользу принесут движения, укрепляющие мышцы шеи.
Фонопедия состоит из пения, дыхательных упражнений и похожих терапевтических мероприятий. Пациенту они необходимы для восстановления контроля над дыханием и голосовыми связками при параличе гортани. Это позволит защитить дыхательные пути, восстановит глотательную функцию и предотвратит перенапряжение мышц в районе проблемной связки.
Любые голосовые занятия проводит врач-фониатр. Он должен скорректировать произношение звуков и слов, чтобы полностью восстановить нормальную работу голосовых связок после болезни.
Функциональный парез гортани
Функциональный парез гортани — снижение голосообразующей функции гортани, обусловленное нарушениями в работе центральной нервной системы. Функциональный парез гортани проявляется шепотной речью или полной афонией, которая пропадает при плаче, смехе или кашле. Наблюдаются общие симптомы: расстройство сна, головная боль, раздражительность и психическая неуравновешенность, тревожность. Кроме полного обследования нервно-мышечного аппарата гортани (ларингоскопия, рентгенография и КТ гортани, электромиография гортанных мышц, исследование голосовой функции), для диагностики функционального пареза гортани необходима консультация невролога и психотерапевта с проведением психологического тестирования пациента. Лечение функционального пареза гортани проводится с применением антидепрессантов, транквилизаторов, седативных средств, нейролептиков, психотерапевтических методик и физиотерапии.
Общие сведения
Особенностью функционального пареза гортани, отличающей его от других парезов гортани, является отсутствие какого-либо морфологического субстрата заболевания. Нарушения, лежащие в основе функционального пареза гортани, носят исключительно функциональный характер, что обуславливает зачастую приходящий характер симптомов и внезапное выздоровление пациентов. Наиболее часто в отоларингологии функциональный парез гортани наблюдается у молодых женщин с нестабильной (лабильной) нервной системой. Он может возникать внезапно на фоне стрессовой ситуации или являться следствием предшествующего воспалительного заболевания гортани.
Причины функционального пареза гортани
Функциональный парез гортани связан с нарушением происходящих в коре головного мозга процессов торможения и возбуждения. Его причиной могут стать сильные психо-эмоциональные переживания, острые и хронические стрессы, черепно-мозговая травма, невротические изменения личности после перенесенного геморрагического или ишемического инсульта, операции на головном мозге. Часто функциональный парез гортани возникает на фоне истерии, неврастении, психопатии, вегето-сосудистой дистонии. У лиц с невротическими расстройствами функциональный парез гортани может развиваться при протекающих в носоглотке и гортани инфекционно-воспалительных процессах: фарингите, ларингите, ларинготрахеите, ложном крупе.
Симптомы функционального пареза гортани
Основным симптомом функционального пареза гортани является шепотная речь. Может отмечаться полное отсутствие голоса, так называемая «мнимая афония». При этом во время смеха, плача или кашля голос пациента становится звучным. В некоторых случаях функционального пареза гортани наблюдается усиление звучности голоса в период, когда пациент сильно увлечен каким-то делом или отвлечен наблюдением происходящего рядом с ним необычного события.
У мнительных пациентов и невротиков функциональный парез гортани проявляется длительным сохранением нарушений голоса на фоне полного выздоровления после перенесенной ангины, ОРВИ, гриппа или другой инфекции верхних дыхательных путей. Такие пациенты склонны считать, что их недостаточно и неправильно лечили, что у них какое-то тяжелое заболевание, которое не могут диагностировать.
Как правило, пациенты с функциональным парезом гортани предъявляют жалобы на неприятные ощущения в горле и гортани: боль, скрежет, першение, щекотание, скопление слизи, чувство комка в горле, охриплость. Нередко при функциональном парезе гортани имеются и общие жалобы невротического характера: головная боль, нарушения сна, раздражительность, эмоциональная неустойчивость, тревожность, повышенная психическая утомляемость. Могут наблюдаться головокружения, диспепсические явления, запоры и поносы, тахикардия, артериальная гипертензия, вегето-сосудистые кризы. Типична яркая эмоциональная окраска жалоб. Возможна канцерофобия (боязнь рака гортани), неверие в свое выздоровление.
Функциональный парез гортани может принимать длительное и упорное течение, особенно при продолжающемся воздействии спровоцировавшего его психогенного фактора. Зачастую наблюдается внезапное исчезновение функционального пареза гортани. Как правило, это происходи после неожиданного испуга или сильного эмоционального переживания по поводу какого-то радостного события. Известны случаи, когда выздоровление наступало после продолжительного и крепкого сна.
Диагностика функционального пареза гортани
В первую очередь отоларингологу необходимо дифференцировать функциональный парез гортани от нейропатического пареза гортани, связанного с поражением иннервирующих гортань нервов, и от миопатического пареза гортани, причиной которого являются патологические изменения во внутренних мышцах гортани. Заподозрить функциональный парез гортани помогает анамнез заболевания, в котором, как правило, имеются указания на недавно перенесенную стрессовую ситуацию; анамнез жизни пациента, указывающий на его склонность к психогенным реакциям; правильно составленный психологический портрет пациента (эмоциональная лабильность, невротическая окраска жалоб и т. п.).
Диагноз функционального пареза гортани устанавливается только после исключения его миопатической или нейропатической природы, что требует полного обследования пациента. В перечень необходимых исследований при подозрении на функциональный парез гортани входят: консультация врача-фониатора, психотерапевта, невролога, эндокринолога; эндоскопия гортани и фарингоскопия; исследование фонации (стробоскопия, фонетография, электроглоттография, время максимальной фонации); электромиография мышц гортани; рентгенологическое исследование или компьютерная томография гортани. Обязательно проводится психологическое тестирование, в ходе которого оценивают самочувствие, психическую активность, настроение, комфортность, напряженность пациента и другие параметры.
Лечение функционального пареза гортани
Большую роль в терапии функционального пареза гортани играет лечение основного заболевания (истерии, неврастении, психопатии и пр.), которое проводится психоневрологами, психотерапевтами или психиатрами. По показаниям применяются седативные средства, антидепрессанты, транквилизаторы и нейролептики. Проводятся сеансы психотерапии, аутогенные тренировки, физиотерапевтические процедуры: электросон, общие лечебные ванны (фитованна, ароматическая и магнитная ванна), рефлексотерапия (акупрессура, магнитопунктура, лазеропунктура, лазерная краниопунктура), массаж (нейроседативный, ароматерапевтический, фитомассаж).
Важным моментом в лечении функционального пареза гортани является соблюдение правильного режима дня, исключение физических и психических нагрузок, витаминизированное питание. Зачастую благоприятный эффект на психическое состояние пациента оказывает перемена обстановки: поездка в отпуск, санаторно-курортное лечение.
Парез гортани: причины развития, симптомы, диагностика, лечение
Парез гортани является болезненным состоянием, при котором снижается двигательная активность гортанных мышц, и, как следствие, нарушается голос и дыхательная функция.
Возникновение пареза гортани может быть обусловлено патологией мышц гортани. Кроме того, данное состояние развивается, если у больного поражаются иннервирующие нервы либо возникают нарушения в коре головного мозга.
Больные с парезом гортани жалуются на слабость, осиплость и охриплость голоса, в некоторых случаях – на афонию. Наиболее тяжелым симптомом заболевания является затрудненность дыхания и даже полная асфиксия.
В диагностике пареза гортани в Юсуповской больнице Москвы используется мультидисциплинарный подход с привлечением различных узких специалистов: отоларингологов, неврологов, нейрохирургов, эндокринологов, пульмонологов, кардиологов, торакальных хирургов, психологов и психиатров.
Классификация парезов гортани
В соответствии с этиологией выделяют несколько видов парезов гортани:
Парез гортани может быть, как односторонним, так и двусторонним. Корковый и функциональный парез гортани являются во всех случаях двусторонними.
Симптомы парезов гортани
Чаще всего пациенты с парезами гортани жалуются на нарушение голоса (дисфония) и нарушение дыхания.
Парез гортани может сопровождаться и следующими симптомами:
При миопатических парезах гортани, которые чаще всего бывают двусторонними, у больных нарушается фонация либо возникают дыхательные нарушения – асфиксия.
При нейропатическом парезе гортани, чаще имеющем односторонний характер, у пациентов постепенно развивается слабость сначала в мышце, отвечающей за расширение голосовой щели, а затем в аддукторах гортани. При двустороннем нейропатическом парезе уже на второй-третий день заболеваний может развиться асфиксия.
Функциональный парез гортани чаще встречается у людей, имеющих лабильную нервную систему, перенесших психоэмоциональную нагрузку либо респираторное заболевание. Нарушения фонации при функциональном парезе гортани имеют приходящий характер. У больных возникают выраженные субъективные ощущения (скрежет, щекотание, боли, першение и др.) в гортани или глотке, головные боли, утомляемость, раздражительность, нарушение сна, чувство тревоги, неуравновешенность.
Диагностика парезов гортани
Диагностика пареза гортани требует консультаций нескольких специалистов: отоларингологов, психоневрологов, неврологов, нейрохирургов, торакальных хирургов, пульмонологов, эндокринологов, психиатров и фониаторов.
В первую очередь лечащий врач собирает анамнез пациента для выявления основного заболевания, которое спровоцировало развитие пареза гортани, а также его склонности к психогенным реакциям.
Для уточнения диагноза специалисты Юсуповской больницы назначают проведение дополнительных исследований, таких как:
Голосовая функция исследуется с помощью определения времени максимальной фонации, стробоскопии, фонетографии, электроглоттографии.
Периферические парезы и параличи гортани выявляются посредством проведения КТ и обзорной рентгенографии грудной клетки, ультразвукового исследования щитовидной железы, КТ щитовидной железы, ультразвукового исследования сердца, рентгенографии пищевода.
Исключить центральный (бульбарный или корковый) парез гортани позволяет КТ и МРТ головного мозга, спиральная КТ.
Если в результате всестороннего обследования у пациента не выявлены те или иные морфологические изменения, диагностируется функциональный парез гортани. Подтвердить данный диагноз можно с помощью психологического тестирования больного и осмотра психиатром.
Лечение парезов гортани
Терапия пареза гортани непосредственно зависит от его этиологии. Прежде всего необходимо устранить основное заболевание, которое привело к развитию пареза.
Лечение пареза гортани в Юсуповской больнице может проводится как медикаментозным, так и хирургическим способом.
Консервативная терапия проводится с применением следующих лекарственных препаратов:
Хирургическое лечение при парезе гортани представляет собой оперативные вмешательства, направленные на натяжение голосовых связок, удаление опухолей и дивертикулов пищевода, удаление опухолей средостения, а также тиреоидэктомию либо резекцию щитовидной железы. При возникновении асфиксии проводится экстренная трахеостомия или трахеотомия.
При любых видах парезов гортани в Юсуповской больнице успешно применяются физиотерапевтические методы лечения.
Отличные результаты при лечении нейропатического и миопатического парезов показывает применение электростимуляции, лекарственного электрофореза, магнитотерапии, микроволновой терапии, ДДТ, при терапии функционального пареза гортани – массажа, водолечения, рефлексотерапии, электросна. Кроме того, пациентам с функциональными парезами гортани назначается проведение рациональной психотерапии.
Благодаря комплексному лечению, применению в Юсуповской больнице передовых методик и эффективных терапевтических схем, восстановление голоса при парезах и параличах гортани у наших пациентов происходит в кратчайшие сроки.
Для того, чтобы восстановить голосовую функцию, врачи Центра реабилитации Юсуповской больницы назначают проведение фонопедических занятий, во время которых вырабатываются навыки правильной фонации и фонационного дыхания, повышается работоспособность голосового аппарата.
Записаться на прием к специалисту клиники реабилитации, получить подробную информацию о методах лечения пареза гортани и узнать стоимость предоставляемых услуг можно по телефону Юсуповской больницы или на сайте клиники через форму обратной связи.
Паралич голосовых связок – Паралич гортани – Парез возвратного нерва
Что такое паралич голосовых связок (паралич гортани)?
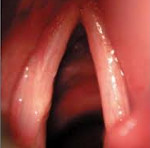
Движение здоровых голосовых связок при дыхании, а также при звукообразовании происходит в соответствии с определенными закономерностями. При параличе голосовых связок, известным также под названием парез возвратного нерва или паралич гортани, подвижность пораженной голосовой складки ограничивается частично или полностью.
Причина нарушения движения кроется, как правило, в повреждении нерва голосовой связки, т.н. nervus laryngeus recurrens, отвечающего за иннервацию голосовых складок и нормальную их подвижность.
Паралич голосовых связок бывает односторонним и, реже, двусторонним. Симптоматика одностороннего паралича голосовых связок, однако, существенно отличается от двустороннего пареза голосовых связок.
Nervus laryngeus recurrens, нерв, обеспечивающий иннервацию голосовых связок, проходит сложную траекторию от основания черепа до голосовых связок. Он берет свое начало у основания черепа, проходит через область шеи в грудную клетку и оттуда возвращается обратно к гортани.
То, что он из грудной полости поднимается обратно к области гортани и дало ему название nervus laryngeus recurrens (recurrere…[лат.] бежать назад).
Паралич голосовых связок при дыхании
Как возникает паралич голосовых связок (паралич гортани)?
Существует множество причин возникновения пареза возвратного нерва. Наиболее частыми являются:
Часто после продолжительных инфекций диагностируют паралич голосовых связок, при котором предполагается вирусный генез.
Если непосредственная причина возникновения паралича голосовых связок не выяснена, тогда говорят о т.н. идиопатическом парезе возвратного нерва. В данном случае настоятельно рекомендуется обширная визуализационная диагностика на всем протяжении nervus recurrens. Эта диагностика проводится в рамках компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Паралич голосовых связок при фонации
Какие жалобы могут возникнуть в результате паралича голосовых связок?
При параличе голосовых связок могут возникнуть различные жалобы. Однако, клиническая картина представлена, в основном, тремя симптомами.
При одностороннем парезе возвратного нерва, т.е. параличе голосовой связки с одной стороны, в первую очередь, наблюдается более или менее выраженная охриплость. Голос становится быстро иссякающим, с придыханием, почти беззвучным (афоничным).
Степень охриплости или, соответственно, степень придыхания, зависят как от положения, так и от степени напряжения парализованной голосовой складки. При небольшой щели между голосовыми связками придыхание меньше, чем при большой постоянно присутсвующей щели.
Еще одним частым симптомом одностороннего паралича голосовых связок является одышка, т.е. субъективно воспринимаемая нехватка воздуха во
время разговора, а также при физических нагрузках. При этой одышке речь идет не о дефиците кислорода в связи с недостаточной вентиляцией, а о значительно увеличенном расходе воздуха вследствие открытой голосовой щели.
Пациент больше не в состоянии дозировать дыхание во время разговора или звукообразования, воздух «растрачивается», пациенту приходится вновь переводить дыхание после нескольких слов. Результатом постоянных перебоев дыхания является нарушенная дикция. Также при физических нагрузках, напр., при подъеме по лестнице, в связи с неспособностью правильно дозировать дыхание, воздух быстро расходуется, и пациент субъективно воспринимает это как одышку или удушье.
Третьим регулярно возникающим симптомом у пациентов с параличом голосовых связок или парезом возвратного нерва является частое сглатывание и першение. Особенно проявляется это на ранней стадии паралича. Пациенты сообщают, что, прежде всего, при употреблении газированных напитков, они должны быть предельно осторожны, чтобы не поперхнуться.
Какие существуют возможности лечения?
Существуют два вида лечения пареза возвратного нерва:
В случае возникновения паралича голосовых связок необходимо, после проведения диагностики и исключения наличия злокачественных заболеваний, начать, как можно скорее, фониатрическое лечение. Это нужно для скорейшей реактивации нерва во избежание атрофии мышцы голосовой связки. Одновременно пациента следует убедить говорить нормально во избежание функционального нарушения, т.е., чтобы он не перешел на речь шепотом.
Поэтому рекомендуется интенсивное фониатрическое лечение, которое следует проводить от двух до трех раз в неделю. Щадящий режим голоса или длительное молчание, назначаемые до сих пор некоторыми врачами, с фониатрической точки зрения необходимо обязательно избегать. По большей части при параличах голосовых связок, когда не было однозначно доказано повреждение нерва во время операции, в 80-90% случаев нерв полностью восстанавливается. Фонопедические упражнения способствуют регенерационному процессу.
Приблизительно в 10% случаев идиопатических параличей голосовых связок регенерации нерва, однако, не происходит. Голос остается хриплым, как и мешающая в большей или меньшей степени одышка. Длительная охриплость или, соответственно, одышка наблюдаются также у пациентов, у которых в ходе операции был необратимо поврежден нерв голосовой связки.
Этим пациентам в рамках фонохирургического лечения может быть оказана эффективная помощь. На сегодняшний день существуют многочисленные возможности оперативного вмешательства при параличах голосовых связок.
В этом случае доктор Вольт в качестве оперативного метода предпочитает инъекционную имплантацию в голосовые складки, также называемую аугментацией голосовых складок. Данный метод подробно описан на странице«Операция при параличе голосовых связок».
Результаты данного оперативного метода потому настолько впечатляющие, что у пациентов, пораженных данным заболеванием, три основных довольно тяжелых симптома зачастую очень быстро снимаются. Пациент избавляется от своей хрипоты и, как правило, в кратчайшие сроки вновь обретает прежний голос. Ситуация с одышкой существенно улучшается, расстройство акта глотания и симптом першения также идут в значительной степени на убыль.