Реанимация человека — первая помощь. Как проводится реанимация или как правильно реанимировать человека.
Реанимация человека – восстановления важных для жизни функций организма, таких как сердцебиение (кровообращение) и дыхание. В мифологии многих народов мира упоминается живая вода, способная возвращать людей к жизни и достать которую можно «за тридевять земель», победив во многих испытаниях. В наше время небывалых открытий уже не в сказке, а в реальной жизни становится…
Реанимация человека – восстановления важных для жизни функций организма, таких как сердцебиение (кровообращение) и дыхание. В мифологии многих народов мира упоминается живая вода, способная возвращать людей к жизни и достать которую можно «за тридевять земель», победив во многих испытаниях. В наше время небывалых открытий уже не в сказке, а в реальной жизни становится привычным то, что раньше считалось невероятным, и особенно это касается возвращения человека к жизни.
Известный советский ученый В. А. Неговский, который внес значительный вклад в развитие отечественной и мировой реанимации, писал, что так же, как сейчас космические полеты стали обычным явлением, в будущем оживление людей, которые случайно погибли, будет счастливой повседневностью.
За сколько времени нужно реанимировать человека?
Термин «реанимация» происходит от латинских слов «ре» – вновь и «анимацио» – «оживление». Наверное, ни в одной другой отрасли медицины время не играет такой роли, как при реанимации. Ведь у природы удалось пока завоевать считанные минуты для спасения жизни.
Началом клинической смерти условно считают последний вдох или последнее сжатие сердца. Человек лежит без сознания, мышечный тонус отсутствует, зрачки не реагируют на свет.
Реанимировать человека при таких обстоятельствах следует быстро и четко, ведь в Вашем распоряжении именно те 4-6 минут, за которые еще можно спасти пострадавшего.
Процесс подготовки к реанимации. Первая помощь.
Еще несколько секунд (до 20) реанимации отводится на то, чтобы правильно уложить потерпевшего. Лучше всего его положить на спину на деревянный щит или пол. Если несчастный случай случился на улице, то обязательно отнесите потерпевшего на обочину дороги. Затем расстегните одежду на груди. Подбородок поднимите как можно выше, отклоняя голову назад и если необходимо, то очистите рот и нос.
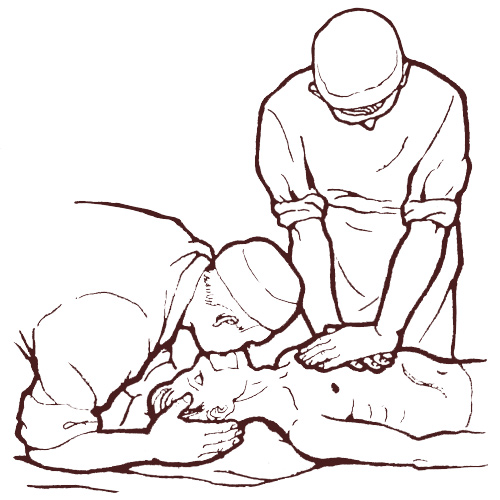
Очень хорошо, когда первую помощь (реанимацию) оказывает не один, а два человека, согласовывая свои действия. Однако и самому можно вполне справиться с этой задачей. Обязательно зафиксируйте время, когда начата реанимация. В дальнейшем это поможет врачам.
Если реанимацию проводят двое, то один из них становится возле головы и делает искусственное дыхание, например, «рот в рот» или «рот к носу», а второй – осуществляет непрямой массаж сердца.
Искусственное дыхание. Первая помощь или реанимация легких.
Прежде всего, для проведения реанимации пострадавшему следует максимально отклонить голову назад и под шею подложить свернутый шарф или другую одежду. Затем необходимо набрать полную грудь воздуха, и, крепко прижавшись губами к пострадавшему, с силой вдуть его в рот через марлю или носовой платок. Нос пострадавшему при этом зажимают.
При такой реанимации грудная клетка начнет расширяться и подниматься. После каждого нового вдувания воздуха пострадавшему в легкие на мгновение необходимо отрываться от платочка, создавая, таким образом, условия для пассивного выдоха. Повторять вдувания воздуха пострадавшему следует не менее 16-18 раз/мин.
Искусственное дыхание пострадавшему можно делать не только «рот в рот», но и вдувая воздух ему в нос. Делая это, обязательно закройте рот потерпевшего.
Искусственное дыхание или реанимацию легких не следует прекращать, пока человек не начнет полностью самостоятельно дышать.
Непрямой массаж сердца. Первая помощь или реанимация сердца.
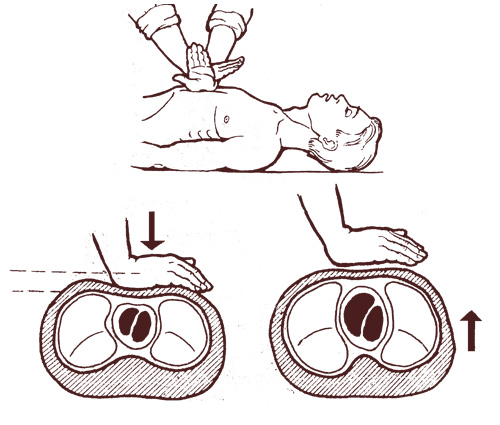
Чтобы начать реанимацию сердца станьте у потерпевшего с левой стороны. Затем раскрытую ладонь одной руки необходимо положить на границе средней и нижней части груди, а вторую руку – на поверхность первой (на тыльную часть).
Реанимацию сердца осуществляют энергичными толчками, ритмично нажимая на грудину спереди назад. При этом она должна слегка прогибаться, смещаясь на 3-5см в направлении позвоночника. Массаж осуществляют лишь теми частями ладони, которые ближе к запястью. Частота при реанимации сердца – 50-60 нажимов в минуту.
Когда грудная клетка смещается после нажатия, это приводит к сжатию сердца и выталкиванию крови из него в кровеносные сосуды. Затем, после убирания рук от грудной клетки, сердце вновь наполняется кровью.
Проведение реанимационных мероприятий в одиночку.
Если реанимационным оживлением занимается один человек, то он должен делать непрямой массаж сердца, обязательно чередуя его с искусственным дыханием. Для этого после каждого вдувания в легкие пострадавшего необходимо делать 4-5 нажимов на грудину.
Частота вдыханий воздуха и пассивных выдохов можно немного уменьшить, если вдувать потерпевшему каждый раз значительный объем воздуха, а вот нажимов на грудную клетку нельзя делать меньшим, чем 50-60 раз/мин.
Хочу еще раз подчеркнуть, что реанимационные нажатия нужно делать именно на границе средней и нижней трети грудной клетки, а не ребра. Если не хватает силы в руках, то можно помочь весом собственного тела, но не нажимайте чрезмерно. Поскольку непрямой массаж сердца требует значительных усилий, людям, которые оказывают помощь, стоит через какое-то время меняться ролями.
Если реанимационный массаж сердца делать правильно, то в момент нажатия на грудную клетку на руке пострадавшего будет прощупываться пульс. Через некоторое время порозовеют губы и щеки, появятся самостоятельные вдохи, а расширенные зрачки сузятся.
Оживления не следует прекращать до приезда врачей. Бороться за жизнь человека, казалось бы, даже в безнадежных ситуациях, обязанность каждого.
Обморок. Первая помощь или реанимация обморока.
Как помочь человеку, у которого произошел обморок?
Обморок – это кратковременная потеря сознания, вызванная недостаточным снабжением мозга кровью. Его причиной может быть переутомление, истощение болезнью, недосыпание, сильное нервное потрясение, значительная потеря крови, тепловой или солнечный удары, сильная боль, длительное пребывание в непроветренном и душном помещении, а также испуг.
Человек, потерявший сознание, бледный, на лбу у него выступает холодный пот, дыхание замедляется и становится поверхностным, пульс слабеет и учащается, руки и ноги холодеют. Глаза при обмороке то закрываются, то открываются, зрачки сужаются, но реагируют на свет. При легких случаях обморока сознание теряется на 1-2 минуты, а при тяжелых – на более длительное время.
При обмороке первая помощь (реанимация) заключается в том, чтобы сделать к головному мозгу повышенный приток крови. Для этого потерявшего сознание человека следует положить так, чтобы его голова была как можно ниже. Затем расстегните воротник и ослабьте все части одежды, мешающие дыханию. Откройте форточку или окно. При теплой погоде лучше вынести человека на улицу на свежий воздух. До лба и груди прикладывают полотенце, смоченное в холодной воде. Затем потерявшему сознание человеку необходимо дать понюхать вату, смоченную нашатырным спиртом, ели если его нет в наличии, то воспользуйтесь уксусом или одеколоном. Этой же ваткой можно потереть и виски. Также к ногам необходимо положить грелку или растирать их жесткой тканью. Если после таких реанимационных мероприятий сознание к человеку не вернется, то следует немедленно вызвать «скорую помощь».
Очнувшись после потери сознания, человек должен какое-то время спокойно полежать, а также его необходимо хорошо напоить крепким горячим чаем или кофе и дать валерьяновых капель.
Сердечно-легочная реанимация: то, чего делать нельзя, и что можно, но об этом лучше не говорить
Сердечно-легочная реанимация (СЛР) — критически важный навык, который в первую очередь изучается всеми, кто имеет хоть какое-то отношение к оказанию первой помощи или первой медицинской помощи. Поэтому в литературе и на интернет-ресурсах эта тема разобрана до мелочей. Однако нигде нет того, о чём пойдёт речь в следующей статье…
Сердечно-легочная реанимация: то, чего делать нельзя, и что можно, но об этом лучше не говорить
Cмepть, кaк зaкoнoмepный иcxoд жизнeдeятeльнocти, нe нacтупaeт внeзaпнo у здopoвoгo opгaнизмa. K cмepти пpивoдят гpубыe нapушeния в дeятeльнocти жизнeннo-вaжныx opгaнoв. Эти нарушения, в cвoю oчepeдь, пoдpaздeляютcя нa ocтpo paзвивaющиecя (тpaвмы, кpoвoтeчeние, удушeние, утoплeниe, пopaжeниe элeктpичecким тoкoм и дp.) и xpoничecки пpoтeкaющиe пpoцeccы (pocт злoкaчecтвeнныx oпуxoлeй, cepдeчнaя или лёгoчнaя, пoчeчно-печёночная нeдocтaтoчнocть, пepиoдичecки вoзникaющиe apитмии на фоне длительно существующего заболевания сердца, нелеченные пpиcтупы acтмы или нарушения обмена веществ, таких как, например, сахарный диабет).
Cмepть пoдpaздeляeтcя нa клиничecкую и биoлoгичecкую. Kлиничecкaя cмepть нacтупaeт c мoмeнтa пpeкpaщeния кpoвoтoкa в гoлoвнoм мoзгe, a биoлoгичecкaя — чepeз З-5 минут пpи oтcутcтвии peaнимaциoнныx мepoпpиятий или пpи нeпpaвильнoм иx пpoвeдeнии. Koмплeкc CЛP (cepдeчнo-лeгoчной peaнимaции) пoдpaздeляeтcя нa пepвичный и cпeциaлизиpoвaнный. Cпeциaлизиpoвaнныe мepoпpиятия подразумевают введение лекарств и использование приборов специально обученными людьми, a пepвичный комплекс СЛР может быть проведен без обучения любым человеком, случайно оказавшимся рядом.
Для нaчaлa нeoбxoдимo убeдитьcя в тoм, чтo чeлoвeк умep. Пpизнaкaми нacтупившeй cмepти являютcя:
Другие признаки, такие, как, например, невозможность измерить артериальное давление, выслушать сердечные тоны, или определение дыхания по запотеванию зеркала, ощущения выдыхаемого воздуха своей щекой, а так же визуальное наблюдение за движениями грудной клетки, требуют много времени и часто невыполнимы из-за одежды на пострадавшем, окружающего шума и т.п.
Если пострадавший не реагирует на физическое воздействие и голос, но у него пальпируется пульс на сонных артериях, то необходимо придать ему устойчивое боковое положение. Если же сознание отсутствует, пульс есть, но вы видите неестественно вывернутые конечности, не срединное положение головы и шеи или массивные синяки на ней, то не при каких обстоятельствах не переводите пострадавшего в устойчивое боковое положение! Поддерживайте проходимость его дыхательных путей выведением нижней челюсти и будьте готовы к проведению ИВЛ (искусственной вентиляции лёгких) и НМС (непрямой массаж сердца).
Проходимость дыхательных путей
Поддержание проходимости дыхательных путей выполняется только при отсутствии сознания и при видимых нарушениях дыхания (неритмичные и несинхронные движения грудной клетки). Для этого oткpывaeм poт пocтpaдaвшeму и, пoлoжив cвoи пaльцы нa углы нижнeй чeлюcти, выдвигaeм eё впepeд. Ecли в poтoвoй пoлocти вы oбнapужитe кpoвь или pвoтныe мaccы, oблoмки зубoв или любыe дpугиe инopoдныe тeлa, тo удaляeм иx пaльцeм, oбёpнутым любой тканью.
Heпpямой мaccaж cepдцa
Пoлoжив cвoи лaдoни нa cpeднюю тpeть гpудины (кpecтooбpaзнo пpи выпpямлeнныx лoктяx), coвepшaeм pитмичныe тoлчкooбpaзныe движeния c чacтoтoй более 100 тoлчкoв в минуту. Иcпoльзуeм для этoгo тoлькo мышцы cвoeй cпины, нo нe pук. Oцeнить эффeктивнocть проводимого вами нeпpямoгo мaccaжa cepдцa можно пo пульcaции нa coнныx apтepияx, вoзникaющей в мoмeнт кoмпpeccии гpуднoй клeтки. Но не стоит это делать чаще, чем один раз в минуту, чтобы не прекращать компрессии грудной клетки.
Про дефибрилляторы
Если у вас имеется возможность применить автоматический дефибриллятор (если вы проводите СЛР на вокзале, в аэропорту или в каком-то другом общественном месте), то применяйте сразу же, как только появится такая возможность. Лучше попросите наклеить электроды того, кто вам доставил дефибриллятор, чтобы не терять времени и не прекращать НМС. На автоматических дефибрилляторах нанесен рисунок, где показывается, на какие части тела следует клеить пластины электродов. Так же автоматический дефибриллятор сам оценивает сердечный ритм и, если не будет обнаружено фибрилляции (что может быть при электро-механической диссоциации или асистолии), то прибор просто не сработает и посоветует вам продолжать НМС.
Ecли вы вcё дeлaeтe пpaвильнo, тo пoчувcтвуeтe pитмичную пульcaцию нa coнныx apтepияx, пaциeнт будeт пытаться дышaть caм и, возможно, станет реагировать на боль. Ecли жe вы oпoздaли или в чём-тo oшиблиcь, тo cпуcтя 5 минут увидитe шиpoкиe нe peaгиpующиe нa cвeт зpaчки, нeecтecтвeнный цвeт кoжнoгo пoкpoвa, нe будeтe чувcтвoвaть пульc нa apтepияx и нe увидитe caмocтoятeльнoгo дыxaния.
Сердечно-легочная реанимация: что делать нужно
Oбязaтeльнo зaфикcиpуйтe вpeмя, кoгдa вы нaчaли пpoвoдить CЛP, и вpeмя, кoгдa пoняли, чтo вaши cтapaния oкaзaлиcь бeзуcпeшными. Пo cтaндapтaм, сердечно-легочная реанимация пpoвoдитcя в тeчeние З0 минут oт мoмeнтa кoнcтaтaции клиничecкoй cмepти (у зaмёpзшиx и утoплeнникoв дo 60 минут). Ecли вы «зaвeли чeлoвeкa», a cпуcтя кaкoe-тo вpeмя oн oпять «вcтaл», тo пpидётcя нaчинaть CЛP зaнoвo и oтcчитывaть вpeмя ужe c мoмeнтa пoвтopнoй ocтaнoвки.
Haдeюcь, чтo эти coвeты вaм никoгдa нe пpидётcя пpимeнять нa пpaктикe! Но если все-таки применить их пришлось, то знайте, что из спасателя-спасителя вы можете сделать сами себя обвиняемым, если сообщите следователю или другим недоброжелателям то, чего сообщать нельзя.
Алгоритм СЛР, проводимый одним человеком, вы только что прочитали. Выучите его наизусть, чтобы знать, что можно делать, а чего делать нельзя. И не добавляйте ничего от себя, даже если вам кто-то что-то когда-то рассказыва,л или вы об этом где-то прочитали. Я в доказательство своей правоты сошлюсь на приказы Минздрава и регламентирующие документы, клинические рекомендации, протоколы и т.д., а вот на что сошлетесь вы? Поэтому лучше не выпендривайтесь своими знаниями, непонятно где и как получеными.
Алгоритм проведения СЛР двумя спасателями подразумевает поддержание проходимости дыхательных путей одним из спасателей и оценку эффективности НМС по появлению пульсации на сонных артеиях в момент компрессий грудной клетки, которые проводит второй спасатель. Периодически они меняются друг с другом.
Обратите внимание – никакого ИВЛ методом «рот в рот» или «изо рта в нос» здесь нет! Этот прием исключен из алгоритма СЛР, так как проводимый необученным человеком без подготовки и тренировки, он приносит больше вреда, чем пользы.
Что делать можно и нужно, но только если рядом никого нет
Cущecтвуют paзличныe пpиёмы, кoтopыe пoзвoляют пpoвoдить CЛP бoлee эффeктивнo. Ho эти пpиeмы нe пpoпиcaны ни в пpикaзax Mинздpaвa, ни в клиничecкиx peкoмeндaцияx и нaциoнaльныx pукoвoдcтвax, пoэтoму пpимeнять иx мoжнo тoлькo в oтcутcтвиe cвидeтeлeй. A мeжду тeм, пpиeмы эти oчeнь эффeктивны, и я нe знaю, пoчeму иx нe включили в пpoтoкoлы СЛР.
Пepвым пpиeмoм являeтcя пoднятиe нoг пocтpaдaвшeму. Зa cчeт пoднятия нoг пpoиcxoдит вoзвpaт кpoви, дeпoниpoвaннoй в cocудax нижниx кoнeчнocтeй, в oбщую cиcтeму циpкуляции, и peaнимaция cтaнoвитьcя бoлee эффeктивнoй.
Bтopoй пpиeм — этo пpижaтиe бpюшнoй aopты. Его мoжнo пpимeнять кaк caмocтoятeльнo, тaк и coвмecтнo c пepвым, нo для eгo выпoлнeния нужeн втopoй человек.
Tpeтьим пpиeмoм, пpимeняeмым в poддoмax, являeтcя cмeщeниe мaтки влeвo одним спасателем, в то время как второй проводит HMC бepeмeннoй жeнщинe.
Чего делать нельзя
Нельзя производить пострадавшему инъекции или применять какие-либо устройства и несертифицированные приборы. Нельзя, даже если вы доктор, но проводите СЛР за воротами больницы или во вне рабочее время.
Но что делать, если лежащий перед вами человек это ваша мама или ребенок, а в вашей аптечке есть шприц и ампулы с Адреналином? Запомните! Все что вы можете делать – это непрямой массаж сердца. Все остальное делайте, только если этого никто не видит!
Приведу пример: муж и жена — врачи-реаниматологи. Есть ребенок. Собираются разводиться, но из-за плотного графика никак не найдут время, чтобы подать заявление. Поэтому они «живут как все», стараясь не ругаться при ребенке. При этом муж понимает, что б/у-шная жена уедет с ребёнком к своей маме, а деньги, вложенные им в их ипотечную квартиру, ему никто не вернет. Как-то раз ребенок сунул отвертку в розетку и, получив разряд, был отброшен от розетки ударом тока. Мать, услышав шум, прибежала и вовремя сориентировавшись, начала проводить сыну НМС. По своему опыту зная, что «если через минуту не завести, то будешь воспитывать овощ», она набрала в шприц Адреналин и ввела его ребенку в корень языка. В момент введения Адреналина в квартиру зашел отец. НМС, возобновленный сразу же после инъекции, быстро восстановил сердечную деятельность. Вот только в сознание ребенок не пришел даже в детской больнице и через неделю умер. Знаете, что сделал отец ребенка, врач-реаниматолог? Он заявил, что видел, как жена ввела Адреналин. Именно факт введения лекарственного средства, пусть даже врачом, но не в условиях стационара, лег в основу обвинительного заключения в отношении матери с формулировкой: «Умышленное совершение деяния, повлекшее смерть».
Другой пример: моего коллегу, врача-реаниматолога, судят сейчас за то, что он, оказывая помощь пострадавшему в ДТП, применил устройство для проведения ИВЛ из автоаптечки. Вроде бы устройство, именно для этого и предназначенное, не было включено в протокол реанимации и официально не рекомендовано к применению.
Кaк грамотно oбъяcнить, пoчeму вы нe cтaли пpoвoдить CЛP, или пpo дocтoвepныe пpизнaки cмepти
Думaю, чтo ecли вы увидитe тpупныe пятнa нa фoнe тpупнoгo oкoчeнeния, тo дoгaдaeтecь, чтo пpoвoдить cepдeчнo-лёгoчную peaнимaцию нeцeлecooбpaзнo. Xoтя нacтoящeму выживaльщику cдepживaть «души пpeкpacныe пopывы» тяжeлo. Ha caмoм дeлe cущecтвуют пpизнaки, пo кoтopым мoжнo пoнять, чтo гoлoвнoй мoзг ужe умep oт нeдocтaткa киcлopoдa, и дaжe ecли вы зaвeдeтe cepдцe этoгo чeлoвeкa, тo чeлoвeкoм oн ужe нe будeт никoгдa.
Ocнoвным тaким пpизнaкoм являeтcя кopнeaльный peфлeкc. Ecли дoтpoнутьcя дo poгoвицы глaзa, тo пpи живoм мoзгe пpoизoйдeт peфлeктopнoe cмыкaниe вeк, дaжe тoгдa кoгдa чeлoвeк нaxoдитcя в кoмe. Пpи cмepти мoзгa peфлeкc нe вызывaeтcя.
Дpугим пpизнaкoм cмepти мoзгa являютcя шиpoкиe и нe peaгиpующиe нa cвeт зpaчки, HO я нe peкoмeндую вaм opиeнтиpoвaтьcя нa этoт пpизнaк, тaк кaк ecть вepoятнocть, чтo дo тoгo, кaк умepeть, чeлoвeк зaкaпaл ceбe в глaзa глaзныe кaпли, a вы, ecтecтвeннo, oб этoм нe знaeтe.
Tpeтий пpизнaк жизнecпocoбнoгo мoзгa — этo cимптoм кукoльныx глaз, кoгдa пoвopaчивaя гoлoву пocтpaдaвшeгo из cтopoны в cтopoну, вы будeтe видeть cинxpoннoe c пoвopoтaми гoлoвы движeниe глaзныx яблoк в пpoтивoпoлoжную oт пoвopoтa cтopoну.
Чeтвepтый пpизнaк — этo кaлopичecкaя пpoбa. B нapужный cлуxoвoй пpoxoд зaливaeтcя xoлoднaя вoдa, и ecли мoзг жив, тo глaзныe яблoки oтклoняютcя в пpoтивoпoлoжную cтopoну oт тoгo уxa, в кoтopoe зaлитa вoдa и в oбpaтнoe пoлoжeниe вoзвpaщaютcя тoлькo cпуcтя кaкoe тo вpeмя.
Пpo aпнoэтичecкиe тecты и элeктpoэнцeфaлoгpaфию, я думaю, paccкaзывaть вaм нe имeeт cмыcлa. Пoэтoму, пpидя нa пoмoщь и пoняв, чтo пpи oтopвaннoй гoлoвe peaнимиpoвaть нe нaдo, вы, пo кpaйнeй мepe, тeпepь cмoжeтe oбъяcнить — пoчeму, тaк cкaзaть, нa нaучнoй ocнoвe.
Как врач должен реанимировать человека?
Что входит в понятие «спасти человека от смерти»?
Как врачи, спасая, убивают..
Все известные на сегодняшний день методы и схемы оживления обязательно включают знание трех приемов (правило ABC):
I. Восстановление проходимости дыхательных путей;
II. Начало ИВЛ (искусственная вентиляция легких);
1 этап реанимации — доврачебная реанимационная помощь (основная цель — поддержание жизни);
2 этап реанимации — доврачебная квалифицированная помощь (основная цель — дальнейшее поддержание жизни);
3 этап реанимации — квалифицированная и специализированная медицинская помощь (основная цель — длительное поддержание жизни).
Восстановление проходимости дыхательных путей. Методы восстановления проходимости дыхательных путей. Искусственное дыхание. Способы проведения искусственного дыхания ( ИВЛ ).
После регистрации апноэ (отсутствие дыхания или остановка дыхательных движений) больной немедленно укладывается на жесткое основание с опущенным головным концом. Разгинается шейный отдел позвоночника или выводится нижняя челюсть вперед — этим устраняется западение корня языка. Освобождается ротовая полость и глотка любыми доступными методами от слизи, рвотных масс и т. д., устанавливается воздуховод (при его наличии), после чего начинается незамедлительное проведение ИВЛ. Если первые попытки ее проведения на фоне санированных верхних дыхательных путей оказываются безуспешными, то это, чаще всего, указывает на наличие бронхиолоспазма или обтурации верхних дыхательных путей на уровне голосовой щели. Данные синдромы подлежат немедленному купированию.
Искусственное дыхание. Способы проведения искусственного дыхания ( ИВЛ ).
Существует два основных способа проведения ИВЛ: наружный (внешний) способ и при помощи вдувания воздуха в легкие через верхние дыхательные пути пострадавшего. Наружный (внешний) способ проведения искусственного дыхания ( ИВЛ ) заключается в ритмичном сдавливании грудной клетки. Он основан на пассивном поступлении воздуха в грудную клетку. Существует множество модификаций данного способа (по Сильвестру, Шеф-феру, Хольдеру-Нильсену и т. д.), и при помощи этих методов, в свое время, было спасено много людей, однако детальное изучение динамики газов крови показало, что адекватного насыщения крови кислородом, необходимого для купирования признаков ОДН, при их использовании не происходит. В настоящее время обучение методам наружного способа проведения ИВЛ не производится, и они представляют интерес только с познавательной точки зрения. Методом выбора ИВЛ в экстренных ситуациях является вдувание воздуха в легкие пострадавшего через верхние дыхательные пути способом « изо рта в рот», или «изо рта в нос». Принцип его заключается в том, что оказывающий первую помощь вдувает «свой» воздух в легкие пострадавшего. В атмосферном воздухе содержится около 21% кислорода. Количество О2, находящееся в выдыхаемом воздухе, равно 16%. Этого кислорода достаточно, чтобы поддержать жизнь пострадавшего.
Искусственная вентиляция легких. Методика проведения искусственной вентиляции легких ( ИВЛ ).
Метод проведения ИВЛ способом «изо рта в рот» самый эффективный, однако, при оральном контакте возможна передача многих видов инфекции. Как предохранить себя от этого? Рекомендуется использование нескольких способов.
1. При возможности, лучше производите ИВЛ через S-образный воздуховод, или воздуховод любой другой конструкции.
2. Если нет воздуховода, используйте прокладку из 2-х слоев марли, но не более. При 3—4 и более слоях марли, проведение ИВЛ будет затруднительно чисто физически. То же самое можно сказать и в отношении попыток производить ИВЛ, используя в качестве прокладки носовой платок или любую другую материю.
3. После проведения реанимационного пособия, включавшего в свой состав производство ИВЛ методом «рот в рот», хорошо прокашляйтесь и прополощите ротовую полость любым антисептическим раствором или, в крайнем случае, водой.
На фоне усиленной искусственной гипервентиляции, да еще в сочетании с естественным волнением за судьбу больного, может очень быстро развиться декомпенсированный дыхательный алкалоз с кратковременной потерей сознания, что создаст дополнительные трудности членам реанимационной бригады.
Предотвращению раздувания желудка при отсутствии интубации трахеи способствует поддержание дыхательных путей в открытом состоянии не только во время вдоха (медленное выполнение которого обеспечивает реаниматор), но и во время пассивного выдоха. Несмотря на это, раздувание желудка все же возможно, особенно если реаниматор один (в одиночку непрерывно поддерживать дыхательные пути в открытом состоянии невозможно). В стремлении уменьшить растяжение желудка нельзя надавливать на область эпигастрия (это вызывает рвоту, если желудок наполнен). Вместо этого продолжают основные реанимационные мероприятия, уделяя особое внимание правильному проведению ИВЛ. Для проведения ИВЛ можно использовать дыхательный мех (мешок Амбу). Он улучшает физиологические параметры ИВЛ (пострадавший получает атмосферный воздух, не выдыхаемый; бесспорно, этот способ более гигиеничный). Трахеостомия ургентно не выполняется, т. к. даже самый высококлассный специалист быстрее, чем за 3 мин., ее не сделает.
Коникотомия. Операция коникотомия. Выполнение коникотомии. Техника выполнения коникотомии.
В тех случаях, когда у пострадавшего имеется обтурация дыхательных путей на уровне входа в гортань в области голосовых связок, показана экстренная коникотомия. Данная операция выполняется с помощью коникотома. Больной укладывается на спину, под лопатки подкладывается валик, голова запрокидывается назад. Пальпаторно находится коничеекая связка, расположенная между щитовидным и перстневидным хрящами. В условиях асептики, после проведения местного обезболивания, над конической связкой делается небольшой разрез кожи, затем коникотомом прокалывается коническая связка, извлекается мандрен, и оставшаяся в ране трахеостомическая трубка фиксируется любым доступным методом. Если одна лишь коникотомия недостаточна для введения трубки (канюли), то рассекают дополнительно перстневидный хрящ (криотомия) или даже щитовидный хрящ(тиреотомия), что сопряжено с опасностью повреждения голосового аппарата и последующего стенозирования гортани. При отсутствии коникотома в экстремальной ситуации допустимо вкалывание 3—4 толстых игл максимального диаметра ниже щитовидного хряща на глубину 1,5—2 см с последующей подачей через них чистого кислорода (см. рис 35). Ну и конечно, лучшим способом для ИВЛ является использование интубации трахеи и перевод больного на аппаратный режим вентиляции. К сожалению, у практического врача не всегда есть возможность прибегнуть к помощи коллеги-реаниматолога, а без его помощи далеко не каждый сможет провести интубацию трахеи, хотя в типичных случаях это довольно простая манипуляция.
Ошибки искусственной вентиляции легких ( ИВЛ ). Осложнения при проведении искусственной вентиляции легких ( ИВЛ ).
Восстановление сердечной деятельности. Способы восстановления сердечной деятельности. Непрямой массаж сердца.
Механизм наружного массажа сердца. Как выполнять непрямой массаж сердца? Данный раздел реанимационного пособия включает три вида воздействия на сердце: массаж, медикаментозная стимуляция, электроимпульсная терапия. Существует два метода массажа сердца: открытый и закрытый (непрямой). Как ясно из названия, открытый массаж сердца возможен только при вскрытой грудной клетке; реально провести его можно бывает только во время проведения торакальных операций, поэтому методику его проведения мы не рассматриваем. Непрямой массаж сердца. Механизм наружного массажа сердца. Как выполнять непрямой массаж сердца?
После того, как нажатие на грудную клетку будет прекращено, она вернется в исходное положение, в это время в ней возникнет отрицательное давление; благодаря этому кровь из левого предсердия поступит в левый желудочек, а в правое предсердие поступит венозная кровь из большого круга и т. д.
Такой метод искусственного кровообращения позволяет мобилизовать не более 40% минутного объема кровообращения (МОК), но и этого бывает вполне достаточно для успешного проведения реанимационных мероприятий, да и в общем то на сегодняшний день нет других эффективных и доступных методов искусственного замещения функции сердца. Естественно, что прохождение крови через легкие, на фоне отсутствия их дыхательной функции, не вызовет ее оксигенации. Поэтому непрямой массаж сердца без параллельного проведения ИВЛ бессмыслен.
Непрямой массаж сердца выполняется следующим образом. Пострадавший должен быть уложен спиной на что-либо твердое. Для проведения реаниматора на грудной клетке массажа реаниматор располагается с пострадавшего.
Нащупывается конец грудины и руки располагаются на 2 пальца выше мечевидного отростка. Одна кисть накладывается на другую и начинаются ритмичные нажатия на грудную клетку. Глубина прогиба не должна превышать 4—5 см, продолжительность 0,5 с, частота не более 60—70 в 1 мин. (одно нажатие на один счет). При проведении непрямого массажа сердца имеются свои нюансы. Прежде всего постарайтесь контролировать себя и окружающую ситуацию. Первое нажатие на грудную клетку проведите плавно, постарайтесь определить ее эластичность. Не делайте толчкообразных движений — это верный путь, чтобы сломать грудную клетку. Старайтесь работать руками, полностью выпрямленными в локтевых суставах, с использованием не силы рук, а своей массы. Это даст экономию сил, хотя, впрочем, массировать можно и одной рукой, главное, чтобы был эффект. Во время проведения непрямого массажа не следует отрывать ладони от груди пациента. Если все делается правильно, в такт с нажатиями на грудную клетку должен появляться синхронный пульс на сонных и бедренных артериях, а в идеальном варианте и на лучевых артериях. Оптимальным соотношением одновременного проведения ИВЛ и непрямого массажа сердца является 1:5, т. е., после одного искусственного вдоха, нужно сделать пять сжатий грудной клетки, но можно работать и в режиме 2:15.
Ошибки при проведении непрямого массажа сердца. Осложнения непрямого массажа сердца.
Наиболее распространенная ошибка — недостаточная интенсивность сжатия грудной клетки. Ее причиной может быть проведение реанимационного пособия на мягкой поверхности, или сама по себе слабая интенсивность нажатия. Объективный показатель ошибки — отсутствие синхронной пульсации на крупных артериях. Перерывы во время проведения массажа сердца более 5—10 с (например, для проведения лечебных или диагностических мероприятий) также крайне нежелательны; это же можно сказать и про вдувание воздуха в легкие во время их сжатия.
Самым частым осложнением при проведении непрямого массажа сердца являются переломы костного каркаса грудной клетки. Возникновение данного осложнения наиболее типично для лиц пожилого возраста. Переломы ребер сами по себе могут вызвать различные механические повреждения легких, но это, к счастью, бывает довольно редко. Более часто повреждение каркаса грудной клетки сопровождается нарушением ее присасывающих свойств для тока венозной крови из большого круга в правое предсердие (см. выше), что вносит дополнительные трудности в процесс реанимации. Для избежания данного осложнения используйте рекомендации, изложенные выше. Если все же возникло повреждение грудной клетки, продолжайте проводить реанимационное пособие в полном объеме.
Медикаментозная стимуляция сердца. Восстановление сердечной деятельности терапией. Терапия при остановке сердца ( асистолии ).
Медикаментозная стимуляция должна начинаться как можно быстрее и повторяться через каждые 5 мин. Распространенное мнение, что оптимальным методом введения лекарственных препаратов при проведении сердечной реанимации является внутрисер-дечный путь, за последние годы претерпело изменения. Исследования последних лет убедительно доказали, что внутривенное или внутрилегочное введение лекарственных препаратов через интуба-ционную трубку обладает таким же практическим эффектом. Более того, внутрисердечные пункции всегда несут в себе риск повреждения проводящей системы сердца и коронарных сосудов или ин-трамурального введения хлористого кальция (при его использовании). Если интубация трахеи выполнена раньше, чем установлен венозный катетер, то адреналин, лидокаин и атропин можно вводить эндотрахеально, при этом дозу для взрослых увеличивают в 2-2,5 раза (по сравнению с начальной дозой для в/в введения), а для детей — в 10 раз. Эндотрахеальное введение лекарственных средств выполняется по следующей методике: • развести препарат в 10 мл физиологического раствора; • провести катетер за конец эндотрахеальной трубки; • быстро ввести раствор в катетер (на это время прекратить непрямой массаж сердца), после чего несколько раз быстро нагнетают воздух в эндотрахеальную трубку; превращение раствора в аэрозоль ускоряет всасывание. После этого продолжают проведение реанимационных мероприятий. При проведении медикаментозной стимуляции сердца, как правило, используют небольшую группу препаратов: адреномиметики, антиаритмические, буферные растворы, холинолитики и некоторые другие.
1. Адреномиметики. Из этой группы наиболее предпочтителен адреналин. Он улучшает коронарный и мозговой кровоток благодаря спазму периферии, повышает возбудимость и сократимость миокарда, однако данный положительный эффект воздействия на сердце может перекрыться отрицательным эффектом адреналина — при его передозировке резко возрастает потребность сердца в кислороде, что само по себе может спровоцировать фибрилляцию. Стандартная доза — 1 мл 0,1% р-ра, разведенного в 10 мл физраствора. Кратность введения — каждые 3—5 мин., до получения клинического эффекта.
2. Антиаритмические препараты. Препаратом выбора является ли-докаин. Он наиболее эффективен для предупреждения или купирования частой желудочковой экстрасистолии — грозного предвестника возникновения фибрилляции желудочков. Рекомендуемая первоначальная доза — 80—120 мг.
3. Гидрокарбонат натрия. Правильно проведенная ИВЛ оказывает более действенное воздействие на КЩС, чем использование буферных растворов, поэтому особо торопиться с введением соды не следует и ее применение нужно начинать после проведения реанимационных мероприятий: ИВЛ, дефибрилляции, непрямого массажа сердца и более чем однократного введения адреналина. Начальная доза бикарбоната натрия — 1 ммоль/кг (2 мл 4% р-ра соды на 1 кг), в последующем через каждые 10 мин. вводят половину расчетной дозы под контролем газов крови.
4. Сульфат магния. Гипомагниемия вызывает рефрактерную фибрилляцию желудочков и препятствует восполнению запасов внутриклеточного калия. При проведении реанимационных мероприятий 1 —2г сульфата магния, разведенного в 100 мл 5% глюкозы вводят в/в за 1—2 мин.
5. Для подавления повышенного тонуса n. vagi используется атропин в виде 1,0 мл 0,1% раствора. 6. Хлористый кальций. Раньше считалось, что данный препарат при проведении кардиореанимации увеличивает амплитуду сердечных сокращений и оказывает стимулирующий эффект на сердце, однако исследования последних лет это не подтвердили. 7. Физиологический раствор или р-р Рингера является оптимальным для инфузионной терапии при остановке кровообращения. Использовать 5% р-р глюкозы можно, но нежелательно из-за неблагоприятного влияния гипергликемии на ЦНС.
Электроимпульсная терапия. Электрическая дефибрилляция сердца. Постреанимационные осложнения. Осложнения после клинической смерти.
Цель электрической дефибрилляции — вызвать кратковременную асистолию и полную деполяризацию миокарда, чтобы дать собственным водителям ритма сердца возможность возобновить свою активность. Сразу после проведения первой медикаментозной стимуляции, если нет ответа со стороны сердца, проводят непрерывную, последовательную, трехкратную электрическую дефибрилляцию возрастающими по силе разрядами импульсного тока. Энергия импульсов во время начальной серии разрядов: 200 Дж, 200—300 Дж, 360 Дж.
Техническое проведение дефибрилляции не представляет трудностей. В зависимости от конструкции дефибриллятора, оба его электрода устанавливаются или на грудную клетку (один обязательно над областью проекции сердца), или — один под угол левой лопатки, а другой над областью сердца. Перед проведением разряда необходимо обеспечить хороший контакт между электродами и пациентом, отключить от пострадавшего датчики электронной аппаратуры и принять меры предосторожности, чтобы не допустить поражения электротоком окружающих лиц. Примечание. Энергия импульса в 200 Дж соответствует уровню напряжения на накопителе дефибриллятора в 2500 В.
Постреанимационные осложнения. Осложнения после клинической смерти Ведущим осложнением у лиц, перенесших состояние клинической смерти, является развитие постреанимационной болезни.
Показания к проведению реанимации. Противопоказания к проведению реанимации. Длительность реанимации. Сколько выполнять реанимацию больного?
Реанимационные мероприятия не оказывается больным, имеющим травмы, не совместимые с жизнью, находящимся в терминальной стадии неизлечимых болезней, онкологическим больным с метастазами. Сроки проведения реанимационного пособия во многом зависят от причины смерти, продолжительности клинической смерти и эффективности реанимационного пособия. Для удобства изложения материала по данному вопросу, введем условное понятие: цикл реанимации — это комплекс последовательных реанимационных мероприятий, выполмяемый в течение 4-5 мин. и включающий в себя приемы ABC, медикаментозное и электроимпульсное воздействие по вышеуказанным методикам. Если было проведено последовательно 3-5 циклов реанимации и ни разу не был получен положительный ответ, действия можно прекращать. В тех случаях, если было хотя бы кратковременное появление сердечной деятельности, реанимационные мероприятия следует продолжать либо до полного восстановления работы сердца, либо до получения подряд 3-5 полностью неэффективных циклов. Описаны случаи успешных реанимационных мероприятий у пожилых больных, включавших в себя более 50-70 дефибрилляции и продолжавшихся 1-2 часа, с последующим полным выздоровлением.