Что значит рецидив акне
ИПК ФМБА России; КВД №9 Москвы
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы, 119071, Москва, Российская Федерация
Инновационные технологии в управлении рецидивирующими формами акне
Журнал: Клиническая дерматология и венерология. 2014;12(4): 64-67
Сирмайс Н. С., Лямина Н. П. Инновационные технологии в управлении рецидивирующими формами акне. Клиническая дерматология и венерология. 2014;12(4):64-67.
Sirmaĭs N S, Liamina N P. Innovative technologies in management of recurrent acne. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(4):64-67.
ИПК ФМБА России; КВД №9 Москвы
Представлены результаты терапии и последующего наблюдения пациентов со среднетяжелыми и тяжелыми формами акне препаратом изотретиноин (Акнекутан*). Все они ранее проходили лечение и получали обычную форму изотретиноина, однако в течение года развивался рецидив заболевания. В данном исследовании показано, что при правильном подходе и адекватно набранной кумулятивной курсовой дозе препарата Акнекутан (110-120 мг/кг) возможно достичь выраженный и стойкий клинический результат. Препарат Акнекутан показал высокую эффективность и противорецидивную активность при лечении среднетяжелых и тяжелых форм акне, даже в случаях рецидива заболевания после ранее проведенной терапии обычной формой изотретиноина. Тем не менее по результатам проведенного анализа, авторы не рекомендуют использовать схемы низких доз лекарственного препарата у молодых пациентов с поражением кожи спины и груди. Подчеркивается возможность применения правильно подобранной суточной дозы лекарственного препарата до достижения ее общей кумулятивной дозы у пациентов с соматической патологией и тяжелой степенью поражения акне и инверсными акне. Летнее время при использовании увлажняющих и солнцезащитных средств не ограничивает продолжение терапии.
ИПК ФМБА России; КВД №9 Москвы
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы, 119071, Москва, Российская Федерация
Распространенность, длительный и рецидивирующий характер течения, а также риск возникновения постакне (рубцовых изменений, дисхромий) и психоэмоциональных нарушений не только при тяжелом течении угревой болезни, но и при более легких степенях, направляет врачей на раннее начало терапии и поиск новых схем и подходов к лечению [7]. В соответствии с тяжестью заболевания существуют различные методы лечения с использованием как топических, так и системных препаратов. В системной терапии часто применяют антибиотики и ретиноиды.
Акнекутан представляет собой новую лекарственную форму изотретиноина (технология LIDOSE), которая позволяет увеличить усвояемость изотретиноина в пищеварительном тракте и, как результат увеличить биодоступность изотретиноина в составе Акнекутана на 20% по сравнению с обычными формами изотретиноина [18]. Это делает возможным уменьшение как суточной, так и курсовой дозы лекарственного вещества на 20% при терапии Акнекутаном относительно обычных форм изотретиноина. Акнекутан выпускают в капсулах 8 и 16 мг, которые биоэквивалентны капсулам 10 и 20 мг обычной формы изотретиноина.
Использование технологии LIDOSE позволяет также уменьшить зависимость усвоения изотретиноина от пищи. Дополнительные жирорастворимые компоненты обеспечивают усвоение изотретиноина в составе Акнекутана на 70% даже при условии приема препарата без пищи, что позволяет быть уверенным в эффективности средства даже при неполном соблюдении пациентом правил его приема.
Общепринятой является суточная доза изотретиноина 0,5-1,0 мг на 1 кг массы тела в день после еды, что соответствует 0,4-0,8 мг/кг Акнекутана. Лечение продолжают до набора курсовой кумулятивной дозы 120-150 мг/кг изотретиноина [10, 11] или 100-120 мг/кг Акнекутана. Известно, что все нежелательные реакции являются дозозависимыми, и для их предотвращения в последнее время все чаще применяют терапию изотретиноином со снижением суточной и курсовой доз препарата 14.
Развитие рецидивов после курса лечения изотретиноином при стандартных суточных и кумулятивных дозах, по данным литературы [10, 14, 15], составляет от 5 до 10% и зависит преимущественно от тяжести и распространенности процесса, а также от возраста пациента. Также было показано, что чем моложе пациент, тем больше вероятность обострения акне. Однако в последнее время отмечают рост количества рецидивов, и, по разным данным, их количество доходит до 39–41%, что, по нашим наблюдениям, связано с назначением ставших популярными схем низких доз, применением терапии ретиноидами без набора курсовой дозы, необоснованным уменьшением курсовой кумулятивной дозы, а также прерывистыми методами терапии (прекращение приема препарата в летнее время, во время отпуска и т.д.).
Материал и методы
Нами были обследованы 72 человека с рецидивами акне после ранее проведенного лечения обычной формой изотретиноина (роаккутана) в 2011 г. Из нашего наблюдения были исключены 13 пациентов по тем или иным факторам. Критерии исключения и различные группы факторов, влияющих на появление рецидива, указаны на рисунке. 
Рецидивы после терапии не столь выраженные по сравнению с первичным процессом, но в наших наблюдениях мы рассматривали только акне средней и тяжелой степеней поражения. Тяжесть определялась по количеству и характеру высыпаний:
— при легкой степени поражения на коже имеются немногочисленные открытые и закрытые комедоны (до 10 папул и/или пустул), которые крайне редко приводят к постакне;
— при тяжелой степени поражения на коже лица, груди, спины располагаются множественные комедоны, папулопустулезные элементы, узлы и кисты, исходом которых всегда являются рубцовые деформации.
Для наружного использования больным рекомендовали использовать увлажняющие средства серии барьедерм и ксемоз.
Мы рекомендуем пациентам вне зависимости от массы тела в 1-й месяц принимать не менее 2 капсул по 16 мг в день, при условии хорошей переносимости изначальную дозу рекомендовано поддерживать на протяжении всего лечения; если же пациент не может справиться с излишней сухостью, то на короткий срок (1 неделю) рекомендуется перейти на сниженную суточную дозу, снизив ее на 1 капсулу в 16 или 8 мг.
Все пациенты выполняли положенный график осмотров (1 раз в месяц), а также соблюдали рекомендованные суточные дозы и правила набора общей кумулятивной дозы препарата Акнекутан.
Пациентам проводили исследование биохимического профиля до, после 1 и 3 мес терапии. После двух биохимических анализов крови, результаты которых не показали изменений, дополнительно исследования не проводили в связи с отсутствием динамики в последующие месяцы. Также до начала терапии пациентам проведен общий анализ крови и мочи. Надо отметить, что клинически значимых отклонений от нормы в процессе лечения ни у одного из пациентов выявлено не было.
При оценке эффективности использованы следующие критерии:
Выводы
Акнекутан показал свою высокую эффективность и антирецидивную активность в лечении акне среднетяжелой и тяжелой степени даже в условиях рецидива заболевания после ранее проведенной терапии обычной формой изотретиноина. Стойкая ремиссия была достигнута в 100% случаев, также после проведенной терапии стандартными дозами Акнекутана в течение года не наблюдали рецидива ни у одного из пациентов.
По результатам проведенного анализа не рекомендовано использовать схемы низких доз у молодых пациентов с поражением спины и груди, при тяжелом течении заболевания, инверсных акне; не следует уменьшать суточную дозировку при нормальной переносимости у пациентов с соматическими заболеваниями или снижать общую кумулятивную дозу. Кроме того, учитывая клинический опыт ведения пациентов, в летнее время ограничивать или прерывать терапию препаратом Акнекутан не следует.
Лечение АКНЕ (угревая сыпь) Лечение конглобатных прыщей.
Об угревой болезни или по медицинской классификации АКНЕ, писали и пишут невероятно много. Кроме того, ежегодно в научных изданиях появляются десятки статей с новыми экспериментальными данными, позволяющими лучше понять процессы, приводящие к появлению угрей, определить факторы, влияющие на течение заболевания, а заболевание как было так и остается. И все же угревая болезнь для многих остается неразрешимой проблемой не только в юности, но и в зрелые годы. Многие относятся к угрям как к косметическому недостатку, который можно устранить каким-нибудь волшебным средством. В надежде избавиться от угрей люди покупают одно чудесное средство за другим. Мечта избавиться от прыщей превращается в навязчивую идею: скупаются все рекламируемые средства, по несколько раз на дню лицо моют мылом, протирают спиртом, скрабируют, а также давят угри, зачастую даже не вымыв руки. К сожалению, все эти действия лишь усугубляют ситуацию. Лечение акне
Если бы существовало средство, избавляющее кожу от любой разновидности угрей в один миг, то его производитель стал всемирно известен. Однако грустная истина заключается в том, что одномоментно избавиться от угревой болезни не получится, потому что это системное заболевание требующее постоянного ухода.
Принято различать четыре стадии акне: Лечение АКНЕ
Стадия третья. Тяжелые папуло-пустулезные акне, узловатые акне умеренной степени тяжести – поражено более 1/3 поверхности кожи.
Пустула имеет гнойное содержимое, может быть, как на поверхности кожи, так и в глубоких слоях.
Папуло-пустулезные угри имеют красную окраску, без лечения и ухода довольно быстро переходят в четвертую стадию – узловатые акне тяжелой степени или конглобатные акне.
Причины угревой болезни: Лечение АКНЕ
Акне или угревая болезнь – это генетически-детерминированное хроническое заболевание, которое возникает при сочетанном действии многих факторов.
В патогенезе акне участвуют: Лечение акне
Наилучшие условия для проникновения патогенных бактерий в сальную железу возникают при нарушении барьерной функции кожи, а также при угнетении иммунитета и нормальной микрофлоры. Propionibacterium acnes расщепляют кожное сало, в результате образуются свободные жирные кислоты, раздражающие кожу и обладающие комедогенным действием, вызывающие воспаление и скопление иммунных клеток вокруг фолликула.
Как и другие хронические заболевания, акне или угревая болезнь требует постоянного внимания специалистов, интенсивного лечения в период обострения и поддерживающего лечения в период ремиссий.
Лечение акне – это всегда комплексный подход, включающий в себя:
Методы лечения акне:
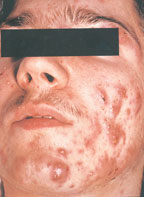
Антибактериальная терапия – назначается, если воспалительные элементы не поддаются терапии наружными средствами или при выраженных, обильных папуло-пустулезных, конглобатных высыпаниях. Антибактериальная терапия помимо бактериостатического и бактерицидного действия на P.acnes и стафилококки, обладают противовоспалительным эффектом, уменьшают концентрацию жирных кислот и угнетают хемотаксис (двигательную реакцию микроорганизмов).
На фото представлены результаты лечения акне у мужчин и женщин с помощью антибактериальной терапии


Наиболее эффективными препаратами при лечении акне считаются антибактериальные препараты группы макролидов, они обладают широким спектром антибактериальной активности, незначительным иммуномодулирующим и умеренным противовоспалительным действием. Хорошо проникают в клетку и создают высокие внутриклеточные концентрации. Они хорошо выводятся из организма, вытягивая за собой токсины, за счет липофильности накапливаются в сальных железах, а их антибактериальная активность выше, чем у других антибактериальных препаратов.
В клинической практике прием антибактериальных препаратов целесообразно сочетать в комбинации с наружными средствами, содержащими ретиноиды или бензоила пероксид. Такая комбинация повышает эффективность терапии, способствует уменьшению числа резистентных штаммов. После прекращения антибактериальной терапии пациенты продолжают пользоваться топическими ретиноидами длительное время в качестве поддерживающей терапии.
Тактика лечения зависит от возраста, клинических проявлений заболевания и ранее проводимой терапии.
Очень важным моментом лечения является ухода за кожей дома.
Очищение кожи
Большинство людей, страдающих угрями, ощущают свою кожу жирной и грязной, и желание очистить ее непреодолимо. Спирт – разрушает защитный барьер кожи, в результате чего бактериям становится еще легче проникнуть в сальную железу. К сожалению, после усиленного протирания лица всеми средствами состояние кожи, как правило, только ухудшается. Несмотря на видимую жирность кожи, при акне необходимо максимально щадящее очищение.
Проблема комедогенности
Многие считают, что при жирной коже надо покупать косметику «без жира». Это объясняют тем, что масла и жиры могут увеличивать жирность кожи и забивать поры. На самом деле, сам по себе жир не может закупорить протоки сальных желез. Можно сказать, что сальные железы закупоривают себя сами, так как комедоны, которые затем воспаляются и превращаются в угри, образуются на фоне повышенной секреции кожного сала и интенсивного шелушения в протоках сальных желез.
О ретиноидах: Лечение АКНЕ
существует крайность, когда пациент с порога требует назначить ему, к примеру, «Сотрет», отвергая все альтернативы. Действительно, ретиноиды используются для местного и системного лечения. Эффективность ретиноидов определяется тем, что они взаимодействуют с ядерными рецепторами, влияя на рост и дифференцировку клеток кожи, активность сальных желез и обладают противовоспалительным действием. Таким образом, они действительно уменьшают склонность кожи к жирности и образованию прыщей, но, как и любое другое средство, не являются панацеей и имеют противопоказания, побочные эффекты и требуют постоянного контроля биохимических показателей крови. В клинике дерматовенерологии РИМ не используются ретиноиды и гормональная терапия
Долговременность результата лечения будет зависеть от рутинного ухода за кожей, от того, какой косметикой пользуется человек.
К сожалению, акне это не насморк, и не «пройдет само за 7 дней, если лечить, или за неделю если не лечить». Лечение акне – это не забег на короткую дистанцию, а марафон, в котором победит тот, кто с самого начала выбрал верное направление.
ПРИЕМ ДЕРМАТОЛОГА 1300 рублей.
АКНЕ: патогенез и современные методы лечения
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет.
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет. В этом возрасте возможны два варианта течения заболевания — «физиологические» акне и «клинические» акне, наблюдаемые у 15% пациентов, которые требуют назначения лечения. У 7% пациентов возможно развитие поздних акне, возникающих после 40 лет [1, 3, 5].
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук
Новосибирский государственный университет, Новосибирск