Вспомогательные репродуктивные технологии. Новые возможности
Вспомогательные репродуктивные технологии (ВРТ) – это методы лечения бесплодия, при которых отдельные или все этапы зачатия и раннего эмбрионального развития проводятся вне организма. С помощью ВРТ могут быть преодолены практически все известные причины бесплодия. К вспомогательным репродуктивным технологиям относятся: внутриматочная искусственная инсеминация, экстракорпоральное оплодотворение (ЭКО), интрацитоплазматическая инъекция сперматозоида в яйцеклетку (ИКСИ), донорство спермы, донорство ооцитов, суррогатное материнство.
За прошедшие годы протокол ЭКО – переноса эмбрионов многократно изменялся и улучшался: совершенствовались методики оплодотворения, вводились в употребление новые среды для культивирования, изменялось время переноса эмбрионов, совершенствовалось оборудование, используемое в программах ВРТ, разрабатывались методики ПГД.
Этапы ЭКО
Контролируемая гиперстимуляция яичников – это основа ВРТ
Прогресс не стоит на месте, и от спонтанных циклов Роберта Эдвардса мы пришли к агонистам и антагонистам ГнРГ, получили в свой арсенал рекомбинантные гонадотропины, которые постепенно вытесняют мочевые гонадотропины. Появление рекомбинантных форм (пурегон, ГоналФ, овитрель) не только позволило сделать процесс стимуляции более управляемым, но и повысило безопасность применения препаратов.
Пункция фолликулов
Пункцию фолликулов во времена Роберта Эдвардса выполняли лапароскопическим доступом. В 1979 году впервые стали использовать УЗ с целью оценки роста фолликулов, в 1981 году появилась система вакуумной аспирации с педальным доступом и только в 1986 впервые выполнили УЗ трансвагинальную аспирацию фолликулов.
В результате : уменьшаются время пункции, продолжительность наркоза, травма тканей влагалища и яичников, болевые ощущения и кровопотеря; увеличивается количество полученных яйцеклеток.
Эмбриологический этап
Оснащение лаборатории. Поддержание необходимых параметров окружающей среды. Очистка воздуха. Создание оптимальных условий для культивирования эмбрионов. Постоянный контроль за работой аппаратуры.
Преимплантационная генетическая диагностика
Преимплантационная генетическая диагностика (ПГД) представляет собой анализ генетических нарушений у эмбрионов до момента их имплантации в полости матки. Может быть проведена только в программе ЭКО. Для анализа проводится биопсия полярного тела, или одного бластомера у эмбриона, находящегося на стадии дробления (6-10 бластомеров), или небольшого участка трофоэктодермы бластоцисты.
Преимплантационная генетическая диагностика показана супружеским парам, у которых имеется носительство хромосомной перестройки или моногенного заболевания. Примерами моногенных заболеваний могут служить муковисцидоз, серповидноклеточная анемия, гемофилия А, миодистрофия Дюшена.
В случае неопределённого повышенного риска рождения ребёнка с врожденными аномалиями преимплантационная генетическая диагностика (ПГД) проводится для девяти хромосом, с которыми связаны наиболее часто встречающиеся врождённые заболевания. Это хромосома 13 (синдром Патау), хромосома 15 (синдром Прадера-Вилли), хромосома 16, хромосома 17, хромосома 18 (синдром Эдвардса), хромосома 21 (синдром Дауна), хромосома 22 (синдром «кошачьих зрачков»), а также половые хромосомы X и Y (различные численные аномалии, включая синдром Шерешевского — Тернера и синдром Кляйнфельтера.
Перенос эмбрионов в полость матки
Обычно манипуляция проводится без наркоза на гинекологическом кресле. Вначале подготовленные к переносу эмбрионы загружаются в специальный катетер. Сам катетер для переноса эмбрионов представляет собой тонкую трубочку из пластика, которую проводят через влагалище и шейку в полость матки.
Для контроля во время процедуры используется ультразвуковой сканнер. Перенос примерно занимает 15-25 минут.
Криоконсервация яйцеклеток и эмбрионов
Заморозка оставшихся после проведения процедуры ЭКО эмбрионов считается общепризнанной экономически выгодной методикой, позволяющей увеличить суммарный выход беременностей в пересчете на одну пункцию. В 1981 году родился первый ребенок после переноса замороженных эмбрионов.
Стоимость ЭКО и вероятность зачатия
В среднем один цикл стоит 100-200 тысяч рублей. Но одной попыткой дело ограничивается примерно лишь в каждом третьем случае. Для зачатия с вероятностью 90 процентов приходится проходить процедуру 4-5 раз.
Перспективным является не только развитие ЭКО, но и всего комплекса методик сохранения фертильности женщин. Поэтому встраивание отделений ЭКО в многопрофильные больницы на базе которых возможно комплексно решать проблемы женщин, вплоть до онкологии и гериатрической гинекологии – это будущее. Это, кстати, соответствует американским стандартам. Например, возможно сохранить фертильность женщин, которые лечатся от рака, в таком случае у них берутся «на сохранение» яйцеклетки или кусочки яичников, чтобы потом сделать ЭКО.
Вспомогательные репродуктивные технологии, какие бывают
Оглавление
Сегодня бесплодие является преодолимым. Для этого разработаны вспомогательные репродуктивные технологии (ВРТ). Они помогают сохранять пары и позволяют мужчинам и женщинам становиться счастливыми родителями.
Рассмотрим, какими бывают такие технологии, в каких случаях показаны и противопоказаны и как к ним готовятся.
Что такое ВРТ?
Вспомогательные репродуктивные технологии представляют собой комплекс диагностических и лечебных мероприятий, позволяющих реализовать детородную функцию при обнаружении ранее неизлечимых форм бесплодия. Основной их задачей является зачатие и рождение ребенка. При этом обеспечивается и сохранение здоровья матери.
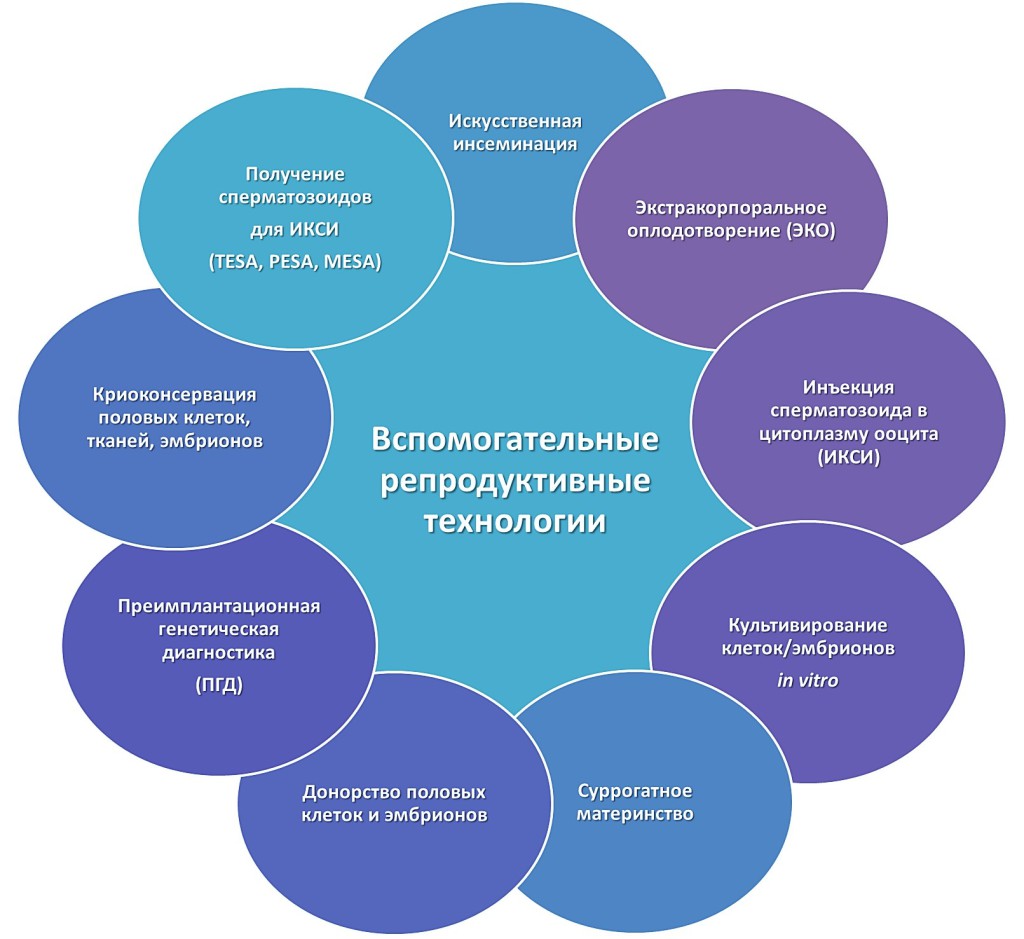
Виды ВРТ
В программы вспомогательных репродуктивных технологий в гинекологии входит целый ряд методик.
Каждая из методик имеет свои особенности. О них вам подробнее расскажут наши специалисты.
Подготовка к ВРТ
Показания и противопоказания к ВРТ
Чтобы выявить показания к вспомогательным репродуктивным технологиям, обеспечивается комплексное обследование мужчины и женщины. После выявления причин ненаступления беременности проводится лечение бесплодия. Длится терапия 9–12 месяцев. Если она не приносит результата, пациентам советуют вспомогательные репродуктивные технологии.
Основными показаниями к ВРТ в настоящий момент являются:
Все противопоказания к вспомогательным репродуктивным технологиям условно разделяют на относительные и абсолютные. Первые являются временными. Они ограничивают проведение определенных методик ВРТ, которые могут использоваться после проведенного лечения. Абсолютные противопоказания являются постоянными. Они непреодолимы, применение ВРТ при них является невозможным.
К относительным противопоказаниям относят:
Важно! В индивидуальном порядке решение о ВРТ принимается при некоторых неизлечимых или трудноизлечимых патологиях, к которым относят: гепатит, ВИЧ, муковисцидоз, туберкулез и др.
К абсолютным противопоказаниям относят:
Преимущества обращения в МЕДСИ
Что значит врт в гинекологии
Впервые вспомогательные репродуктивные технологии (ВРТ) были успешно использованы для рождения ребенка еще в 1978 году. С тех пор ВРТ прошли долгий путь развития и совершенствования методов и к настоящему моменту уже более 5 миллионов детей во всем мире рождены при помощи этих технологий.
ВРТ – это методы лечения бесплодия, при которых отдельные или все этапы зачатия и раннего развития эмбрионов проходят вне материнского организма.
Для определения показаний к применению ВРТ и установления причин бесплодия проводится ряд обследований супругов, среди которых: исследование гормонального фона женщины, оценка проходимости маточных труб, оценка состояния эндометрия, исследование показателей спермограммы, обследование супругов на наличие инфекций. После того как супруги обследованы и причины отсутствия наступления беременности определены, следует этап лечения бесплодия, длящийся 9-12 месяцев. Если лечение не приносит результата, то есть не наступает беременность, пациенты направляются на лечение с помощью ВРТ. Женщинам старше 35 лет вспомогательные репродуктивные технологии могут быть рекомендованы до истечения указанного срока. Также показанием для лечения с помощью ВРТ служат заболевания, при которых наступление беременности без использования ЭКО невозможно в принципе.
Пожалуй, самым известным среди пациентов методом ВРТ является ЭКО – экстракорпоральное оплодотворение. При ЭКО оплодотворение яйцеклеток и первые дни развития эмбрионов проходят вне организма женщины. Цикл ЭКО состоит из нескольких последовательных этапов. Сначала проводится стимуляция суперовуляции, чтобы получить как можно больше зрелых яйцеклеток для дальнейших процедур. Протоколы стимуляции суперовуляции бывают разными и подбираются врачом-репродуктологом индивидуально для каждой пациентки. Проведение ЭКО также возможно в естественном цикле, без вызванной медикаментами суперовуляции. После созревания фолликулы яичника пунктируют и из них забирают ооциты, которые оплодотворяют в условиях in vitro. После этого из оплодотворенных клеток начинают развиваться эмбрионы. Эмбрионы несколько дней растут в специальных жидкостях сложного состава в «пробирках» (культивируются), после чего их переносят в полость матки. Успех имплантации эмбриона зависит не только от его характеристик (строения и темпов развития), но и от качества эндометрия (внутренней выстилки полости матки). Улучшению качества эндометрия отводится отдельная роль в цикле ЭКО перед переносом: с помощью гормональных препаратов создаются оптимальные условия для имплантации эмбриона и его дальнейшего развития. В настоящее время обычно переносят только один-два эмбриона одновременно. Решение о переносе трех эмбрионов принимается пациенткой после того, как врач объясняет все о рисках, связанных с такой процедурой: невынашивание беременности, преждевременные роды, низкая выживаемость, высокая вероятность инвалидизации недоношенных детей. Диагностику беременности проводят через 12-14 дней после переноса по содержанию гормона ХГЧ в крови и через 3-4 недели после переноса – по УЗИ.
Перед ВРТ пациенты обследуются на наличие противопоказаний и состояний, снижающих эффективность лечения. Противопоказаниями к использованию ВРТ являются некоторые инфекционные заболевания (например, активные формы туберкулеза, острые гепатиты и хронические гепатиты в стадии обострения, сифилис), острые воспалительные заболевания любой локализации, злокачественные новообразования, некоторые болезни крови (например, впервые выявленный острый лейкоз, тяжелая форма апластической анемии, тяжелое течение антифосфолипидного синдрома), некоторые осложнения сахарного диабета, психические расстройства, ряд болезней сердца и сосудов, развитие тяжелых осложнений болезней органов дыхания, тяжелые болезни органов пищеварения, болезни почек (например, острый или хронический в стадии обострения гломерулонефрит), некоторые врожденные пороки развития (например, врожденные аномалии матки, при которых вынашивание беременности невозможно, ряд врожденных пороков сердца), а также травмы матки, при которых невозможно вынашивание беременности.
К возможным осложнениям при проведении ВРТ относят:
-Синдром гиперстимуляции яичников: развивается вследствие усиленного ответа яичников на гормональную стимуляцию. Обычно протекает в легкой форме и проявляется увеличением яичников, ощущением тяжести и дискомфорта внизу живота. Эти симптомы могут усиливаться, появляется тошнота и рвота, увеличивается окружность живота. При появлении признаков гиперстимуляции необходимо обратиться к врачу. При тяжелом течении требуется лечение в условиях стационара
-Аллергические реакции на введение гормональных препаратов
-Кровотечение после пункции яичников
-Перекрут яичника, причиной которого является увеличение органа в размерах. Проявляется нарастающими болями. Своевременно проведённая операция позволяет сохранить яичник и, если перекрут случился поздно, беременность
-Воспаление органов женской половой сферы
-Внематочная беременность. Несмотря на то, что в цикле ЭКО перенос эмбриона осуществляется непосредственно в полость матки, это не гарантирует отсутствие внематочной беременности, частота наступления которой в цикле ЭКО такая же, как и в случае естественного зачатия.
-Многоплодная беременность. Частота наступления многоплодной беременности при ЭКО выше, чем при спонтанных беременностях, только в том случае, если в полость матки переносят несколько эмбрионов. Многоплодная беременность чаще одноплодной осложняется самопроизвольными выкидышами и преждевременными родами.
Для получения более подробной информации и рекомендаций Вы можете обратиться к врачу-репродуктологу.
ВРТ – вспомогательные репродуктивные технологии
Экстракорпоральное оплодотворение (ВРТ ЭКО)
ВРТ ИКСИ
Инсеминация спермой
ВРТ ВМИ – внутриматочная искусственная инсеминация спермой донора, проводится в случаях: при эякуляторно-сексуальном расстройстве мужа, бесплодии, наследственных заболеваниях мужа, при отсутствии полового партнера у женщины. Инсеминация спермой мужа проводится в случаях: эякуляторно-сексуального расстройства, субфертильной спермы у мужа, при факторе цервикального бесплодия, вагинизма у женщины. Противопоказанием для проведения процедуры являются: онкологические заболевания, доброкачественные опухоли, воспалительные процессы, психические заболевания, пороки развития органов половой сферы женщины. ВРТ ВМИ при однократном применении имеет эффективность около 12%. Для проведения процедуры применяют обработанную или необработанную сперму, замороженную или полученную перед процедурой. Донорская сперма в течение полугода находится на карантине для исключения скрытых заболеваний донора. Сперма в полость матки вводится с помощью катетера и шприца. Процедура проходит быстро и безболезненно.
Донорство спермы и ооцитов
Генетические материалы доноров проходят исследования на различные виды заболеваний и инфекций. Доноры должны соответствовать определенным требованиям: возраст от 18 до 35 лет, не иметь внешних дефектов внешности, вредных привычек, обладать хорошим телосложением, психическим и физическим здоровьем. Сперма и ооциты должны также соответствовать определенным требованиям. Перед использованием донорская сперма и ооциты проходят полугодовой карантин. Перед сдачей донорского материала женщины и мужчины проходят полное обследование на инфекционные, венерические заболевания, осмотр у психиатра, уролога, женщины у гинеколога. Проводится однократное генетическое исследование биологического материала донора. Донор предоставляет свой генетический материал лицам, страдающим бесплодием, не обязуясь взять на себя родительские обязанности по отношению к будущему ребенку. Клиники бесплодия не предоставляют данных о реципиентах донору.
Суррогатное материнство
Суррогатное материнство помогает бесплодным женщинам, которые не имеют возможности в силу каких-либо факторов выносить и родить ребенка. ВРТ суррогатное материнство подразумевает участие трех человек в зачатии и рождении ребенка: генетический отец или донор спермы, генетическая мать или донор ооцитов, суррогатная мать. После рождения ребенка генетические родители оформляют его как своего, получив согласие суррогатной матери.
Преимплантационная генетическая диагностика (ПГД)
ПГД рассматривается как альтернатива пренатальной диагностике, рекомендуется проводить женщинам старше 35 лет, женщинам с часто повторяющимися самопроизвольными абортами, парам, имеющим хромосомные нарушения в кариотипе, безуспешно прошедшим несколько этапов ЭКО. Проводится диагностика генетических нарушений у эмбриона перед имплантацией в матку. Врач делает биопсию бластомера эмбриона на стадии от 6 до 8 бластомеров, или проводятся исследования трофэктодермы на стадии бластоцисты. ПГД клеток эмбриона на третьи сутки позволяет определить нарушения числа хромосом. Процедура не наносит вреда развитию эмбриона, клетки на этом этапе развития равнозначные. Анализ проводится с помощью метода FISH. Этим методом определяется количество хромосом у эмбриона – 13, 16, 18, 22, Y, X, с помощью цветных меток у определенных хромосом. Анализ проводится в ускоренном режиме, так как развитие эмбриона не может продолжаться вне матки более 5 суток. При проведении заморозки эмбрионов возможно более длительное исследование материала с последующей размораживанием и переносом здоровых эмбрионов.
Проводится ПГД и для предотвращения резус-конфликта. Существует определенный риск проведения анализа: эмбрионы могут быть забракованы из-за хромосомных нарушений во всех эмбрионах, перенос в матку будет отменен. Существует риск повреждения эмбриона. Но даже при определенных рисках метод ПГД имеет ряд преимуществ: снижается риск переноса в полость матки эмбриона с генетическими нарушениями, увеличивается шанс на имплантацию здорового эмбриона, снижается риск прерывания беременности, увеличивается шанс на благополучное вынашивание и рождение здорового ребенка. Достоверность метода ПГД составляет 96% в среднем, поэтому рекомендуется проводить дополнительные исследования ворсин хориона или амниоцентоз, чтобы окончательно исключить возможность рождения ребенка с генетическими отклонениями. ПГД возможно проводить только в рамках ЭКО ИКСИ, когда происходит выборочное введение сперматозоида. При обычном ЭКО в анализ возможно попадание генетического материала любого из сперматозоидов, которые были добавлены в среду с ооцитом, но не участвовали в оплодотворении.
11 вопросов репродуктологу о бесплодии и ВРТ
Большинство врачей определяют бесплодие как неспособность забеременеть после одного года попыток. Женщины, способные забеременеть, но не способные выносить ребенка, также считаются бесплодными.
Беременность — это сложная последовательность разных событий. Чтобы забеременеть, в яичнике женщины должна созреть яйцеклетка и покинуть его (должна произойти овуляция). Яйцеклетка должна пройти через фаллопиевы (маточные) трубы в матку. Сперма мужчины должна оплодотворить яйцеклетку. Далее оплодотворенная яйцеклетка должна прикрепиться к внутренней поверхности матки. Бесплодие является результатом проблем на каком-либо из этих этапов. И, иногда, помочь избавиться от него могут только вспомогательные репродуктивные технологии.
1. Насколько распространено бесплодие?
По статистике, около 15% супружеских пар репродуктивного возраста не могут зачать или выносить ребенка, т.е. бесплодны. Часто им могут помочь только методы ВРТ (что это такое рассказано ниже).
2. Бесплодием страдают только женщины?
Вовсе нет. Примерно в трети случаев беременность не наступает из-за женского фактора бесплодия, около 30 процентов пар не могут забеременеть из-за мужского фактора. В остальной трети случаев говорят о комбинированном бесплодии, т.е. мужской и женский фактор сочетаются, или о неясном бесплодии.
3. Что является причиной бесплодия у мужчин?
Бесплодие мужчины чаще всего вызывается:
Иногда мужское бесплодие является врожденным. В других ситуациях бесплодие является приобретенным из-за болезни или травмы. Например, муковисцидоз часто вызывает расстройство репродуктивной функции.
4. Что увеличивает риск бесплодия у мужчин?
Качество и количество спермы мужчины сильно зависит от его общего состояния здоровья и образа жизни. Алкоголь, наркотики, токсические вещества окружающей среды (пестициды и свинец), курение, лекарства, лучевая терапия, химиотерапия, возраст резко ухудшают репродуктивную функцию.
5. Что является причиной бесплодия у женщин?
Проблемы, связанные с овуляцией, характерны для большинства бесплодных женщин. Если овуляции не происходит, то нет и яйцеклеток, которые можно было бы оплодотворить. Признаком ненормальной овуляции являются нерегулярные или отсутствующие менструации. Менее распространенной причиной бесплодия может быть: непроходимые маточные трубы, воспалительные заболевания органов малого таза, эндометриоз, хирургическое вмешательство при внематочной беременности, нарушения строения матки, миома матки. Вспомогательные репродуктивные технологии очень часто решают проблемы бесплодия, вызванные этими заболеваниями. Метод ВРТ, что это такое во врачебной практике, знают многие бесплодные пары.
6. Что увеличивает риск бесплодия у женщин?
Много факторов снижают шанс иметь ребенка. Среди них: стресс, недостаток питания, чрезмерные физические нагрузки, излишняя или недостаточная масса тела, курение, алкоголь, болезни, передающиеся половым путем; другие заболевания, вызывающие гормональные расстройства.
7. Как лечится бесплодие?
Бесплодие лечится лекарствами, хирургическим вмешательством, искусственной инсеминацией или с использованием вспомогательных репродуктивных технологий. Часто эти способы лечения комбинируются. Более двух третей всех пациентов, которые проходят лечение по поводу бесплодия, могут иметь ребенка.
Выбор метода лечения зависит от:
Если мужчина страдает импотенцией или преждевременной эякуляцией, то для решения этой проблемы могут быть назначены будут лекарственные препараты и (или) психотерапия. Если количество сперматозоидов недостаточно, в некоторых случаях хирургическое вмешательство может помочь решить эту проблему. В других случаях врач может хирургическим путем извлечь сперматозоиды из семявыводящих протоков. Антибиотики используются для лечения инфекций, влияющих на количество сперматозоидов.
Также применяется и хирургическое вмешательство при лечении патологических изменений в яичниках, маточных трубах и матке. Различные лекарственные препараты часто используются при лечении бесплодия, связанного с нарушением овуляции. Важно обсудить с доктором все за и против. Надо уяснить преимущества и недостатки данного лекарства и, разумеется, побочные эффекты.
Внутриматочная инсеминация является еще одним способом лечения бесплодия. Также она известна под названием «искусственная инсеминация». Во время этой операции в матку женщины вводится специально подготовленная сперма. Иногда требуются лекарства, стимулирующие овуляцию перед внутриматочной инсеминацией.
Внутриматочная инсеминация обычно используется при:
8. Какие препараты используются при лечении женского бесплодия?
Наиболее часто используемыми лекарствами являются: цитрат кломифена (кломид). Этот препарат вызывает овуляцию, воздействуя на гипофиз. Он часто используется для женщин с проблемными яичниками, например, страдающих от синдрома поликистозных яичников. Его применяют орально.
Многие лекарства для лечения бесплодия повышают шанс родить двойню или тройню. Женщина, беременная больше чем одним плодом, может иметь больше проблем во время беременности. Наличие двойни или тройни увеличивает риск преждевременных родов.
9. Что такое «вспомогательные репродуктивные технологии» (ВРТ)?
ВРТ — это понятие, объединяющее несколько различных методов лечения бесплодия. Например, экстракорпоральное оплодотворение (т.е. когда яйцеклетки извлекают из организма женщины, оплодотворяют спермой в лаборатории и помещают обратно в матку) является вспомогательной репродуктивной технологией.
Книга об ЭКО в подарок
Как быстрее забеременеть? Об этом и не только вы можете узнать в книге «ЭКО и другие методы преодоления бесплодия». Книга написана на основе 30-летнего опыта специалистов клиники гинекологии и ЭКО.